修回日期: 2025-04-04
接受日期: 2025-04-18
在线出版日期: 2025-04-28
近年来有研究指出EB病毒(Epstein-Barr virus, EBV)可能在结直肠癌中发挥作用.现阶段, 临床关于EBV参与肿瘤细胞增殖、分化、迁移的报道主要集中在胃癌、鼻咽癌、B细胞淋巴瘤等肿瘤疾病, 其具有促进肿瘤发展、调控机体免疫微环境等作用, EBV与结直肠癌的关系尚不确切.
分析EBV感染与结直肠癌病理特征及化疗近期预后的相关性, 为临床诊治、预后评估提供参考.
选取2021-05/2024-03金华市中心医院收治的45例EBV阳性结直肠癌患者为EBV阳性组, 另选取同期180例EBV阴性结直肠癌患者为EBV阴性组, 分析EBV感染与结直肠癌临床病理特征的关系, 比较EBV阳性组不同病理特征患者的EBV-DNA载量, 分析EBV-DNA载量与结直肠癌病理特征的相关性; 统计结直肠癌患者近期预后, 比较不同近期预后患者病理特征及EBV感染情况, 分析影响患者近期预后的因素, 分析EBV感染、病理特征对结直肠癌患者近期预后的预测价值.
EBV阳性组肿瘤分期Ⅲ期+Ⅳ期、低分化、浸润深度T3期+T4期、有淋巴结转移占比高于EBV阴性组(P<0.05); EBV阳性组不同分化程度、浸润深度、肿瘤分期、淋巴结转移患者EBV-DNA载量比较差异有统计学意义(P<0.05); EBV感染结直肠癌患者的EBV-DNA载量与分化程度呈负相关, 与肿瘤分期、淋巴结转移、浸润深度呈正相关(P<0.05); 淋巴结转移、分化程度、肿瘤分期、浸润深度、EBV均为结直肠癌患者近期预后的独立影响因素(P<0.05); 肿瘤分期、浸润深度、淋巴结转移、分化程度、EBV联合预测结直肠癌患者近期预后的曲线下面积为0.882(95%CI: 0.832-0.921), 敏感度为84.93%、特异度为91.45%(P<0.05).
EBV感染与结直肠癌肿瘤分期、分化程度、浸润深度、淋巴结转移及化疗近期预后有明显相关性, 联合病理特征及EBV阳性检测对结直肠癌患者近期预后有较高预测价值.
核心提要: EB病毒(Epstein-Barr virus, EBV)感染与结直肠癌病理特征及化疗近期预后有明显相关性, 对患者近期预后有较高预测价值, 对临床改善EBV相关结直肠癌患者预后具有指导意义. 但研究结果有待未来在大样本量、长期随访研究中验证.
引文著录: 丁颖威, 陈钢, 华宏军, 卢翀. EB病毒感染与结直肠癌病理特征及化疗近期预后的相关性分析. 世界华人消化杂志 2025; 33(4): 316-323
Revised: April 4, 2025
Accepted: April 18, 2025
Published online: April 28, 2025
In recent years, studies have demonstrated that Epstein-Barr virus (EBV) may play a role in the occurrence of colorectal cancer. Currently, clinical reports on EBV involved in tumor cell proliferation, differentiation, and migration are mainly concentrated in gastric cancer, nasopharyngeal carcinoma, B-cell lymphoma, etc., which have the functions of promoting tumor development and regulating the body's immune microenvironment. The relationship between EBV and colorectal cancer has been less explored.
To analyze the correlation between EBV infection and the pathological characteristics of colorectal cancer as well as its short-term prognosis after chemotherapy to provide reference for its clinical diagnosis, treatment, and prognosis evaluation.
A total of 45 EBV-positive and 180 EBV-negative colorectal cancer patients admitted to Jinhua Central Hospital from May 2021 to March 2024 were selected. The relationship between EBV infection and the clinicopathological characteristics of colorectal cancer was analyzed, and the EBV-DNA load was compared in patients with different pathological characteristics in the EBV-positive group. The correlation between EBV-DNA load and pathological characteristics of colorectal cancer was analyzed. The short-term prognosis of colorectal cancer patients after chemotherapy was recorded. The pathological characteristics and EBV infection status was compared in patients with different short-term prognoses. The factors that affect the patients' short-term prognosis were analyzed. The predictive value of EBV infection and pathological characteristics for the short-term prognosis of colorectal cancer patients was analyzed.
The proportions of patients with stage Ⅲ + Ⅳ, low differentiation, deep invasion (T3 + T4), and lymph node metastasis in the EBV-positive group were higher than those of the EBV-negative group (P < 0.05). EBV-DNA load differed significantly in patients with different degrees of differentiation, infiltration depth, tumor stages, and lymph node metastasis in the EBV-positive group (P < 0.05). EBV-DNA load in patients with EBV-infected colorectal cancer was negatively correlated with the degree of differentiation, and positively correlated with tumor stage, lymph node metastasis, and infiltration depth (P < 0.05). Lymph node metastasis, degree of differentiation, tumor stage, infiltration depth, and EBV infection were all independent factors affecting the short-term prognosis of colorectal cancer patients (P < 0.05). The area under the curve of the combination of tumor stage, infiltration depth, lymph node metastasis, degree of differentiation, and EBV infection in predicting the short-term prognosis of colorectal cancer patients was 0.882 (95% confidence interval: 0.832-0.921), with a sensitivity of 84.93% and specificity of 91.45% (P < 0.05).
EBV infection is significantly correlated with tumor stage, differentiation degree, depth of invasion, lymph node metastasis, and short-term prognosis after chemotherapy in colorectal cancer patients. The combination of pathological characteristics with EBV detection has high predictive value for the short-term prognosis of colorectal cancer patients.
- Citation: Ding YW, Chen G, Hua HJ, Lu C. Correlation of Epstein-Barr virus infection with pathological characteristics of colorectal cancer and its short-term prognosisr after chemotherapy. Shijie Huaren Xiaohua Zazhi 2025; 33(4): 316-323
- URL: https://www.wjgnet.com/1009-3079/full/v33/i4/316.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v33.i4.316
结直肠癌是消化系统常见恶性肿瘤, 目前根治性切除术结合放化疗的方式是结直肠癌治疗的首选方案, 可有效抑制结直肠癌病理进展, 但术后仍有部分患者存在复发和远处转移[1,2]. EB病毒(Epstein-Barr virus, EBV)是一种双链DNA病毒, 可通过影响机体基因的表达参与肿瘤的发生与发展, 与胃癌、B细胞淋巴瘤等上皮癌症密切相关[3,4]. 由于胃上皮、结直肠上皮存在组织相似性, 近年来有研究指出EBV可能在结直肠癌中发挥作用[5]. 现阶段, 临床关于EBV参与肿瘤细胞增殖、分化、迁移的报道主要集中在胃癌、鼻咽癌、B细胞淋巴瘤等肿瘤疾病, 其具有促进肿瘤发展、调控机体免疫微环境等作用[6,7]. EBV与结直肠癌的关系尚不确切, 因此, 本研究尝试探讨EBV感染与结直肠癌病理特征及近期预后的关系, 以期为临床改善EBV感染相关结直肠癌的预后提供一定参考依据.
本研究选取2021-05/2024-03金华市中心医院收治的45例EBV阳性结直肠癌患者为EBV阳性组, 另选取同期180例EBV阴性结直肠癌患者为EBV阴性组, 征得医院伦理委员会审批通过、患者和家属签字同意. 纳入标准: (1)符合结直肠癌诊断[8], 经结肠镜及病理检查结果证实; (2)初次确诊, 为单发、原发病灶; (3)EBV感染情况经原位杂交技术检测明确, 专用显微镜下阳性细胞范围>10%为EBV阳性, 否则为阴性; (4)接受结直肠癌根治术及术后辅助化疗; (5)术前未接受相关放化疗或靶向治疗; (6)年龄>18岁; (7)无自身免疫性疾病. 排除标准: (1)存在其他部位肿瘤; (2)免疫抑制剂、非甾体类抗炎药长期用药史; (3)妊娠期女性; (4)存在心、肾、肝等重要脏器病变; (5)精神异常或存在心理疾病.
1.2.1 EBV-DNA载量检测: 化疗前采用EDTA抗凝管采集患者1 mL空腹静脉血, 提取DNA(试剂盒: 罗氏Cobas EBV)并测定DNA纯度, 实时荧光定量聚合酶链式反应(PCR), 预变性: 95 ℃, 3 min, 循环1次, 变性: 95 ℃, 15 s, 循环40次, 延伸: 60 ℃, 1 min, 循环40次, 以Ct值对log10作线性回归, 根据Ct值代入标准曲线, 计算样本中EBV-DNA拷贝数.
1.2.2 化疗近期预后评估: 所有患者均接受结直肠癌根治术, 术后行6 mo辅助化疗, 化疗后参考世界卫生组织制定的肿瘤化疗疗效标准[9]评价: 影像学检查表明病灶完全消除, 无新病灶, 维持4 wk以上为完全缓解; 病灶减小≥25%, 无新病灶, 至少维持4 wk为部分缓解; 病灶减小<25%, 或扩大<25%, 无新病灶, 至少保持4周为稳定; 病灶扩大≥25%, 有新病灶发现为进展. 将完全缓解、部分缓解计入近期预后良好组, 疾病稳定、疾病进展计入近期预后不良组.
(1)比较EBV阳性组、EBV阴性组的临床病理特征, 分析EBV感染与结直肠癌临床病理特征的关系; (2)比较EBV阳性组不同病理特征患者的EBV-DNA载量; (3)分析EBV-DNA载量与结直肠癌病理特征的相关性; (4)比较不同近期预后患者病理特征及EBV感染情况; (5)分析影响结直肠癌患者近期预后的因素; (6)分析EBV感染、病理特征对结直肠癌患者近期预后的预测价值.
统计学处理 采用SPSS 27.0分析数据, 计量资料以(mean±SD)表示, 差异行t检验, 计数资料以n(%)表示, 差异行χ2检验, 以Spearman相关系数法分析相关性, 采用Logistic回归进行影响因素分析, 采用受试者工作特征(receiver operating characteristic, ROC)曲线EBV感染、病理特征对结直肠癌患者近期预后的预测价值, 检验水准α = 0.05.
EBV阳性组肿瘤分期Ⅲ期+Ⅳ期、低分化、浸润深度T3期+T4期、有淋巴结转移占比高于EBV阴性组(P<0.05), 见表1.
| 病理特征 | EBV阳性组(45例) | EBV阴性组(180例) | χ2值 | P值 |
| 性别 | 2.397 | 0.122 | ||
| 男 | 21(46.67) | 107(59.44) | ||
| 女 | 24(53.33) | 73(40.56) | ||
| 年龄 | 0.071 | 0.789 | ||
| <60岁 | 22(48.89) | 84(46.67) | ||
| ≥60岁 | 23(51.11) | 96(53.33) | ||
| 肿瘤部位 | 0.876 | 0.349 | ||
| 结肠 | 18(40.00) | 86(47.78) | ||
| 直肠 | 27(60.00) | 94(52.22) | ||
| 肿瘤大小 | 0.641 | 0.423 | ||
| <5 cm | 21(46.67) | 96(53.33) | ||
| ≥5 cm | 24(53.33) | 84(46.67) | ||
| 肿瘤分期 | 7.143 | 0.008 | ||
| Ⅰ期+Ⅱ期 | 16(35.56) | 104(57.78) | ||
| Ⅲ期+Ⅳ期 | 29(64.44) | 76(42.22) | ||
| 肿瘤组织类型 | 0.602 | 0.438 | ||
| 管状腺癌 | 32(71.11) | 138(76.67) | ||
| 粘液腺癌 | 13(28.89) | 42(23.33) | ||
| 分化程度 | 5.790 | 0.016 | ||
| 低分化 | 24(53.33) | 61(33.89) | ||
| 中高分化 | 21(46.67) | 119(66.11) | ||
| 浸润深度 | 4.334 | 0.037 | ||
| T1期+T2期 | 19(42.22) | 107(59.44) | ||
| T3期+T4期 | 26(57.78) | 73(40.56) | ||
| 脉管/神经侵犯 | 1.593 | 0.207 | ||
| 有 | 16(35.56) | 47(26.11) | ||
| 无 | 29(64.44) | 133(73.89) | ||
| 淋巴结转移 | 5.469 | 0.019 | ||
| 有 | 31(68.89) | 89(49.44) | ||
| 无 | 14(31.11) | 91(50.56) |
EBV阳性组不同肿瘤分期、浸润深度、淋巴结转移、分化程度患者EBV-DNA载量比较差异有统计学意义(P<0.05), 见表2.
| 病理 | 例数 | EBV-DNA载量 | t值 | P值 | |
| 肿瘤分期 | Ⅰ期+Ⅱ期 | 16 | 2.55±0.46 | 4.454 | <0.001 |
| Ⅲ期+Ⅳ期 | 29 | 3.32±0.60 | |||
| 分化程度 | 低分化 | 24 | 3.41±0.58 | 4.884 | <0.001 |
| 中高分化 | 21 | 2.64±0.46 | |||
| 浸润深度 | T1期+T2期 | 19 | 2.53±0.50 | 5.761 | <0.001 |
| T3期+T4期 | 26 | 3.43±0.53 | |||
| 淋巴结转移 | 有 | 31 | 3.62±0.63 | 9.531 | <0.001 |
| 无 | 14 | 1.79±0.51 | |||
以Spearman相关系数法分析, 赋值: 肿瘤分期(Ⅰ期+Ⅱ期 = 1, Ⅲ期+Ⅳ期 = 2), 分化程度(低分化 = 1, 中高分化 = 2), 浸润深度(T1期+T2期 = 1, T3期+T4期 = 2), 淋巴结转移(无 = 0, 有 = 1), EBV感染结直肠癌患者EBV-DNA载量与分化程度呈负相关(r = -0.730), 与肿瘤分期、淋巴结转移、浸润深度呈正相关(r = 0.639、0.672、0.814)(P<0.05).
225例结直肠癌患者近期预后良好152例(67.56%), 近期预后不良73例(32.44%). 近期预后不良组肿瘤分期Ⅲ期+Ⅳ期、低分化、浸润深度T3期+T4期、有淋巴结转移占比及EBV阳性率均高于近期预后不良组(P<0.05), 见表3.
| 病理特征 | 近期预后不良组(73例) | 近期预后良好组(152例) | χ2值 | P值 |
| 肿瘤分期 | 32.372 | <0.001 | ||
| Ⅰ期+Ⅱ期 | 19(26.03) | 101(66.45) | ||
| Ⅲ期+Ⅳ期 | 54(73.97) | 51(33.55) | ||
| 分化程度 | 55.752 | <0.001 | ||
| 低分化 | 53(72.60) | 32(21.05) | ||
| 中高分化 | 20(27.40) | 120(78.95) | ||
| 浸润深度 | 23.449 | <0.001 | ||
| T1期+T2期 | 24(32.88) | 102(67.11) | ||
| T3期+T4期 | 49(67.12) | 50(32.89) | ||
| 淋巴结转移 | 23.361 | <0.001 | ||
| 无 | 22(30.14) | 98(64.47) | ||
| 有 | 51(69.86) | 54(35.53) | ||
| EBV | 8.942 | 0.003 | ||
| 阴性 | 22(14.47) | 23(31.51) | ||
| 阳性 | 130(85.53) | 50(68.49) |
以结直肠癌患者近期预后为因变量(近期预后不良 = 1, 近期预后良好 = 0), 肿瘤分期(Ⅰ期+Ⅱ期 = 1, Ⅲ期+Ⅳ期 = 2), 分化程度(低分化 = 1, 中高分化 = 2), 浸润深度(T1期+T2期 = 1, T3期+T4期 = 2), 淋巴结转移(无 = 0, 有 = 1)、EBV(阴性 = 0, 阳性 = 1)为自变量纳入Logistic回归方程, 结果显示淋巴结转移、肿瘤分期、分化程度、浸润深度、EBV均为结直肠癌患者近期预后的独立影响因素(P<0.05), 见表4.
| 因素 | β | SE | Wald/χ2 | OR | 95%CI | P值 | |
| 下限 | 上限 | ||||||
| 肿瘤分期 | 1.850 | 0.536 | 11.909 | 6.358 | 1.591 | 25.408 | <0.001 |
| 分化程度 | -0.141 | 0.043 | 10.759 | 0.868 | 0.758 | 0.995 | <0.001 |
| 浸润深度 | 1.780 | 0.511 | 12.138 | 5.932 | 1.625 | 21.651 | <0.001 |
| 淋巴结转移 | 1.639 | 0.504 | 10.580 | 5.152 | 1.473 | 18.019 | <0.001 |
| EBV | 1.497 | 0.496 | 9.109 | 4.468 | 1.228 | 16.257 | <0.001 |
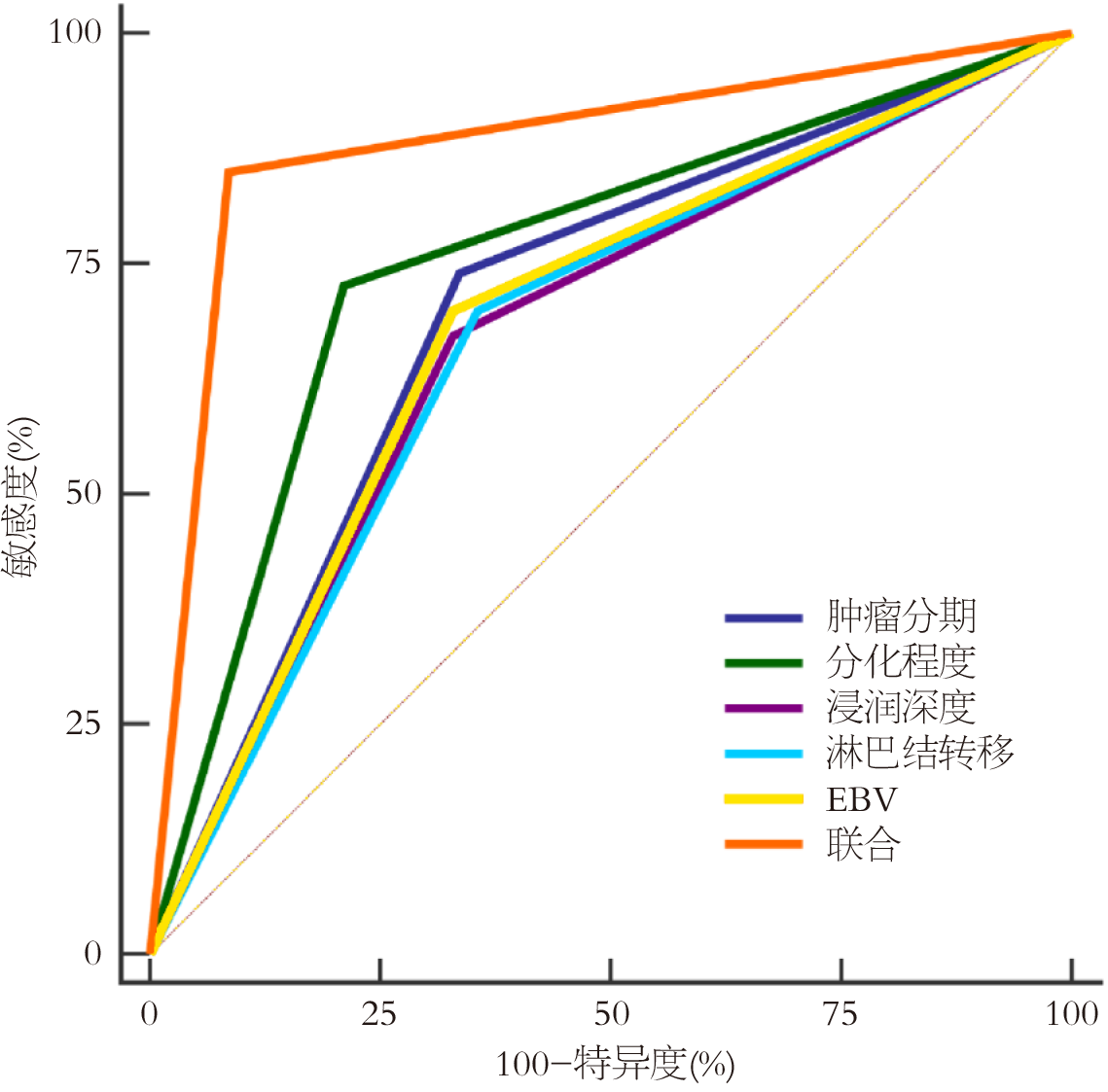
以结直肠癌患者近期预后情况为状态变量, 近期预后不良组患者为阳性样本, 近期预后良好组患者为阴性样本, 以肿瘤分期、分化程度、浸润深度、淋巴结转移、EBV为检验变量, 绘制ROC曲线, 结果显示, EBV、肿瘤分期、分化程度、淋巴结转移、浸润深度联合预测结直肠癌患者近期预后的曲线下面积为0.882(95%CI: 0.832-0.921), 敏感度为84.93%、特异度为91.45%(P<0.05). 见表5、图1.
| 指标 | AUC | 95%CI | 截断值 | 敏感度(%) | 特异度(%) | P值 |
| 肿瘤分期 | 0.702 | 0.638-0.761 | Ⅲ期+Ⅳ期 | 73.97 | 66.45 | <0.001 |
| 分化程度 | 0.758 | 0.696-0.812 | 低分化 | 72.60 | 78.95 | <0.001 |
| 浸润深度 | 0.671 | 0.606-0.732 | T3期+T4期 | 67.12 | 67.11 | <0.001 |
| 淋巴结转移 | 0.672 | 0.606-0.733 | 有 | 69.86 | 64.47 | <0.001 |
| EBV | 0.685 | 0.620-0.745 | 阳性 | 69.86 | 67.11 | <0.001 |
| 联合 | 0.882 | 0.832-0.921 | - | 84.93 | 91.45 | <0.001 |
结直肠癌是源于结直肠黏膜上皮细胞的恶性肿瘤, 上皮-间质转化是上皮癌肿瘤细胞获得增殖、侵袭能力的过程[10]. 近年来, EBV感染与结直肠癌的关系逐渐受到关注, EBV可协同启动、增强肿瘤的上皮-间质转化这一病理改变, 进而参与结直肠癌进展、转移, 影响患者预后[11]. 目前EBV在鼻咽癌[12]、胃癌[13]中的作用已较明确, 但尚缺少其与结直肠癌病理特征及预后的关系分析.
本研究结果显示, EBV阳性结直肠癌患者中肿瘤病理高分期、低分化、浸润高分期、淋巴结转移更多见, 这提示受EBV感染的结直肠癌患者肿瘤侵袭能力更强, 上皮-间质转化增强, 细胞增殖、迁移更加严重. 究其原因可能与肿瘤的生物学行为有关. EBV可通过多种途径诱导肿瘤形成, EBV感染后可通过潜伏膜蛋白基因干扰正常的细胞周期, 导致癌基因、抑癌基因表达失衡[14,15]. 另外EBV可特异性作用于细胞毒性T细胞, 通过影响T细胞及NK细胞功能造成机体免疫紊乱, 细胞逃逸免疫监视, 影响肿瘤微环境, 为肿瘤细胞生长、增殖提供条件[16,17].
人体内胃肠、肺等部位的黏膜上皮组织与淋巴组织联系密切, 黏膜-淋巴组织之间迁移的细胞多起源于B细胞, 可被病毒感染, 因而EBV相关疾病发生部位广泛[18,19]. 本研究结果中, 进一步分析EBV感染结直肠癌患者EBV-DNA载量与病理特征的关系, 结果显示, EBV感染结直肠癌患者的EBV-DNA载量与病理特征联系密切, 提示EBV感染可能参与结直肠癌患者的肿瘤细胞分化、转移、侵袭等过程. 其原因可能在于: 高EBV-DNA载量可激活NF-κB、JAK/STAT等通路促进肿瘤细胞增殖, 提高肿瘤侵袭性; 高EBV-DNA载量可能持续激活白介素-6、白介素-10等促炎因子, 促进上皮-间质转化, 增加淋巴结转移风险; 另外, 高EBV-DNA载量可能造成更强的免疫抑制, 进而促进肿瘤进展. 李祖锦等[20]研究显示, EBV感染可通过激活细胞外调节蛋白激酶(ERK)和三叶因子3(TFF3)信号通路参与甲状腺乳头状癌病情进展. 王余娜等[21]研究表明, EBV感染与结直肠癌患者癌组织中的环氧化酶-2、P-糖蛋白、p53蛋白的高表达存在明显相关性, 可一定程度佐证本研究.
同时本研究中不同近期预后患者肿瘤分期、分化程度、浸润深度、淋巴结转移及EBV感染情况比较差异明显, 上述各病理特征及EBV感染均为结直肠癌患者近期预后的独立影响因素. 提示EBV感染可能影响结直肠癌患者病情进展, 可作为结直肠癌化疗近期不良预后的参考指标. 国内外研究已证实, 恶性肿瘤的发生和发展与机体免疫系统功能关系密切, T细胞介导的细胞免疫在抗恶性肿瘤免疫过程中扮演关键角色[22,23]. Ebrahimian等[3]研究表明, EBV感染可以增加结直肠癌的风险. 郑俊琼等[24]研究显示EBV感染可影响结直肠癌的细胞增殖迁移活性. 目前临床尚缺少EBV与结直肠癌预后的关系探讨, 本研究进一步绘制ROC曲线, 发现EBV、淋巴结转移、肿瘤分期、分化程度、浸润深度联合预测结直肠癌患者近期预后的曲线下面积为0.882, 敏感度、特异度较高, 表现出较高预测价值, 可为EBV感染结直肠癌患者提供个体化治疗依据. 与EBV感染有关的潜伏膜蛋白基因是EBV的致癌基因, 可通过干扰细胞周期、打破癌基因-抑癌基因平衡、扰乱T细胞杀伤作用、促进肿瘤血管生长等机制促进恶性肿瘤的发生发展[25,26]. 因此, EBV感染影响结直肠癌预后的机制可能与病毒潜伏膜蛋白基因异常表达有关. 对于EBV感染结直肠癌患者临床应尽早给予抗病毒、靶向治疗等, 调整治疗方案, 改善患者预后.
综上所述, EBV感染与结直肠癌病理特征及化疗近期预后有明显相关性, 联合肿瘤分期、分化程度、浸润深度、淋巴结转移及EBV阳性检测对患者近期预后有较高预测价值, 对临床改善EBV相关结直肠癌患者预后具有指导意义. 但EBV感染影响化疗近期预后的有关机制有待进一步通过相关细胞实验探究, 且本研究样本量较小, 研究结果有待未来在大样本量、长期随访研究中验证.
目前根治性切除术结合放化疗的方式是结直肠癌治疗的首选方案, 可有效抑制结直肠癌病理进展, 但术后仍有部分患者存在复发和远处转移.
临床关于EB病毒(Epstein-Barr virus, EBV)参与肿瘤细胞增殖、分化、迁移的报道主要集中在胃癌、鼻咽癌、B细胞淋巴瘤等肿瘤疾病, 其具有促进肿瘤发展、调控机体免疫微环境等作用, EBV与结直肠癌的关系尚不确切.
分析EBV感染与结直肠癌病理特征及化疗近期预后的相关性, 为临床诊治、预后评估提供参考.
选取2021-05/2024-03金华市中心医院收治的45例EBV阳性结直肠癌患者为EBV阳性组, 另选取同期180例EBV阴性结直肠癌患者为EBV阴性组, 分析EBV感染与结直肠癌临床病理特征的关系, 比较EBV阳性组不同病理特征患者的EBV-DNA载量, 分析EBV-DNA载量与结直肠癌病理特征的相关性; 统计结直肠癌患者近期预后, 比较不同近期预后患者病理特征及EBV感染情况, 分析影响患者近期预后的因素, 分析EBV感染、病理特征对结直肠癌患者近期预后的预测价值.
EBV感染影响结直肠癌预后的机制可能与病毒潜伏膜蛋白基因异常表达有关. 对于EBV感染结直肠癌患者临床应尽早给予抗病毒、靶向治疗等, 调整治疗方案, 改善患者预后.
EBV感染与结直肠癌病理特征及化疗近期预后有明显相关性, 联合肿瘤分期、分化程度、浸润深度、淋巴结转移及EBV阳性检测对患者近期预后有较高预测价值, 对临床改善EBV相关结直肠癌患者预后具有指导意义.
EBV感染影响化疗近期预后的有关机制有待进一步通过相关细胞实验探究, 且本研究样本量较小, 研究结果有待未来在大样本量、长期随访研究中验证.
学科分类: 胃肠病学和肝病学
手稿来源地: 浙江省
同行评议报告学术质量分类
A级 (优秀): 0
B级 (非常好): B
C级 (良好): C, C, C, C, C
D级 (一般): D
E级 (差): 0
科学编辑: 刘继红 制作编辑:郑晓梅
| 1. | Li J, Ma X, Chakravarti D, Shalapour S, DePinho RA. Genetic and biological hallmarks of colorectal cancer. Genes Dev. 2021;35:787-820. [PubMed] [DOI] |
| 2. | Shin AE, Giancotti FG, Rustgi AK. Metastatic colorectal cancer: mechanisms and emerging therapeutics. Trends Pharmacol Sci. 2023;44:222-236. [PubMed] [DOI] |
| 3. | Ebrahimian Shiadeh A, Hamidi Sofiani V, Saber Amoli S, Taheri M, Tabarraei A, Razavi Nikoo H, Sadeghi F, Khafri S, Kamrani G, Yahyapour Y, Moradi A. EBV and HPV Infections in Colorectal Cancer and Their Effect on P53 and P16 Protein Expression. Int J Mol Cell Med. 2023;12:288-299. [PubMed] [DOI] |
| 5. | Fernandes Q, Gupta I, Murshed K, Samra HA, Al-Thawadi H, Vranic S, Petkar M, Babu GR, Moustafa AA. Incidence and association of high-risk HPVs and EBV in patients with advanced stages of colorectal cancer from Qatar. Hum Vaccin Immunother. 2023;19:2220626. [PubMed] [DOI] |
| 6. | Yuan L, Li S, Chen Q, Xia T, Luo D, Li L, Liu S, Guo S, Liu L, Du C, Jia G, Li X, Lu Z, Yang Z, Liu H, Mai H, Tang L. EBV infection-induced GPX4 promotes chemoresistance and tumor progression in nasopharyngeal carcinoma. Cell Death Differ. 2022;29:1513-1527. [PubMed] [DOI] |
| 7. | 吴 婉娜, 向 臣希, 马 东慎, 刘 广珍, 刘 慧. 伴EB病毒感染或cyclin D1表达的间变性淋巴瘤激酶阳性大B细胞淋巴瘤3例临床病理学特征. 中华病理学杂志. 2022;51:506-511. [DOI] |
| 8. | Shaukat A, Kahi CJ, Burke CA, Rabeneck L, Sauer BG, Rex DK. ACG Clinical Guidelines: Colorectal Cancer Screening 2021. Am J Gastroenterol. 2021;116:458-479. [PubMed] [DOI] |
| 10. | 胡 赢, 刘 义, 韦 成江, 朱 亚珍, 赖 浩, 冯 雁, 林 源. 间充质干细胞增强结直肠癌细胞可提高正常肠上皮细胞迁移能力并诱导上皮间质转化. 海南医学院学报. 2022;28:669-675, 684. [DOI] |
| 11. | Jamal Eddin TM, Nasr SMO, Gupta I, Zayed H, Al Moustafa AE. Helicobacter pylori and epithelial mesenchymal transition in human gastric cancers: An update of the literature. Heliyon. 2023;9:e18945. [PubMed] [DOI] |
| 12. | Lim DW, Kao HF, Suteja L, Li CH, Quah HS, Tan DS, Tan SH, Tan EH, Tan WL, Lee JN, Wee FY, Jain A, Goh BC, Chua MLK, Liao BC, Ng QS, Hong RL, Ang MK, Yeong JP, Iyer NG. Clinical efficacy and biomarker analysis of dual PD-1/CTLA-4 blockade in recurrent/metastatic EBV-associated nasopharyngeal carcinoma. Nat Commun. 2023;14:2781. [PubMed] [DOI] |
| 13. | Zheng X, Wang R, Zhang X, Sun Y, Zhang H, Zhao Z, Zheng Y, Luo J, Zhang J, Wu H, Huang D, Zhu W, Chen J, Cao Q, Zeng H, Luo R, Li P, Lan L, Yun J, Xie D, Zheng WS, Luo J, Cai M. A deep learning model and human-machine fusion for prediction of EBV-associated gastric cancer from histopathology. Nat Commun. 2022;13:2790. [PubMed] [DOI] |
| 14. | Torres K, Landeros N, Wichmann IA, Polakovicova I, Aguayo F, Corvalan AH. EBV miR-BARTs and human lncRNAs: Shifting the balance in competing endogenous RNA networks in EBV-associated gastric cancer. Biochim Biophys Acta Mol Basis Dis. 2021;1867:166049. [PubMed] [DOI] |
| 15. | 廖 燕桃, 范 优, 施 雨虹, 毕 亚敏, 钟 梦华. EB病毒感染与甲状腺乳头状癌组织病理及Bcl-2和Bax的关联性. 中华医院感染学杂志. 2022;32:2959-2963. [DOI] |
| 16. | Midorikawa S, Mizukami H, Kudoh K, Takeuchi Y, Sasaki T, Kushibiki H, Wang Z, Itakura Y, Murakami K, Kudo N, Nagaki T, Wakasa T, Nakamura Y, Matsubara A. Diabetes can increase the prevalence of EBV infection and worsen the prognosis of nasopharyngeal carcinoma. Pathology. 2024;56:65-74. [PubMed] [DOI] |
| 18. | Zhu N, Xu X, Wang Y, Zeng MS, Yuan Y. EBV latent membrane proteins promote hybrid epithelial-mesenchymal and extreme mesenchymal states of nasopharyngeal carcinoma cells for tumorigenicity. PLoS Pathog. 2021;17:e1009873. [PubMed] [DOI] |
| 19. | Marongiu L, Allgayer H. Viruses in colorectal cancer. Mol Oncol. 2022;16:1423-1450. [PubMed] [DOI] |
| 20. | 李 祖锦, 房 华, 孙 传衍, 吴 敏, 谢 兴润. EB病毒感染对甲状腺乳头状癌患者TFF3和ERK信号通路的影响. 中华医院感染学杂志. 2022;32:1683-1686. [DOI] |
| 23. | Fernandes Q, Gupta I, Vranic S, Al Moustafa AE. Human Papillomaviruses and Epstein-Barr Virus Interactions in Colorectal Cancer: A Brief Review. Pathogens. 2020;9:300. [PubMed] [DOI] |
| 24. | 郑 俊琼, 陈 志勇, 廖 雪燕, 陈 珍, 黄 文金, 罗 冬梅. EB病毒感染对结直肠癌细胞增殖活性及T细胞平衡的影响. 中华医院感染学杂志. 2023;33:2953-2957. [DOI] |
| 26. | Wu Y, Wang D, Wei F, Xiong F, Zhang S, Gong Z, Shi L, Li X, Xiang B, Ma J, Deng H, He Y, Liao Q, Zhang W, Li X, Li Y, Guo C, Zeng Z, Li G, Xiong W. EBV-miR-BART12 accelerates migration and invasion in EBV-associated cancer cells by targeting tubulin polymerization-promoting protein 1. FASEB J. 2020;34:16205-16223. [PubMed] [DOI] |