修回日期: 2017-09-06
接受日期: 2017-09-10
在线出版日期: 2017-10-08
探讨免疫球蛋白G(immunoglobulin G, IgG)4相关肝胆胰腺疾病患者的临床表现、实验室检查、影像学检查、病理学检查、并发症及免疫抑制治疗效果.
纳入2014-01/2017-04经组织病理学检查诊断为IgG4相关肝胆胰腺疾病的患者的全部病历资料, 收集患者相应的血清学指标(血沉、IgG、IgG4、抗核抗体效价), 影像学及组织病理学检查结果, 并进一步研究免疫抑制治疗后的应答反应. 2个连续随机变量的相关分析可先绘制散点图, 若呈线性趋势可用Pearson积距相关进行关联性分析, P<0.05为差异有统计学意义.
临床表现主要表现为腹痛、乏力、皮肤黄染. 血清IgG4和IgG水平均较高, 呈线性正相关; 血清IgG、IgG4水平分别与血沉水平之间均呈线性正相关. 影像学多表现为主胰管不规则狭窄, 不伴有远端扩张; 局灶性或多发性胆管狭窄, 非狭窄节段胆管壁有增厚; 肝脏弥漫性回声改变. 病理学均表现为IgG(+)、IgG4(+), 且IgG4/IgG>40%, 且可见弥漫性密集淋巴浆细胞浸润; 纤维化, 形成席纹状; 闭塞型静脉炎等典型组织学表现. 多合并糖尿病、高血压病、干燥综合征及其他自身免疫性疾病.
血沉多反映炎症活动, 提示血清IgG和IgG4水平一定程度上可以反映疾病的炎性活动程度; 病理均伴有IgG4及其他浆细胞的浸润; 常伴发糖尿病或其他自身免疫性疾病; 并且对激素治疗效果显著.
核心提要: 免疫球蛋白G(immunoglobulin G, IgG)4相关肝胆胰腺疾病患者的临床表现无特异性; 血清IgG4水平一定程度上可以反映疾病的炎性活动程度; 影像学有利于鉴别诊断; 病理均伴有IgG4及其他浆细胞的浸润; 常伴发糖尿病或其他自身免疫性疾病; 并且对激素治疗效果显著.
引文著录: 艾红萍, 李建生, 李东颖, 何倩倩, 王素敏. IgG4相关肝胆胰腺疾病的临床分析. 世界华人消化杂志 2017; 25(28): 2559-2567
Revised: September 6, 2017
Accepted: September 10, 2017
Published online: October 8, 2017
To investigate the expression of immunoglobulin G (IgG) and IgG4 in serum and liver tissue of patients with IgG4-related hepatobiliary and pancreatitis, and to analyze their clinical manifestations, complications, biochemical indexes, pathological characteristics, and the effects of immunosuppressive therapy.
From January 2014 to April 2017, 30 patients diagnosed with IgG4-related hepatobiliary and pancreatic diseases were included in this study. Serum IgG4 and IgG were measured. Shear wave elastic value was obtained by color doppler ultrasound. Histological examination was also performed. The response to immunosuppressive therapy was observed. Pearson correlation analysis was used for correlation analysis.
Main clinical manifestations were abdominal pain, fatigue, and jaundice. Serum IgG4 and IgG levels were higher, and there was a positive linear correlation between serum IgG and IgG4 levels, between serum erythrocyte sedimentation rate (ESR) and IgG4 level, and between serum ESR and IgG level. Main imaging findings were irregular stenosis of the main pancreatic duct, without distal expansion; focal or multifocal bile duct stenosis, and bile duct wall thickening in non-stenotic segments; and diffuse liver echo changes. Main pathological findings included: IgG(+), IgG4(+), and IgG4/IgG > 40%; diffuse lymphoplasmacytic infiltration; storiform fibrosis; and occlusion type phlebitis. They were often complicated with diabetes, hypertension, Sjogren's syndrome, and other autoimmune diseases.
Since ESR is an indication of inflammatory activity, which suggests that serum IgG and IgG4 levels can reflect the degree of inflammatory activity. IgG4-related hepatobiliary and pancreatic diseases are associated with IgG4 positivity and infiltration of other plasma cells, are often complicated with diabetes or other autoimmune disease, and are sensitive to hormonal therapy.
- Citation: Ai HP, Li JS, Li DY, He QQ, Wang SM. Clinical characteristics of patients with IgG4-related hepatobiliary and pancreatic diseases. Shijie Huaren Xiaohua Zazhi 2017; 25(28): 2559-2567
- URL: https://www.wjgnet.com/1009-3079/full/v25/i28/2559.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v25.i28.2559
免疫球蛋白G(immunoglobulin G, IgG)4相关性疾病(IgG4-related disease, IgG4-RD)是一种慢性炎症硬化性疾病, 以大量IgG4阳性浆细胞浸润、致密纤维化及血清IgG4水平升高为特点. IgG4-RD近几年才作为一种系统性疾病被大家所认识, 可累及多种脏器, 包括胰腺、胆管系统、涎腺、肾脏、肺脏、淋巴结、主动脉、甲状腺等[1]. 其中IgG4相关性肝胆胰腺疾病主要有IgG4相关胰腺炎(IgG4-related autoimmune pancreatitis, IgG4-AIP), IgG4相关硬化性胆管炎(IgG4-related sclerosing cholecystitis, IgG4-SC), IgG4相关自身免疫性肝炎(IgG4-related autoimmune hepatitis, IgG4-AIH), 以及其中2种或3种重叠. 本病易与多种自身免疫性疾病、肿瘤及感染性疾病混淆或合并存在, 是一高误/漏诊率的复杂病种. 本研究主要就2014-01/2017-04在郑州大学第一附属医院住院的IgG4相关肝胆胰腺疾病患者病历资料进行回顾性临床研究分析, 以帮助临床上认识IgG4相关肝胆胰腺疾病, 因为该类疾病激素治疗效果好, 所以临床上IgG4相关与非相关肝胆胰腺疾病的鉴别很重要, 尤其是与胆、胰腺相关的恶性肿瘤的鉴别诊断可以帮助避免不必要的手术.
本研究采用回顾性病历资料分析, 收集2014-01/2017-04郑州大学第一附属医院收入院, 并行组织病理学检查, 最终诊断为IgG4相关肝胆胰腺疾病的患者的全部病历资料, 纳入标准: 经过专家的共识和临床验证, 在2011年制定了IgG4-RD综合诊断标准[2]. 具体如下: (1)临床检查显示单个或多个器官特征性的弥漫性或局限性肿大或肿块形成; (2)血液学检查示血清IgG4升高(>1350 mg/L); (3)组织学检查显示: a大量淋巴细胞和浆细胞浸润, 伴纤维化; b组织中浸润的IgG4阳性浆细胞与IgG阳性浆细胞的比值>40%, 且每高倍镜视野下IgG4阳性浆细胞>10个. 满足(1)+(2)+(3)为确诊; 满足(1)+(3)为很可能; 满足(1)+(2)为可能. 如果患者以单一脏器表现为主, 不能满足综合诊断标准时也可根据脏器特异性诊断标准进行诊断. IgG4-AIH的诊断依据Umehara等[2]提出的IgG4-AIH的诊断标准为: (1)依据IAIHG评分系统确诊为AIH; (2)血IgG4浓度≥135 mg/dL; (3)肝活检汇管区IgG4阳性浆细胞≥10个/高倍镜视野. IgG4-AIP诊断参照美国HISORt标准[3-5], 该标准共3条标准, 符合1条即可诊断, 即(1)病理检查显示淋巴浆细胞硬化性胰腺炎或组织化学染色显示大量IgG4阳性细胞(≥10/高倍视野)浸润; (2)计算机断层扫描(computed tomography, CT)的典型表现合并血清IgG4水平升高; (3)对激素治疗有效和/或同时有胰腺外脏器受累. IgG4-SC诊断参照日本于2012年制定的IgG4-SC标准[6], 诊断基于下列组合, 即(1)典型的胆道成像结果; (2)血清IgG4水平增高; (3)其他IgG4相关疾病的存在; (4)典型的组织病理学的特征. 排除标准: 排除不符合诊断标准的患者, 并除外病毒性肝炎、药物性肝炎、遗传代谢性肝病、酒精性及非酒精性脂肪肝等肝脏疾病患者. 符合诊断标准的IgG4相关肝胆胰腺疾病患者共30例, 主要有IgG4-AIP 2例, IgG4-SC 4例, IgG4-AIH 4例, IgG4-AIH+SC 16例, IgG4-AIH+SC+AIP 4例. 试剂: 单克隆抗体CD38(北京中杉金桥公司)、IgG(上海杰浩生物公司)和IgG4(福州迈新生物技术开发有限公司).
记录30例患者的临床资料, 包括IgG4相关肝胆胰腺疾病患者的性别、年龄、临床表现、实验室检查、影像学检查、组织病理学检查、并发症及免疫抑制治疗效果等, 并结合文献分析其临床特点. 血清IgG4正常范围: 0-1.8 g/L(免疫比浊法/SIEMENS).
1.2.1 肝脏组织学检查: 以16G针在超声引导下穿刺获取肝组织标本3条, 每条长度为1.5-2.0 cm, 每条至少包括10个以上汇管区. 肝组织标本固定后, 其中2条进行石蜡包埋, 制成厚度约为3-4 μm的切片, 常规苏木精-伊红(hematine-eosin, HE)染色, 并进一步行CD38、IgG、IgG4免疫组织化学染色, 另l条备用. 参照2001年版《病毒性肝炎防治方案》[7]中慢性肝炎病理的分级分期, 对肝脏进行炎性反应分级G、纤维化分期S. 免疫组织化学染色采用单克隆抗体CD38、IgG和IgG4, 依照试剂盒说明按En Vision二步法进行. 光学显微镜下观察免疫组织化学染色后的阳性细胞分布, 每个标本于高倍视野(×400)下计数至少3个汇管区的IgG4+、 IgG+、 CD38+细胞数, 并计算其平均值; 每个高倍视野下>5个IgG4+浆细胞[8]定义为IgG4(阳性).
1.2.2 胰腺组织学检查: 经外科手术切除部分胰腺组织, 大小为至少2 cm×2 cm×2 cm, 组织标本固定后进行石蜡包埋, 制成厚度约为3-4 μm的切片, 常规HE染色, 并进一步行CD38、IgG、IgG4免疫组织化学染色, 具体方法和器材同肝脏组织学检查.
1.2.3 血清生物化学指标检测: 采集患者晨起空腹静脉血, 检测血沉、IgG、IgG4、抗核抗体效价.
统计学处理 应用SPSS21.0统计学软件对数据进行处理, 计量资料以中位数表示, 采用t检验; 计数资料以例数或百分率描述, 采用秩和检验. 2个连续随机变量的相关分析可先绘制散点图, 若呈线性趋势可用Pearson积距相关进行关联性分析, P<0.01为双侧显着性检测水准.
符合诊断标准的IgG4相关肝胆胰腺疾病患者共30例, 主要有IgG4-AIP 2例, IgG4-SC 4例, IgG4-AIH 4例, IgG4-AIH+SC 16例, IgG4-AIH+SC+AIP 4例. IgG4-AIP 2例, 男2例, 平均年龄57岁±5岁, 首发症状表现均为腹痛, 合并糖尿病患者1例, 合并高血压病患者1例; IgG4-SC 4例, 男1例, 女3例, 平均年龄54岁±8岁, 首发症状多表现为皮肤黄染、乏力, 合并高血压病患者1例; IgG4-AIH 4例, 女4例, 平均年龄63岁±4岁, 首发症状多表现为乏力、皮肤黄染, 合并糖尿病和桥本氏甲状腺炎患者1例, 合并高血压病患者1例, 合并丙肝患者1例; IgG4-AIH+SC+AIP 4例, 男2例, 女2例, 平均年龄56岁±21岁, 首发症状多表现为发热、腹痛、乏力和皮肤黄染, 合并糖尿病患者2例; IgG4-AIH+SC 16例, 男4例, 女12例, 平均年龄60岁±14岁, 首发症状多表现为乏力、皮肤黄染, 合并肝硬化食管静脉曲张、重度骨质疏松、慢性食管炎、糜烂性胃炎患者各2例, 合并干燥综合征患者3例, 合并胰腺假性囊肿、胃腺癌、干眼症、股骨头坏死患者各1例.
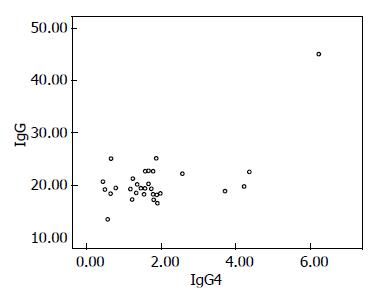
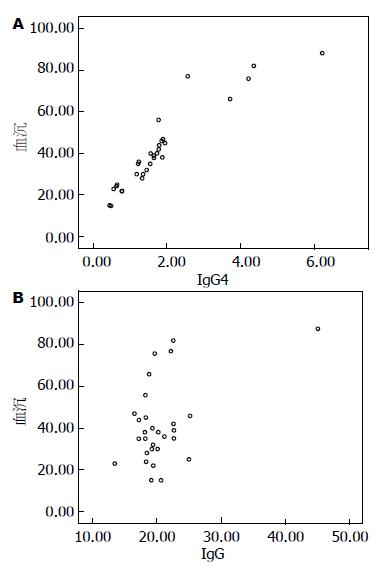
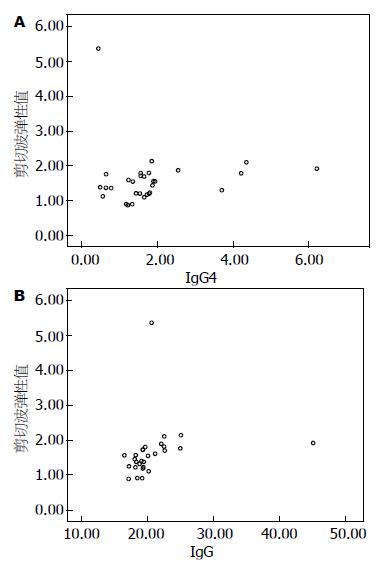
IgG4相关性肝胆胰腺疾病患者的血清IgG4和IgG水平均较高(r = 0.632, P<0.01), 根据散点图及数据结果, 可以认为血清IgG水平和血清IgG4水平之间呈线性正相关(r = 9.29, P<0.01, 图1), 根据散点图及数据结果, 可以认为血沉水平和血清IgG4水平之间呈线性正相关(r = 0.482, P<0.01, 图2A), 根据散点图及数据结果, 可以认为血沉水平和血清IgG水平之间呈线性正相关(图2B); 而根据目前数据尚不能认为血清IgG4或IgG水平与剪切波弹性值呈线性相关(图3). 总而言之患者血清IgG4和IgG水平均较高, 呈线性正相关; 血清IgG、IgG4水平分别与血沉水平之间均呈线性正相关, 如表1. 经统计血清ANA阳性率为18/30, 抗非典型ANCA、去唾液酸糖蛋白受体抗体阳性率均为2/30, 抗SSA、抗SSB抗体阳性率均为3/30, CA19-9升高的比例为3/30, 2例IgG4-AIP患者中只有1例患者的血淀粉酶、脂肪酶升高.
| 分组 | P值 | r值 |
| IgG与IgG4 | <0.01 | 0.632 |
| IgG与血沉 | <0.01 | 0.482 |
| IgG4与血沉 | <0.01 | 9.290 |
2例IgG4-AIP患者, 其中1例患者腹部彩超示胰尾近脾门处不均质包块, 胰管无扩张, CT示胰腺体部稍萎缩, 尾部可见一25 mm×33 mm囊实性低密度影, 呈杯口状, 以囊性为主, 壁略厚, 增强后壁强化明显, 囊性成分絮样轻度强化, 病变中心及周围可见多发钙化灶, 周围脂肪间隙尚清晰, 胰管未见扩张, 胰尾部囊实性占位考虑为囊腺瘤, 符合手术适应证, 全麻下行"腹腔黏连松解+胰体尾联合脾脏切除术", 复查腹部CT示"胰尾占位术后"改变, 胰尾部、胰腺-胃间多发包裹性积液(假性囊肿形成). 另1例患者腹部CT示肝弥漫性回声改变, 胆囊壁稍厚, 胰腺体积增大, 胰管未见明显扩张; 4例IgG4-AIH患者彩超均示肝弥漫性回声改变, 胆囊壁不厚, 毛糙, 肝内外胆管未见增宽, 胰腺大小形态正常, 实质回声均匀, 胰管无扩张; 4例IgG4-SC患者彩超: 肝实质弥漫性回声改变, 胆囊壁厚毛糙. 其中1例患者磁共振胰胆管造影(magnetic resonance cholangiopancreatography, MRCP)示肝脏形态饱满, 肝叶比例协调, 肝裂不宽, 局部肝外胆管可见狭窄, 肝内外胆管未见明显扩张, 胆囊体积小, 壁厚, 胰管未见明显扩张; 4例IgG4-AIP+AIH+SC患者, 其中1例患者彩超均示肝弥漫性回声改变, 胆囊壁厚, 毛糙, 胰腺实质回声欠均匀, 主胰管内径增宽, 1例患者磁共振成像(magnetic resonance imaging, MRI)+MRCP示肝内多发异常信号, 肝内外胆管未见明显扩张, 胰腺形态略饱满, 1例患者MRCP示胰腺体积弥漫性增大, 呈腊肠状, 胰管显示不清, 肝内外胆管未见明显扩张; 16例IgG4-AIH+SC患者彩超示肝实质弥漫性回声改变, 胆囊大小形态正常, 壁厚、毛糙, 肝内外胆管未见明显扩张, 胰腺大小形态正常, 实质回声均匀, 胰管无扩张, 其中1例患者MRU+MRCP示肝内外胆管未见明显扩张, 胆总管上段可见局限性官腔稍细, 中下段未见明显扩张或狭窄, 胆囊形态大小可, 胰管未见明显扩张, 腹膜后增大淋巴结影.
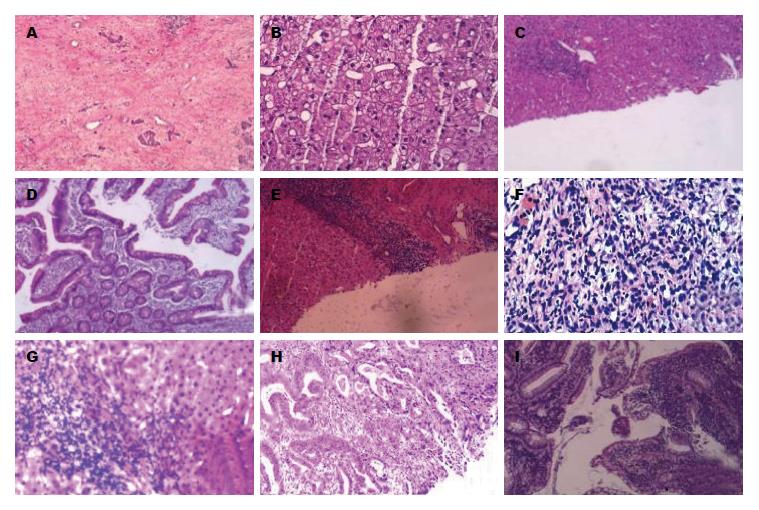
2例IgG4-AIP患者病理结果, 胰腺间质纤维组织显着增生伴较多淋巴, 浆细胞及嗜酸性粒细胞浸润, 可见淋巴滤泡形成, 胰腺腺泡显着萎缩、消失, 残存导管形态不规则, CD38(+)、CD138(+); IgG4/IgG>40%; IgG4(+); 4例IgG4-AIH患者病理结果, 肝组织内可见桥接坏死, 汇管区纤维组织增生, 可见界板炎, CD38(+)、CD138(+)、IgG4(+); 4例IgG4-SC患者病理结果, 小灶肝细胞脂肪变性, 肝组织内可见点状坏死, 汇管区纤维组织及小胆管增生, 伴少量慢性炎细胞浸润, CD38(+)、CD138(+)、IgG(+)、IgG4(+); 4例IgG4-AIP+AIH+SC患者病理结果, 肝细胞内淤胆, 局部点灶状坏死, 汇管区纤维性扩大伴较多淋巴细胞, 浆细胞为主的炎细胞浸润, 并见界板炎及小胆管炎, CD38(+)、CD138(+)、IgG4(+), 其中1例IgG4-AIP+AIH+SC患者合并十二指肠乳头黏膜慢性炎, IgG(+)、IgG4(+); 16例IgG4-AIH+SC患者病理结果, 肝细胞水肿、气球样变性及细胞内淤疸; 肝组织内可见桥接坏死并汇管区纤维组织增生及淋巴细胞、中性粒细胞浸润; 可见界板炎, 部分患者病理局部可见假小叶形成, CD38(+)、CD138(+)、IgG4(+)、IgG(+), 其中1例IgG4-AIH+SC患者合并胃体腺癌, 中等分化(Lauren分型: 肠型); Her-2(2+), IgG4(+), 其中1例IgG4-AIH+SC患者合并回肠末端示黏膜慢性炎; IgG4(+)(图4).
糖皮质激素是IgG4-RD的一线治疗药物[9], 30例患者均接受激素治疗. 按常规泼尼松片起始剂量30-40 mg/d, 治疗2-4 wk后病情均有不同程度好转: 黄疸有所消退、腹痛有所缓解、肝功能明显好转, 根据症状检查好转情况每周递减5 mg, 减至2.5-5.0 mg/d维持3 mo, 通过门诊随访, 以6 mo为随访终点, 24例患者临床症状完全缓解, 19患者血清IgG4和IgG降至正常水平. 6例患者病情反复发作, 经过在激素基础上加用抑制剂治疗后均有不同程度好转. 其中1例IgG4-AIP患者, 胰腺囊实性占位, 考虑囊腺瘤, 行全麻下腹腔黏连松解+胰体尾联合脾脏切除术, 术后给予止血, 抑制胰酶分泌等对症支持治疗, 术后复查CT示: 胰尾占位术后, 胰尾部, 胰腺胃间多发包裹性积液(假性囊肿形成).
IgG4-AIP最早被报道, 杨爱明等[1]的研究发现自身免疫性胰腺炎可以造成区域性门脉性高压, 引起食管、胃底静脉曲张, 原理还不清楚, 可能因为胰腺炎影响造成脾静脉栓塞, 也可能是IgG4相关脉管炎所致, 个别患者还因此造成出血, 因此存在食管胃底静脉曲张时要引起重视, 进行鉴别诊断. 而且诊断IgG4-AIP的病例中有部分患者同时并发新发糖尿病, 机理不是很清楚, 通过用激素治疗后, 部分患者糖尿病病情好转, 推测这些患者糖尿病发生可能与免疫性胰腺炎有关. IgG4-AIP合并胰腺假性囊肿比较罕见[10,11], Yoshida等[12]曾报道过AIP的典型特征之一是不合并胰腺囊肿, 然而本研究中有1例IgG4-AIP患者合并胰腺假性囊肿, 其发生的确切原因还不清楚, 这可能提示和疾病正处于高度活动期有关, 也可能与行囊腺瘤手术有关, 出现术后胰液外渗, 造成胰腺假性囊肿, 患者在接受类固醇激素治疗后, 胰腺假性囊肿缩小或消失, 腹腔积液也迅速退. IgG4-AIP典型CT或MRI表现[13]可见胰腺弥漫性肿大伴延迟强化, 有时可出现胰腺周围低密度环, 胆道造影示长段(>1/3)主胰管不规则狭窄, 不伴有远端扩张; 但部分患者也可表现为节段/局灶性胰腺肿大或节段/局灶性胰管狭窄(远端管径<5 Bin), 此型患者需与胰腺癌鉴别. 胰腺实质影像(CT、MRI): 弥漫性增大伴延迟增强(1级), 节段/局灶性增大伴延迟增强(2级); 胰管影像(内镜逆行胰胆管造影、MRCP): 不伴远端扩张的长段或多发主胰管狭窄(1级), 不伴远端扩张的节段性/局灶性主胰管狭窄(2级); 胰腺/胰腺外病变的影像表现在2 wk内缓解或消退.
研究者发现胆管系统是除胰腺之外最常见的受累器官, 此类疾病也称IgG4-SC, 其病理基础是IgG4阳性浆细胞的浸润和广泛纤维化, 但影像学很难与胆管恶性肿瘤相鉴别, 多累及大胆管, 胆管造影可见局灶性或多发性胆管狭窄, 与原发性硬化性胆管炎、壶腹周围癌或胆管癌相似,但超声内镜检查可见弥漫性、对称性胆管壁环形增厚, 其内外壁光滑且回声均匀, 同时非狭窄节段(近端扩张胆管或胆管造影无异常节段)胆管壁也有增厚(大于0.8 mm).临床医生经验不足时, 患者可能被误诊而接受不必要的手术治疗. Huggett等[14]在一项纳入115例IgG4-RD患者的前瞻性队列研究中发现, 胆管受累者达59%, 其中胆总管下段受累尤为多见, 也称IgG4-SC. 以往欧美及日本的报道[15,16]中, IgG4-SC患者平均年龄62-69岁, 男性占85%-87%, 但关于中国患者的数据极少.
IgG4相关性肝胆胰腺疾病患者的血清IgG4和IgG水平均较高, 血沉多反映炎症活动, 患者血清IgG和IgG4水平均与血沉水平之间呈线性正相关, 且血沉水平和血清IgG4水平之间相关性更高, 可以提示血清IgG4水平一定程度上可以反映疾病炎性活动程度. 而血清IgG4或IgG水平并不能提示肝脏纤维化程度. IgG4相关性肝胆胰腺疾病患者的病理均伴有IgG4及其他浆细胞的浸润, 常伴发糖尿病或其他自身免疫性疾病, 并且对激素治疗效果显着. IgG4浓度的持续升高是否预示对激素不敏感或容易复发, 尚需要进一步研究.
对于IgG4-AIP, 日本研究者[17]将梗阻性黄疸、腹痛、腰背痛, 或有症状的胰腺外病变列为治疗指征. 对于IgG4-SC, 由于该病可在数月内进展至终末期肝病, 因此一经确诊需及时给予治疗[18]. 激素为一线治疗用药, 90%以上的患者应用激素后可出现临床症状缓解、血清IgG4水平降低及影像学改善[19,20]. 对于维持治疗方案目前尚存在争议, 亚洲研究者多主张用泼尼松龙2.5-5.0 mg/d维持治疗至少3年, 部分欧美研究者则建议在激素治疗3 mo内停药, 但近期临床资料[15,17,20]显示, 经短期治疗者停药后复发率较高. 除激素外, 其他免疫抑制剂如硫唑嘌呤、吗替麦考酚酯及甲氨蝶呤等也可用于维持治疗, 但其疗效尚缺乏足够的临床证据支持[21]. 本研究中30例患者均接受激素治疗, 按常规泼尼松片起始剂量30-40 mg/d, 治疗2-4 wk后病情均有不同程度好转, 根据症状检查好转情况每周递减5 mg, 减至2.5-5.0 mg/d维持3 mo, 通过门诊随访, 以6 mo为随访终点, 24例患者临床症状完全缓解, 19患者血清IgG4和IgG降至正常水平. 其中6例患者病情反复发作, 考虑可能与短期激素治疗后停药有关, 经过在激素基础上加用抑制剂治疗后均有不同程度好转.
由于IgG4相关性疾病IgG4-RD是近几年才被认识的, 所以尽管本院肝、胰腺组织穿刺检查开展较早, 但由于认识不足, 早年组织穿刺病理并未行IgG4检测, 血清IgG4检测也是近几年才开始实施的, 所以本研究收集的病例资料较少, 无法与非IgG4相关肝胆胰腺疾病的病例资料进行合适的随机对照研究分析. IgG4相关性疾病在胰腺最为常见, 但本研究仅收集到2例符合诊断要求的病例, 可能与胰腺穿刺取病理比较困难, 该项检查受限所致, 也可能是因为诊断IgG4-AIP不明确而未被收集. 尽管本研究有一定的局限性, 但是能够加强临床上对这类疾病的认识, 从而引起足够的重视, 避免过度治疗或不当治疗, 对临床有一定指导意义.
免疫球蛋白G(immunoglobulin G, IgG)4相关性疾病(IgG4-related disease, IgG4-RD)近几年才作为一种系统性疾病被大家所认识, 可累及多种脏器, 包括胰腺、胆管系统、涎腺、肾脏、肺脏、淋巴结、主动脉、甲状腺等, 目前临床上对该疾病认识时间较短, 对该类疾病的诊断与治疗还不够熟悉, 很难鉴别胆、胰腺相关的恶性肿瘤, 易导致误诊, 而行手术等过度治疗.
激素为一线治疗用药, 但对于维持治疗方案目前尚存在争议, 亚洲研究者多主张用泼尼松龙2.5-5.0 mg/d维持治疗至少3年, 部分欧美研究者则建议在激素治疗3 mo内停药, 但近期临床资料显示, 经短期治疗者停药后复发率较高. 除激素外, 其他免疫抑制剂如硫唑嘌呤、吗替麦考酚酯及甲氨蝶呤等也可用于维持治疗, 但其疗效尚缺乏足够的临床证据支持.
杨爱明等的研究发现自身免疫性胰腺炎可以造成区域性门脉性高压, 引起食管、胃底静脉曲张, 个别患者还因此造成出血, 而且诊断的IgG4相关胰腺炎(IgG4-related autoimmune pancreatitis, IgG4-AIP)的病例中有部分患者同时并发新发糖尿病, 机制不是很清楚, 通过用激素治疗后, 部分患者糖尿病病情好转. IgG4-AIP合并胰腺假性囊肿比较罕见, Yoshida等曾报道过AIP的典型特征之一是不合并胰腺囊肿, 然而本研究中有1例IgG4-AIP患者合并胰腺假性囊肿, 其发生的确切原因还不清楚.
相关报道显示IgG4-RD在胰腺最为常见, 且典型特征之一是不合并胰腺囊肿, 然而本研究仅收集到2例符合诊断要求的病例, 其中有1例IgG4-AIP患者合并胰腺假性囊肿, 其发生的确切原因还不清楚; 本研究结果提示IgG4相关性肝胆胰腺疾病患者的血清IgG4水平一定程度上可以反映疾病炎性活动程度, 病理均伴有IgG4及其他浆细胞的浸润, 常伴发糖尿病或其他自身免疫性疾病.
本研究结果提示IgG4相关性肝胆胰腺疾病患者的血清IgG4水平一定程度上可以反映疾病炎性活动程度, 且该类患者常伴发糖尿病或其他自身免疫性疾病, 建议临床上可以监测该类患者的血清IgG4水平, 并注意血糖变化, 注意排查其他自身免疫性疾病.
IgG4相关性疾病: 一种慢性炎症硬化性疾病, 以大量IgG4阳性浆细胞浸润、致密纤维化及血清IgG4水平升高为特点.
郭津生, 博士, 复旦大学附属中山医院消化内科; 王邦茂, 教授, 主任医师, 天津医科大学总医院消化科; 郑盛, 研究生, 副教授, 副主任医师, 云南省第三人民医院消化内科
本文选题具有一定创新性, 选择近年来IgG4相关性消化系统疾病的临床特点作为研究切入点, 有一定的临床价值, 对临床医师认识该疾病起到一定指导意义.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 河南省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): B
C级 (良好): C, C
D级 (一般): 0
E级 (差): 0
编辑: 马亚娟 电编:杜冉冉
| 2. | Umehara H, Okazaki K, Masaki Y, Kawano M, Yamamoto M, Saeki T, Matsui S, Yoshino T, Nakamura S, Kawa S. Comprehensive diagnostic criteria for IgG4-related disease (IgG4-RD), 2011. Mod Rheumatol. 2012;22:21-30. [PubMed] [DOI] |
| 3. | Deshpande V, Zen Y, Chan JK, Yi EE, Sato Y, Yoshino T, Klöppel G, Heathcote JG, Khosroshahi A, Ferry JA. Consensus statement on the pathology of IgG4-related disease. Mod Pathol. 2012;25:1181-1192. [PubMed] [DOI] |
| 4. | Khosroshahi A, Wallace ZS, Crowe JL, Akamizu T, Azumi A, Carruthers MN, Chari ST, Della-Torre E, Frulloni L, Goto H. International Consensus Guidance Statement on the Management and Treatment of IgG4-Related Disease. Arthritis Rheumatol. 2015;67:1688-1699. [PubMed] [DOI] |
| 5. | Chari ST, Smyrk TC, Levy MJ, Topazian MD, Takahashi N, Zhang L, Clain JE, Pearson RK, Petersen BT, Vege SS. Diagnosis of autoimmune pancreatitis: the Mayo Clinic experience. Clin Gastroenterol Hepatol. 2006;4:1010-1016; quiz 934. [PubMed] [DOI] |
| 6. | Ohara H, Okazaki K, Tsubouchi H, Inui K, Kawa S, Kamisawa T, Tazuma S, Uchida K, Hirano K, Yoshida H. Clinical diagnostic criteria of IgG4-related sclerosing cholangitis 2012. J Hepatobiliary Pancreat Sci. 2012;19:536-542. [PubMed] [DOI] |
| 8. | Zhang L, Notohara K, Levy MJ, Chari ST, Smyrk TC. IgG4-positive plasma cell infiltration in the diagnosis of autoimmune pancreatitis. Mod Pathol. 2007;20:23-28. [PubMed] [DOI] |
| 9. | Raissian Y, Nasr SH, Larsen CP, Colvin RB, Smyrk TC, Takahashi N, Bhalodia A, Sohani AR, Zhang L, Chari S. Diagnosis of IgG4-related tubulointerstitial nephritis. J Am Soc Nephrol. 2011;22:1343-1352. [PubMed] [DOI] |
| 10. | Ishikawa T, Itoh A, Kawashima H, Ohno E, Itoh Y, Nakamura Y, Hiramatsu T, Miyahara R, Ohmiya N, Haruta J. Peripancreatic vascular involvements of autoimmune pancreatitis. J Gastroenterol Hepatol. 2012;27:1790-1795. [PubMed] [DOI] |
| 11. | Kawakami H, Kuwatani M, Shinada K, Yamato H, Hirano S, Kondo S, Yonemori A, Itoh T, Matsuno Y, Asaka M. Autoimmune pancreatitis associated with hemorrhagic pseudocysts: a case report and literature review. Intern Med. 2008;47:603-608. [PubMed] [DOI] |
| 12. | Yoshida K, Toki F, Takeuchi T, Watanabe S, Shiratori K, Hayashi N. Chronic pancreatitis caused by an autoimmune abnormality. Proposal of the concept of autoimmune pancreatitis. Dig Dis Sci. 1995;40:1561-1568. [PubMed] [DOI] |
| 13. | Shimosegawa T, Chari ST, Frulloni L, Kamisawa T, Kawa S, Mino-Kenudson M, Kim MH, Klöppel G, Lerch MM, Löhr M. International consensus diagnostic criteria for autoimmune pancreatitis: guidelines of the International Association of Pancreatology. Pancreas. 2011;40:352-358. [PubMed] [DOI] |
| 14. | Huggett MT, Culver EL, Kumar M, Hurst JM, Rodriguez-Justo M, Chapman MH, Johnson GJ, Pereira SP, Chapman RW, Webster GJM. Type 1 autoimmune pancreatitis and IgG4-related sclerosing cholangitis is associated with extrapancreatic organ failure, malignancy, and mortality in a prospective UK cohort. Am J Gastroenterol. 2014;109:1675-1683. [PubMed] [DOI] |
| 15. | Ghazale A, Chari ST, Zhang L, Smyrk TC, Takahashi N, Levy MJ, Topazian MD, Clain JE, Pearson RK, Petersen BT. Immunoglobulin G4-associated cholangitis: clinical profile and response to therapy. Gastroenterology. 2008;134:706-715. [PubMed] [DOI] |
| 16. | Naitoh I, Nakazawa T, Ohara H, Ando T, Hayashi K, Tanaka H, Okumura F, Takahashi S, Joh T. Endoscopic transpapillary intraductal ultrasonography and biopsy in the diagnosis of IgG4-related sclerosing cholangitis. J Gastroenterol. 2009;44:1147-1155. [PubMed] [DOI] |
| 17. | Kamisawa T, Okazaki K, Kawa S, Shimosegawa T, Tanaka M; Research Committee for Intractable Pancreatic Disease and Japan Pancreas Society. Japanese consensus guidelines for management of autoimmune pancreatitis: III. Treatment and prognosis of AIP. J Gastroenterol. 2010;45:471-477. [PubMed] [DOI] |
| 18. | Stone JH. IgG4-related disease: nomenclature, clinical features, and treatment. Semin Diagn Pathol. 2012;29:177-190. [PubMed] [DOI] |
| 19. | Ebbo M, Daniel L, Pavic M, Sève P, Hamidou M, Andres E, Burtey S, Chiche L, Serratrice J, Longy-Boursier M. IgG4-related systemic disease: features and treatment response in a French cohort: results of a multicenter registry. Medicine (Baltimore). 2012;91:49-56. [PubMed] [DOI] |
| 20. | Hart PA, Kamisawa T, Brugge WR, Chung JB, Culver EL, Czakó L, Frulloni L, Go VL, Gress TM, Kim MH. Long-term outcomes of autoimmune pancreatitis: a multicentre, international analysis. Gut. 2013;62:1771-1776. [PubMed] [DOI] |
| 21. | Stone JH, Zen Y, Deshpande V. IgG4-related disease. N Engl J Med. 2012;366:539-551. [PubMed] [DOI] |