修回日期: 2014-06-02
接受日期: 2014-09-10
在线出版日期: 2014-11-08
目的: 通过对计算机断层扫描结肠造影(computed tomography colonography, CTC)与结肠镜评价结直肠癌的显示技术进行描述与对比, 评价CTC技术可行性.
方法: 本研究共入选经结肠镜活检诊断为结直肠癌的患者41例(25男, 16女, 中位年龄65岁, 范围47-72岁), 进行CTC检查, 评价并比较CTC与结肠镜的显示技术(肠道准备情况、肿瘤位置、大小、形态学特征及临床TNM分期), 统计学处理采用描述性分析, P<0.05为差异具有统计学意义.
结果: CTC与结肠镜评价肿瘤位置一致. 结肠镜判断肿瘤大小具有局限性, 本研究中只能对54%(23/43)的肿瘤进行大小测量, 而CTC可测量95%(41/43)的肿瘤. 肿瘤大体病理类型显示情况差异无统计学意义(P = 0.621). 结肠镜不能评价肠腔外情况及梗阻近侧结肠, 造成不完全检查. 结肠镜主观耐受性评分低于CTC(P = 0.000).
结论: CTC可以有效评价结直肠癌, 但不能完全代替结肠镜, CTC可作为不耐受结肠镜检查、结肠镜不完全检查患者的首选工具.
核心提示: 计算机断层扫描结肠造影(computed tomography colonography, CTC)可以弥补结肠镜的不足, 尤其在评价病变肠壁厚度、浆膜面、浸润深度及毗邻结构浸润情况中发挥着重要的作用, 肠腔内显示情况也不逊于结肠镜. 然而CTC不能进行活检, 目前还无法替代结肠镜.
引文著录: 包佳琪, 赵磊, 白智刚. CT结肠造影评价结直肠癌: 技术特征的描述与比较. 世界华人消化杂志 2014; 22(31): 4878-4883
Revised: June 2, 2014
Accepted: September 10, 2014
Published online: November 8, 2014
AIM: To evaluate the value of computed tomography colonography (CTC) in the evaluation of colorectal cancer by comparing its performance with colonoscopy.
METHODS: Forty-one patients who were diagnosed with colorectal cancer by colonoscopic biopsy and underwent CTC and colonoscopy were included in the study. CTC and colonoscopy were compared for their performance in the evaluation of colorectal cancer.
RESULTS: The locations of tumors revealed by CTC and colonoscopy were consistent. However, colonoscopy had its limitation in determining the size of the tumor, and tumor size was measured by colonoscopy in 54% (23/43) of cases , in contrast to 95% (41/43) of cases by CTC. There was no statistical significance in the pathological type revealed by the two techniques (P = 0.621). Colonoscopy failed to evaluate the condition outside the intestinal tract and the proximal colon in cases with colon obstruction, resulting in incomplete examination. The grade of subjective tolerability was significantly lower for colonoscopy than for CTC (P = 0.000).
CONCLUSION: CTC can evaluate colorectal cancer effectively, although it cannot replace colonoscopy entirely. CTC can be chosen as a preferred means for patients who cannot tolerate colonoscopy as well as patients who have incomplete colonoscopy examination.
- Citation: Bao JQ, Zhao L, Bai ZG. CT colonography for evaluation of colorectal cancer. Shijie Huaren Xiaohua Zazhi 2014; 22(31): 4878-4883
- URL: https://www.wjgnet.com/1009-3079/full/v22/i31/4878.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i31.4878
近年, 我国的结肠癌发病率逐年上升, 严重危害我国人民健康. 对于结直肠癌患者, 一种精确的临床TNM分期及术前评估工具在确定治疗方案、实施临床实践中具有重要意义[1]. 结肠镜检查是一种具有极高灵敏度及较高特异度的诊断工具, 是检测结直肠内新生物的金标准. 但是, 由于此项检查具有患者耐受性差、依赖于结肠镜检查技术及肠道准备情况等缺陷, 可能无法进行检查或造成不完全检查, 需要其他诊断工具进行补充检查来进一步判断结直肠癌临床TNM分期[2]. 目前, 多层螺旋电子计算机断层扫描(computed tomography, CT)腹盆腔增强扫描具有极高的实用性, 美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)指南也明确了其临床价值. CT结肠造影(CT colonography, CTC)由于既可以观察肿瘤形态学特征, 又可以获得肠壁外甚至腹盆腔内数据, 结合了结肠镜及多层螺旋CT腹盆腔增强扫描两者优点, 具有筛检和诊断(评价)的双重价值[3]. 因此, CTC具有判断结直肠癌临床TNM分期, 提供术前准备信息的潜在价值. 本研究通过对CTC与结肠镜进行结直肠癌术前评估技术对比, 明确CTC的临床应用价值.
本研究共入选内蒙古医科大学附属医院2011-07/2012-06经结肠镜活检诊断为结肠癌的患者41例, 其中男25例, 女16例, 中位年龄65岁, 范围47-72岁, 所有患者均在结肠镜检查同一天进行了CTC检查, 随后1 wk内为明确临床TNM分期行腹盆腔增强CT. 所有受检者于检查前1 d口服聚乙烯乙二醇电解质溶液4-5 L进行肠道准备. 结肠镜检查由内蒙古医科大学附属医院经验丰富的消化内科内镜专家完成. 结肠镜检查中将对每枚隆起性病变进行活检用于病理组织学分析.
1.2.1 CT扫描技术: (1)肠道准备: 患者于CT扫描床右侧卧位, 通过插入直肠的灌肠管注入室内空气2.0-2.5 L. 注气量取决于患者的耐受剂量. 在注入空气前给予40 mg N受体阻滞剂(东莨菪碱)以减低肠蠕动和肠痉挛. 通过侦查扫描获得的影像对结肠膨胀情况进行评价, 如果膨胀情况差则继续充气至满意. 患者1次屏气时间内进行仰卧位及俯卧位的膈肌至肛门范围CT扫描; (2)CTC扫描参数: CT设备为64层螺旋CT(lightspeed VCT-XT, 美国GE医疗). 准直器宽度0.625 mm×64层, 机架旋转时间0.5 s, 重建层厚0.625 mm, 重建间隔0.625 mm. 螺距因子1.3:1. 管电压120 kV, 管电流100 mA, 噪声指数(noise index, NI)28, 开启Z轴管电流调制技术; (3)全腹部增强CT扫描参数: CT设备为64层螺旋CT(lightspeed VCT-XT, 美国GE医疗). 准直器宽度0.625 mm×64层 , 机架旋转时间0.8 s, 重建层厚0.625 mm, 重建间隔0.625 mm. 螺距因子1.3:1. 管电压120 kV, 管电流200 mA, NI指数24, 开启Z轴管电流调制技术. 采用平扫+增强扫描方式, 增强对比剂采用碘普罗胺注射液(300 mgI/mL), 注射流率3.0 mL/s, 流量80 mL, 延迟时间30、60、180 s.
1.2.2 图像评价: 扫描结束后所获得的影像数据传入ADW4.4工作站进行图像后处理. 所有影像资料及结肠镜资料由1位从事腹部放射学诊断10年以上的放射医师及1位从事消化系内镜诊断10年以上的内镜医师分别评价, 包括肠道准备情况、肿瘤位置、大小、形态学特征及临床TNM分期. 3D自动导航技术用于评价肠腔内结构; 多平面重组技术(multiplanar reformation, MPR)用来评价肿瘤的形态学特征; 容积再现技术(volume rendering, VR)用来对肿瘤进行定位. 分别对仰卧位及俯卧位数据进行分析. 结肠镜评价相同的项目. CTC肠腔内发现与结肠镜结果进行比较. 肠腔外发现与腹部增强CT结果进行比较. (1)肿瘤位置评价: 通过8个结肠节段进行肿瘤定位, 包括盲肠、升结肠、结肠肝曲、横结肠、结肠脾曲、降结肠、乙状结肠及直肠; (2)肿瘤大小测量: 结肠镜通过活检钳进行测量, CTC通过3D测距技术进行测量; (3)肿瘤形态学特征评价: 判断肿瘤大体病理类型, 分为肿块型或非肿块型. CTC影像资料进一步评价肿瘤浸润毗邻器官及组织情况; (4)肠道准备情况评价: 5分制(5分优, 1分差)评价结肠镜及CTC的肠道清洁情况. 肠道清洁评价包含10个节段, 除了前述8个节段外, 还增加降结肠-乙状结肠S形交界, 乙状结肠-直肠S形交界. 同肠道清洁评价相同, 结肠膨胀评价亦包含10个节段, 膨胀程度包含最佳膨胀, 一般膨胀及塌陷; (5)主观耐受性评价: 5分制(5分优, 1分差)评价患者CTC及结肠镜检查的主观耐受性.
统计学处理 采用SPSS13.0进行统计学处理. 对患者一般情况、CTC技术显示情况进行统计描述, 计数资料用自然数与百分数表示, 计量资料用mean±SD表示. 对CTC与结肠镜技术进行比较, 对CTC与增强CT技术进行比较, 计数资料比较采用pearson χ2检验, 等级资料采用秩和检验, P<0.05为差异具有统计学意义.
所有患者均顺利完成结肠镜、CTC及增强CT检查, 未出现相关并发症. 19例患者(19/41)由于肠梗阻造成了结肠镜不完全检查. 41例患者(41/41)通过CTC显示了全程结直肠肠腔内、外情况. 7例患者(7/41)由于肠梗阻导致肠道膨胀情况不理想未完成满意的CTC检查, 2例患者(2/41)由于肠道塌陷未获得有影像学诊断价值的图像. CTC检测到2处梗阻近端的肠腔内肿瘤, 结肠镜无法通过梗阻部位而造成漏诊. 其中1例患者在结肠镜检查中于横结肠发现梗阻性肿瘤, CTC在盲肠检测到了略小于横结肠者的肿瘤; 另1例患者结肠脾曲肠腔局限性向心性缩窄, 肠壁厚度约为2 cm, CTC于升结肠近端检测到一处肿瘤, 大小约为2.5 cm×2.7 cm, 并且于随后的增强CT及术后病理证实. 结肠镜检测到额外2枚直径<6 mm的癌性息肉, CTC由于肠道膨胀情况差而造成漏诊. 因此, CTC共计识别43处肿瘤(包括5例肠道膨胀不佳的患者), 结肠镜共计识别43处肿瘤(表1).
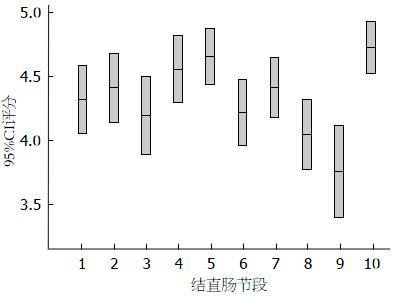
2.2.1 肠道清洁情况: 盲肠4.32分±0.85分, 升结肠4.41分±0.87分, 结肠肝曲4.20分±0.98分, 横结肠4.56分±0.81分, 结肠脾曲4.66分±0.69分, 降结肠4.22分±0.82分, 降结肠-乙状结肠S形交界4.41分±0.74分, 乙状结肠4.05分±0.86分, 乙状结肠-直肠S形交界3.76分±1.16分, 直肠4.73分±0.63分(图1). 肠道清洁情况最差的结肠节段为乙状结肠-直肠S形交界. CTC可以通过仰卧位与俯卧位扫描造成流质残渣的位移进行鉴别诊断.
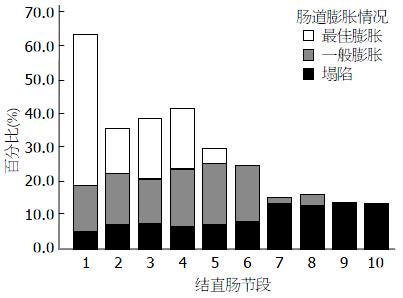
2.2.2 肠道膨胀情况: CTC肠道膨胀情况最差的结肠节段依次为盲肠、结肠肝曲、横结肠及升结肠, 这可能是由于节段处于肛门远端的缘故, 或是肠梗阻对近端结肠造成的影响(表2, 图2).
| 节段 | 盲肠 | 升结肠 | 结肠肝曲 | 横结肠 | 结肠脾曲 | 降结肠 | 降结肠乙状结肠 | 乙状结肠 | 乙状结肠-直肠 | 直肠 |
| S形交界 | S形交界 | |||||||||
| 最佳膨胀 | 17(42) | 22(54) | 23(56) | 19(46) | 21(51) | 24(59) | 39(95) | 38(93) | 41(100) | 41(100) |
| 一般膨胀 | 14(34) | 16(39) | 14(34) | 18(44) | 19(46) | 17(41) | 2(5) | 3(7) | 0(0) | 0(0) |
| 塌陷 | 10(24) | 3(7) | 4(10) | 4(10) | 1(3) | 0(0) | 0(0) | 0(0) | 0(0) | 0(0) |
CTC与结肠镜评价肿瘤位置完全一致. 结肠镜判断肿瘤大小具有局限性, 只能对体积中等偏小且非梗阻的肿瘤进行测量, 本研究中只能对47%(20/43)的肿瘤进行大小测量, 而CTC可测量95%(41/43)的肿瘤, 5%(2/43)的肿瘤由于肠道塌陷与邻近腔壁紧贴界限不明确, 部分内容如表1.
通过结肠镜不可能对肿瘤原位肠壁厚度、浆膜面、浸润深度及毗邻结构浸润情况进行评价, 而CTC可以进行评价, 与增强CT较为相似. CTC检测腹盆腔淋巴结及后腹膜淋巴结不及增强CT, 而腹盆腔与后腹膜淋巴结显示情况是临床分期的重要依据, 对于判断预后、制订治疗方案具有重要意义. 结肠镜活检病理组织学结果: 33处腺癌, 7处腺瘤有癌细胞, 3处非典型增生(表3).
| 项目 | 肿瘤毗邻脂肪组织 | 肿瘤毗邻器官 | 腹盆腔增大淋巴结 | 远处转移 |
| 浸润显示情况 | 浸润显示情况 | (≥10 mm)显示情况 | 显示情况 | |
| CTC | 4(9.8) | 1(2.4) | 11(26.8) | 2(4.9) |
| 增强CT | 4(9.8) | 1(2.4) | 19(46.3) | 4(9.6) |
| χ2值 | 0.000 | 0.000 | 8.625 | 0.180 |
| P值 | 1.000 | 1.000 | 0.003 | 0.672 |
CTC检测结直肠肿瘤的临床价值已被多项研究证实, 部分研究的筛检灵敏度接近100%[4-7]. 准确的临床TNM分期对于判断预后、制订治疗方案具有重要意义, 而准确的肿瘤位置、大小及形态学特征评价可以影响到外科手术的效能, 包括切口位置、腹腔镜手术打孔位置、切除范围及吻合口设计. 解剖学变异及肠腔内解剖标志的缺失使得结肠镜评价肿瘤位置非常困难[3]. 对于CTC, 准确评价肿瘤位置非常容易. 本研究采用VR重建技术进行精确定位, 他能够获得类似双重或单一对比钡餐造影的效果. MPR重建技术可以获得与肿瘤定位有关的外围组织和器官, 并可以评价肿瘤原位肠壁厚度、浆膜面、浸润深度及毗邻结构浸润情况. 多项研究[6-9]认为增强CT可以精确的进行TNM分期, 而增强CT可以完全适用于CTC. Amin等[8]第一个将增强CTC应用于结直肠肿瘤分期, 并与术后病例结果进行比较, 发现其具有很高的诊断准确性. Filippone等[9]报道的T分期诊断准确性为93%, T2或<T2, 为90%, T3为98%, T4为80%. 另外一些研究中[6,7], 增强CTC在判定局限性结直肠肿瘤分期中具有较高的准确性, 为86%-95%; N分期可达到70%-85%; 而M分期接近100%. 标准CTC检查是一项高灵敏度的筛检工具, 不需要进行增强扫描, 仅在进行临床TNM分期时进行增强[10]. 基于CTC的技术特点, 本研究着眼于标准CTC, 通过与结肠镜的比较探讨了肠腔内显示情况, 而通过与增强CT比较探讨了肠腔外显示情况.
本研究CTC在肠道清洁程度差于结肠镜检查的情况下获得与结肠镜相似的肠腔内病变显示情况. 此外, CTC与结肠镜检查相比可以更好地完成评价肿瘤大小、位置及形态学特征的工作. 而通过活检确定新生物的病理组织学类型是CTC的缺陷.
采用结肠镜对结直肠癌进行评价的效果取决于多原结直肠肿瘤的患病率. 有1.5%-9.0%的结直肠癌患者共存多原肿瘤, 27%-55%共存良性腺上皮源性新生物[11,12]. 虽然结肠镜是评价可疑结直肠癌患者的金标准, 但是有42%-60%的肿瘤由于肠梗阻而无法被检测. 最近的一项研究显示[12,13], 通过双重对比钡餐造影进行补充检查对梗阻节段近侧结肠进行评价具有可行性. 但是, 该方法对于钡剂黏附不良的肠壁有局限性, 对息肉的诊断准确性较低, 以及残留钡剂影响其他放射学检查和外科手术, 因此CTC较DCBE更具优势. 多项研究认为CTC可以作为结肠镜检查失败或不完全检查的补充检查工具[14].
CTC具有高灵敏度及一定的误诊漏诊率, 这是由于其技术特点所决定. 提高CT检查技术水平及放射学诊断水平有助于减少误诊[5]. CTC要求清洁程度及膨胀程度均较高的肠道准备, 清洁程度差会导致假阳性率增高, 膨胀程度差将导致假阴性率增高, 较差的肠道准备情况往往增加了放射医师的评价时间及疑点, 本研究中肠道清洁最差的节段为乙状结肠-直肠S形交界, 与一项结肠镜技术研究相似[15], 提示远端肠道清洁的必要性.
本研究显示, CTC可以弥补结肠镜的不足, 尤其在评价病变肠壁厚度、浆膜面、浸润深度及毗邻结构浸润情况中发挥着重要的作用, 肠腔内显示情况也不逊于结肠镜. 然而CTC依赖于肠道准备情况及放射医师的诊断水平, 并且不能进行活检, 同时局限于CT的空间分辨率与密度分辨率, 对判断≤T2的肿瘤存在缺陷, 目前还无法替代结肠镜. 但是CTC较结肠镜检查安全、舒适, 并且可以弥补结肠镜检查的不足, 可以应用于无法耐受结肠镜检查、结肠镜不完全检查的补充检查中, 同时由于其极高的灵敏度及较少的医疗成本可以应用于结直肠肿瘤性病变的筛检中.
CTC可以有效评价结直肠癌, 但不能完全代替结肠镜, CTC可作为不耐受结肠镜检查、结肠镜不完全检查患者的首选工具.
基于多层螺旋计算机断层扫描(computed tomography, CT)平台的CT结肠造影(CT colonography, CTC)由于其非侵入性、安全及廉价的优势, 在结肠癌筛查, 结肠镜未完成患者的补充检查, 结肠镜检查禁忌或不愿接受结肠镜检查者、结直肠癌初步诊断与分期中发挥着重要的作用.
白雪, 副主任医师, 中国人民解放军北京军区总医院普通外科
CTC对高风险患者进行结肠癌筛查、结直肠癌术前评估与低辐射剂量检查仍是目前的研究热点. 目前CTC仍需要进行大样本的筛检与诊断试验提供高级别的循证医学证据, 并且适时进行卫生经济学评价, 以进一步明确CTC的应用价值.
解剖学变异及肠腔内解剖标志的缺失使得结肠镜评价肿瘤位置非常困难, 同时对于肠腔外结构无法评价; 而通过双重对比钡餐造影进行补充检查对梗阻节段近侧结肠进行评价具有可行性. 但是, 该方法对于钡剂黏附不良的肠壁有局限性, 对息肉的诊断准确性较低, 以及残留钡剂影响其他放射学检查和外科手术.
本研究着眼于结直肠癌术前患者的手术计划辅助评价, 明确了多项评价指标, 目的在于提高检查效果, 减少医疗成本支出.
CT结肠造影: 通过提高对比度的方法使得结肠显影后, 进行X线横断面数据采集, 并对数据进行图像后处理的过程.
文章的科学性、创新性和可读性能较好地反映我国结直肠癌CT造影研究水平.
编辑: 郭鹏 电编:都珍珍
| 1. | McCormick JT, Gregorcyk SG. Preoperative evaluation of colorectal cancer. Surg Oncol Clin N Am. 2006;15:39-49, v. [PubMed] [DOI] |
| 2. | Smith RA, Cokkinides V, Brawley OW. Cancer screening in the United States, 2008: a review of current American Cancer Society guidelines and cancer screening issues. CA Cancer J Clin. 2008;58:161-179. [PubMed] [DOI] |
| 3. | Hanson ME, Pickhardt PJ, Kim DH, Pfau PR. Anatomic factors predictive of incomplete colonoscopy based on findings at CT colonography. AJR Am J Roentgenol. 2007;189:774-779. [PubMed] [DOI] |
| 4. | Copel L, Sosna J, Kruskal JB, Raptopoulos V, Farrell RJ, Morrin MM. CT colonography in 546 patients with incomplete colonoscopy. Radiology. 2007;244:471-478. [PubMed] [DOI] |
| 5. | Pickhardt PJ, Choi JR, Hwang I, Butler JA, Puckett ML, Hildebrandt HA, Wong RK, Nugent PA, Mysliwiec PA, Schindler WR. Computed tomographic virtual colonoscopy to screen for colorectal neoplasia in asymptomatic adults. N Engl J Med. 2003;349:2191-2200. [PubMed] [DOI] |
| 6. | Mainenti PP, Cirillo LC, Camera L, Persico F, Cantalupo T, Pace L, De Palma GD, Persico G, Salvatore M. Accuracy of single phase contrast enhanced multidetector CT colonography in the preoperative staging of colo-rectal cancer. Eur J Radiol. 2006;60:453-459. [PubMed] [DOI] |
| 7. | Kim JH, Kim WH, Kim TI, Kim NK, Lee KY, Kim MJ, Kim KW. Incomplete colonoscopy in patients with occlusive colorectal cancer: usefulness of CT colonography according to tumor location. Yonsei Med J. 2007;48:934-941. [PubMed] [DOI] |
| 8. | Amin Z, Boulos PB, Lees WR. Technical report: spiral CT pneumocolon for suspected colonic neoplasms. Clin Radiol. 1996;51:56-61. [PubMed] [DOI] |
| 9. | Filippone A, Ambrosini R, Fuschi M, Marinelli T, Genovesi D, Bonomo L. Preoperative T and N staging of colorectal cancer: accuracy of contrast-enhanced multi-detector row CT colonography--initial experience. Radiology. 2004;231:83-90. [PubMed] [DOI] |
| 10. | Barish MA, Soto JA, Ferrucci JT. Consensus on current clinical practice of virtual colonoscopy. AJR Am J Roentgenol. 2005;184:786-792. [PubMed] [DOI] |
| 11. | Fante R, Roncucci L, Di GregorioC MG, Losi L, Benatti P, Pedroni M, Percesepe A, De Pietri S, Ponz de Leon M. Frequency and clinical features of multiple tumors of the large bowel in the general population and in patients with hereditary colorectal carcinoma. Cancer. 1996;77:2013-2021. [PubMed] [DOI] |
| 12. | Tate JJ, Rawlinson J, Royle GT, Brunton FJ, Taylor I. Pre-operative or postoperative colonic examination for synchronous lesions in colorectal cancer. Br J Surg. 1988;75:1016-1018. [PubMed] [DOI] |
| 13. | Fenlon HM, Nunes DP, Schroy PC, Barish MA, Clarke PD, Ferrucci JT. A comparison of virtual and conventional colonoscopy for the detection of colorectal polyps. N Engl J Med. 1999;341:1496-1503. [PubMed] |
| 14. | AGA Clinical Practice and Economics Committee. Position of the American Gastroenterological Association (AGA) Institute on computed tomographic colonography. Gastroenterology. 2006;131:1627-1628. [PubMed] |
| 15. | Leksowski K, Rudzinska M, Rudzinski J. Computed tomographic colonography in preoperative evaluation of colorectal tumors: a prospective study. Surg Endosc. 2011;25:2344-2349. [PubMed] [DOI] |