修回日期: 2013-01-07
接受日期: 2013-01-11
在线出版日期: 2013-01-28
目的: 探讨sIgA在慢性乙型肝炎病毒(hepatitis B virus, HBV)感染合并胃黏膜损伤中的变化及意义.
方法: 选择慢性HBV感染患者40例, 排除其他肝病及既往胃病史; 慢性胃炎40例, 排除既往肝病史; 正常对照为9例胃镜检查正常体检者. 均行电子胃镜检查, 从形态学上了解胃、十二指肠黏膜病变情况, 同时抽取胃黏液, 采用放射免疫法检测sIgA水平.
结果: (1)按Mc Cormick标准, 慢性HBV感染组胃黏膜病变占80.0%(32/40), 其中慢重肝的重度胃黏膜病变占46.15%(6/13); 慢性胃炎组胃黏膜病变占77.5%(31/40); (2)在慢性HBV感染组, 肝损伤越重, 胃黏膜病变发生率越高,随着胃黏膜病变的加重, 胃黏液sIgA水平逐渐降低, 差异有统计学意义(P<0.01), 并且sIgA水平同胃黏膜病变分度之间呈负相关(r = -0.516, P<0.01); 虽然慢乙肝、肝硬化患者的胃黏液sIgA水平均高于正常组(P<0.01, P<0.05), 但随着肝病程度的加重, sIgA水平是呈逐渐降低趋势, 在慢重肝患者甚至低于正常人; 胃黏液sIgA水平还与ALB、PTA呈正相关(r = 0.453, P<0.01; r = 0.557, P<0.01), 而与ALT、TBIL无相关性(r = 0.008, P>0.05; r = -1.522, P>0.05); (3)慢性胃炎组重度胃黏膜病变的胃黏液sIgA水平高于其他各组, 但各组之间比较差异无统计学意义(F = 1.706, P>0.05).
结论: 慢性HBV感染常伴有胃黏膜病变的发生, 肝损伤越重, 胃黏膜损害程度越重; 慢性HBV感染者胃黏膜病变的发生与多种因素有关, 但胃黏液sIgA作为胃黏膜防御因子, 其水平的下降, 可能参与了慢性肝病胃黏膜病变的形成.
引文著录: 曹新鲜, 李佳, 罗亚文, 陈应华, 冉燕. 慢性HBV感染合并胃黏膜病变时胃黏液sIgA的变化及其意义. 世界华人消化杂志 2013; 21(3): 256-260
Revised: January 7, 2013
Accepted: January 11, 2013
Published online: January 28, 2013
AIM: To analyze the significance of gastric mucosal levels of sIgA in patients with chronic hepatitis B virus (HBV) infection and gastric mucosal lesions.
METHODS: Forty patients with chronic HBV infection but without a previous history of liver disease or gastropathy (including 13 cases with chronic hepatitis B, 14 with cirrhosis, and 13 with chronic severe hepatitis B), 40 patients with chronic gastritis but without a previous history of liver disease and 9 normal controls were included in this study. All subjects underwent electronic gastroscopy to observe the morphology of gastric and duodenal mucosal lesions and take gastric mucosal specimens. The level of sIgA in the gastric mucosa was determined by radioimmunoassay.
RESULTS: According to the McCormick standards, gastric mucosal lesions developed in 80% (32/40) of patients with chronic HBV [46.15% (6/13) of patients with chronic severe hepatitis B] and 77.5% (31/40) of patients with chronic gastritis. Gastric mucosal levels of sIgA were significantly higher in patients with chronic hepatitis B or cirrhosis than in normal controls (P < 0.01, P < 0.05), but were lower in patients with chronic severe hepatitis than in normal controls. Gastric mucosal levels of sIgA had a positive correlation with ALB and PTA (r = 0.453, 0.557, both P < 0.01), but had no correlation with ALT or TBIL (r = 0.008, -1.522; both P > 0.05). Gastric mucosal levels of sIgA gradually decreased with the increase in the severity of gastric mucosal lesions (P < 0.01) and were negatively correlated with the degree of gastric mucosal lesion in patients with chronic liver disease. The levels of sIgA in the gastric mucosa in patients with severe gastric mucosal lesions in the chronic gastritis group were higher than those in other groups, but the difference was not significant among each group (F = 1.706, P > 0.05).
CONCLUSION: Patients with chronic HBV infection often have concurrent gastric mucosal lesions. The decrease in gastric mucosal levels of sIgA may be involved in the development of gastric mucosal lesions in patients with chronic liver disease.
- Citation: Cao XX, Li J, Luo YW, Chen YH, Ran Y. Significance of gastric mucosal levels of sIgA in patients with chronic HBV infection and gastric mucosal lesions. Shijie Huaren Xiaohua Zazhi 2013; 21(3): 256-260
- URL: https://www.wjgnet.com/1009-3079/full/v21/i3/256.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v21.i3.256
慢性肝病常合并胃黏膜病变, 其发病机理尚未完全阐明, 可能是多种因素共同作用的结果. 既往我们曾从胃肠激素水平方面进行了研究, 发现胃肠激素代谢紊乱可能参与了慢性乙型肝炎病毒(hepatitis B virus, HBV)感染者胃黏膜病变的发生[1,2]. 近年来, 分泌型sIgA的研究日益受到重视, 因其在胃肠道黏膜免疫中的重要作用[3], 他是否也参与了HBV感染者胃黏膜病变的发生, 目前尚不清楚. 因此我们拟通过了解慢性HBV感染者胃黏膜病变程度与胃黏液sIgA水平之间的关系, 进一步探讨慢性HBV感染合并胃肠黏膜损伤的机制.
纳入2006-09/2009-07我科及消化内科收治的慢性HBV感染者及慢性胃炎患者90例, 为统一标准, 使结果更加可靠, 去除了幽门螺杆菌(Helicobacter pylori, H. pylori)阳性5例、胃十二指肠溃疡2例、合并其他肝病患者3例, 最后符合纳入标准病例80例. 慢性HBV感染组40例, 乙型肝炎血清标志物阳性, 均有肝功能损害, 排除其他肝病, 并通过询问病史排除既往胃病史, 其中慢性乙型肝炎13例、肝硬化14例、慢重肝13例, 男38例, 女2例, 平均年龄(41.63岁±11.10岁. 诊断符合2000-09(西安)病毒性肝炎防治方案诊断标准[4]; 慢性胃炎组40例, 肝功能正常, 并排除病毒性肝炎及其他肝病, 全部男性, 平均年龄(38.13岁±9.03岁; 正常对照组9例男性, 平均年龄39.52岁±10.12岁, 为门诊胃镜检查胃黏膜病变0度的体检者, 无肝炎病史, 肝功能正常, 甲、乙、丙、戊型肝炎标志物阴性. 研究对象分为3组, 在年龄、性别等方面没有统计学差异.
(1)治疗前行电子胃镜检查, 从形态学上了解胃、十二指肠黏膜病变情况(部分患者进行了病理检查, 符合形态学诊断). 胃黏膜改变按Mc Cormick标准[5]分4度. 0度: 胃黏膜可见充血水肿或渗出; 轻度: 胃黏膜呈花斑状或蛇皮样外观; 中度: 胃黏膜呈红色斑片状; 重度: 糜烂或出血性胃炎; (2)胃镜检查同时, 取胃窦部活检标本行快速尿素酶试验检测H. pylori. 并由活检孔插入消毒塑料管, 抽取胃黏液1-2 mL, 于-70 ℃低温冰箱保存, 采用放射免疫法检测sIgA, 根据自动放免仪γ计数器程序自动计算出胃黏液sIgA的含量, 试剂购自上海放射免疫分析技术研究有限公司, 批号: 国药准字S10950066, 严格按说明书操作. 慢性HBV感染组于入院次日空腹采集静脉血作丙氨酸氨基转移酶(alanine aminotransferase, ALT)、总胆红素(total bilirubin, TBIL)、白蛋白(albumin, ALB)、凝血功能等检测.
统计学处理 研究数据按成组设计要求收集、整理、建立数据库, 采用SPSS15.0软件进行统计分析, 以mean±SD表示, 多组资料比较采用方差分析, 组内两两比较用q检验. 相关性分析采用Spearman相关. 检验结果以P<0.05为有统计学意义.
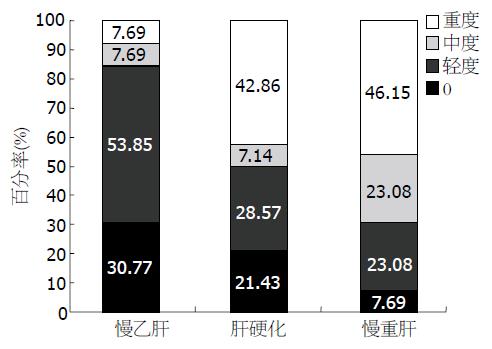
所有组均进行了胃镜检查. 慢性HBV感染组80%(32/40)有较明显的胃黏膜病变, 其中0度8例, 轻度14例, 中度5例, 重度13例. 胃黏膜病变发生率分别为: 慢乙型肝炎69.23%(9/13), 肝硬化78.57%(11/14), 慢重肝92.31%(12/13), 并且随着肝损害的加重, 胃黏膜病变程度也有加重的趋势, 尤其以慢重肝组较明显, 重度胃黏膜病变占46.15%(6/13), 结果如图1. 慢性胃炎组仅77.50%(31/40)有较明显的胃黏膜病变, 其中0度9例, 轻度13例, 中度8例, 重度10例.
在慢性HBV感染组, 肝损伤越重, 胃黏膜病变发生率越高, 损伤程度也越重. 因此, 我们对不同程度的慢性乙型肝炎患者同时进行了胃黏膜病变程度与胃黏液sIgA的比较. 从表1看到: 随着胃黏膜病变加重, 胃黏液sIgA呈逐渐降低趋势, 差异有统计学意义(F = 4.457, P<0.01). 重度胃黏膜病变时胃黏液sIgA下降最明显, 与0度、轻度比较差异均有显著性(P<0.01, P<0.05). 中度胃黏膜病变时胃黏液sIgA与0度比较差异也有统计学意义(P<0.05). 另外, 相关性分析显示, 胃黏膜病变分度同胃黏液sIgA水平之间呈负相关(r = -0.516, P<0.01).
慢性HBV感染组胃黏液sIgA水平总体来说高于正常对照组, 差异有统计学意义(F = 6.655, P<0.01). 但是, 从表2显示: 随着肝脏病情加重, 胃黏液sIgA水平是呈逐渐下降趋势. 尤其慢重肝组胃黏液sIgA的下降最明显, 甚至低于正常对照组; 并且在6例死亡患者中, 有5例sIgA降到最低水平(均为0.0 μg/mL), 与慢性乙型肝炎、肝硬化组比较差异有统计学意义(均P<0.01).
随着肝病程度的加重, 肝功能指标中的ALB、PTA明显降低, 而TBIL则明显升高. 同时, 胃黏液sIgA水平却随着肝病的加重呈逐渐降低趋势, 在慢重肝组与慢性乙型肝炎、肝硬化比较差异有统计学意义, 结果见表3. 相关性分析还看到: 胃黏液sIgA水平与ALB、PTA呈正相关(r = 0.453, P = 0.003, r = 0.557, P= 0.000), 而与ALT、TBIL无相关性, 相关系数分别为(0.008, -1.522)(P>0.05).
| 分组 | n | sIgA(μg/mL) | 丙氨酸氨基转移酶(U/L) | 总胆红素(μmol/L) | 白蛋白(g/L) | PTA(%) |
| 慢性乙型肝炎 | 13 | 2.435±2.369 | 459.92±391.62 | 104.67±134.74 | 38.40±4.46 | 82.31±17.22 |
| 肝硬化 | 14 | 1.466±1.107 | 255.64±233.48 | 109.30±115.68 | 34.56±6.67 | 75.93±14.46 |
| 慢重肝 | 13 | 0.449±0.547b | 483.92±537.65 | 355.84±188.07bd | 29.41±3.54bc | 34.54±5.19bd |
| F 值 | 7.613 | 1.197 | 10.293 | 10.137 | 77.420 | |
| P值 | 0.002 | 0.314 | 0.000 | 0.000 | 0.000 |
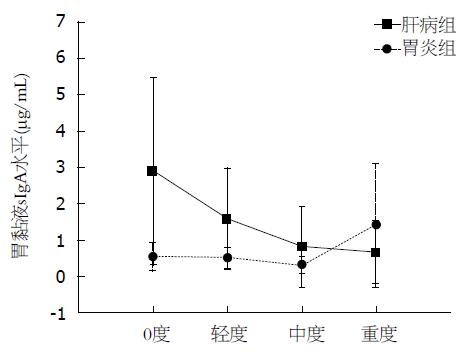
在慢性HBV感染组中, 随着胃黏膜病变加重, 胃黏液sIgA水平呈逐渐降低趋势. 而在慢性胃炎组中, 0度、轻度、中度胃黏膜病变者胃黏液sIgA水平接近, 但重度胃黏膜病变的sIgA水平明显增高, 两组结果比较见图2.
黏膜免疫是指机体与外界相通的腔道(呼吸道、消化系、泌尿道)黏膜表面的免疫, 黏膜免疫在抵御外界病原微生物的侵袭中发挥了重要作用. sIgA是黏膜免疫系统的主要效应分子, 是抵御病原体及有害物质的第一道免疫防线, 是机体黏膜免疫最重要的抗体[6]. 他是由黏膜下层浆细胞产生的单体IgA与上皮细胞合成的分泌片段(Secretory component, SC, 分子量80 kDa的糖蛋白)结合而成的, 多黏附在黏膜表面, 当胃黏膜受到不同程度侵袭时, 黏膜便产生大量的sIgA, 以抵抗各种病原体的入侵[7]. 但是, 当炎症加重时, 上皮细胞内SC的浓度降低, 直接影响sIgA的分泌, 又使黏膜防御功能减弱. 另外, 还有学者报道[8], 人体内存在聚和IgA(polymg immunoglobulin A, PIgA)的肠肝循环, 即入血的PIgA经肝脏重回肠腔, 因此肝脏是肠道黏膜免疫系统的组成部分, 参与了sIgA的形成、运转及代谢过程. 本研究主要是探讨胃肠免疫功能变化是否参与了慢性HBV感染者的胃黏膜损伤.
从慢性HBV感染者的胃镜结果显示, 胃黏膜病变发生率为80.0%(32/40), 其发生率较以往的报道(66.1%)高[1], 主要是由于肝硬化、慢重肝病例较多, 并且慢重肝组重度胃黏膜病变占46.15%, 提示慢性HBV感染者的肝损害与胃黏膜病变程度之间存在平行关系. 既往我们的研究表明[1], 胃肠激素代谢紊乱可能参与了慢性肝病胃黏膜病变的发生, 那么胃液中sIgA作为一局部免疫系统, 是分泌型的胃黏膜保护机制, 在慢性乙型肝炎不同的胃黏膜损伤中, 他是否也参与了胃黏膜病变的发生目前尚不清楚, 因此我们进行了胃黏液sIgA的检测. 随着胃黏膜病变的加重, 胃黏液sIgA呈逐渐降低趋势, 差异有统计学意义(P<0.01), 以重度胃黏膜病变组的下降最明显. 同时, 胃黏膜病变分度同胃黏液sIgA水平之间呈负相关(r = -0.516, P<0.01), 说明肝脏作为肠道黏膜免疫系统的组成部分, 可能参与了sIgA的形成、运转及代谢过程. 肝病越重、胃黏膜病变越重, 黏膜上皮细胞内分泌片段的浓度也降低, 使得黏膜合成sIgA下降, 直接影响了sIgA的分泌. 而sIgA作为黏膜防御因子可抑制局部炎症, 当缺乏或降低时, 又易发生慢性或复发性感染[9], 加重胃黏膜病变的形成.
另一方面, 我们根据慢性HBV感染组中不同程度的肝病患者, 进行了胃黏液sIgA的比较, 了解肝损伤的程度与胃黏液sIgA之间有无相关性. 慢性HBV感染(除慢重肝外)sIgA普遍高于正常人, 推测可能是由于HBV随血液经损伤胃黏膜进入胃液, 或胃黏膜组织中有乙型肝炎病毒复制[10,11]、乙型肝炎抗原抗体复合物在胃黏膜沉积[12], 刺激胃黏膜上皮细胞、浆细胞分泌sIgA增加, 以清除病原体. 但是在慢性HBV感染组, 随着肝损害程度的加重, sIgA水平呈逐渐下降趋势, 尤其在慢重肝患者胃黏液sIgA含量显著降低, 且低于正常人. 相关性分析结果也显示: 胃黏液sIgA与反应肝脏合成能力及炎症坏死程度的ALB、PTA呈正相关. 分析其原因可能为慢重肝时, 急性胃黏膜病变等因素导致胃黏膜发生糜烂、出血, 上皮细胞、浆细胞遭到破坏, 使胃黏膜合成sIgA明显减少, 所以低于正常人.
为了解sIgA的下降是因肝病引起, 还是胃炎本身引起, 我们还对慢性胃炎患者进行了胃黏液sIgA的检测. 根据以往报道[13,14]胃、十二指肠溃疡及H. pylori感染者胃黏液sIgA水平均明显增高, sIgA含量与H. pylori密切相关. 本次实验为防止干扰因素, 去掉了胃、十二指肠溃疡及H. pylori感染者. 慢性胃炎患者不同胃黏膜病变分度中, 轻、中度胃黏膜病变组sIgA水平无明显升高, 与0度组接近, 但是在重度胃黏膜病变组的sIgA水平却明显高于其他各组. 说明慢性胃炎如果没有合并H. pylori感染, 胃黏液sIgA的变化不大, 与以往的报道一致[13,14]. 重度胃黏膜病变组sIgA的升高, 推测可能是慢性胃炎患者胃黏膜病变除与H. pylori感染有关外, 还与饮食因素、胃液pH值、自身免疫, 其他如酗酒、服用非甾体抗炎药等导致胃黏膜损害有关, 从而刺激胃黏膜上皮细胞、浆细胞分泌sIgA增加, 以保护胃黏膜; 在慢性HBV感染组中, 随着胃黏膜病变加重, 胃黏液sIgA水平呈逐渐降低趋势, 以重度胃黏膜病变组sIgA水平的下降最明显. 说明慢性HBV感染组胃黏膜损害除与胃肠激素代谢紊乱、炎症介质失控、内毒素血症、门静脉高压等有关外[15], 还与肝病导致的胃黏膜严重损害, 使sIgA合成及分泌减少有关.
综上所述, 我们认为慢性HBV感染引起胃黏液sIgA改变的原因可能为: (1)慢性肝病时, 由于肝功能的障碍, 胃肠激素代谢发生紊乱, 在综合因素作用下, 导致胃黏膜病变发生; (2)胃黏膜损害较轻时, 可能是由于胃黏膜组织中有乙型肝炎抗原物质作为免疫攻击的靶抗原, 从而引起胃黏膜局部发生免疫反应, sIgA为清除病原体而分泌增加; (3)当炎症进展, 胃黏膜损害加重, 使黏膜上皮细胞、黏膜下层浆细胞受损, IgA、SC合成减少, 从而胃黏膜合成、分泌sIgA减少; (4)sIgA的分泌降低反过来又导致了胃黏膜的免疫功能下降, 防御因子作用减弱, 而攻击因子(病毒、细菌、酸、酶等)作用增强, 从而加重了胃黏膜病变. 他们之间相辅相成, 互为因果, 形成恶性循环, 使sIgA分泌更加减少. 虽然胃黏膜病变的发生与多种因素有关, 但胃黏液sIgA作为胃黏膜防御因子, 其水平的下降, 可能参与了慢性肝病胃黏膜病变的形成. 本研究不足之处在于未同时进行胃液pH值的检测比较, 尚待扩大样本量、在分组上参照新标准进一步进行研究.
黏膜免疫是抵御病原体及有害物质的第一道免疫防线, 而sIgA是分泌型的胃黏膜保护机制, 在慢性乙肝不同的胃黏膜损伤中, 他是否也参与了胃黏膜病变的发生目前尚不清楚, 针对该问题我们进行了相关研究.
张庆瑜, 教授, 主任医师, 天津医科大学总医院科研处
目前关于肝病方面的研究主要集中在血清sIgA的检测. 慢性乙型肝炎病毒(HBV)感染者胃黏液sIgA的变化情况如何, 他是否也参与了慢性HBV感染者胃黏膜病变的发生, 其发生机制如何, 目前尚未见报道.
许多学者曾报道血清中也存在sIgA, 在慢性肝炎患者血清sIgA的含量均显著高于正常对照组, 并随肝病的加重而变化. 胃液中的sIgA为一局部免疫系统, 有报道胃液sIgA在幽门螺杆菌感染组明显高于非感染组. sIgA的变化除与胃肠道疾病有关外, 还与肝胆疾病的变态反应等有密切关系.
本文比较不同肝损伤情况下胃黏膜病变程度与胃黏液sIgA水平之间的关系, 探讨胃肠免疫功能变化是否参与了慢性HBV感染者胃黏膜病变的形成.
本文的研究发现, 慢性肝病越重, 胃黏膜病变越重, 胃黏液sIgA水平越低, sIgA的变化可能也参与了慢性HBV感染者胃黏膜病变的形成. 这有望为临床防治慢性HBV感染合并胃黏膜病变提供新思路.
该研究有一定的创新性、实际意义和临床价值; 创新点和重点科学问题能够与目的、材料和方法、结果(包括重要数据)和结论相符; 文章的科学性、创新性和可读性能较好地反映我国和国际胃肠病学临床和基础研究水平.
编辑: 田滢 电编: 鲁亚静
| 3. | Macpherson AJ, Uhr T. Induction of protective IgA by intestinal dendritic cells carrying commensal bacteria. Science. 2004;303:1662-1665. [PubMed] |
| 5. | McCormick PA, Sankey EA, Cardin F, Dhillon AP, McIntyre N, Burroughs AK. Congestive gastropathy and Helicobacter pylori: an endoscopic and morphometric study. Gut. 1991;32:351-354. [PubMed] |
| 9. | 曾 常茜. 分泌型IgA在黏膜抗感染中的作用. 北华大学学报(自然科学版). 2005;6:33-35. |
| 15. | 徐 道振. 病毒性肝炎临床实践. 第1版. 北京: 人民卫生出版社 2006; 476-479. |