修回日期: 2011-10-20
接受日期: 2011-10-28
在线出版日期: 2011-12-08
目的: 探讨两种腹腔镜食管裂孔疝修补联合胃底折叠术治疗食管裂孔疝疾病的有效性.
方法: 回顾性分析了天津市微创外科中心于2001-03/2009-02采用腹腔镜技术治疗的129例食管裂孔疝患者资料. 按照术式的不同分成2组: Nissen组53例, 采用Nissen全360°胃底折叠术; Dor组76例, 采用Dor前180°胃底折叠术.
结果: 手术顺利, 无死亡病例. 30例患者(N组16例, D组14例)术后早期出现吞咽不适, 21例4 mo内自行缓解. 3例(Nissen组)持续吞咽困难患者半年后行内镜下食管扩张治疗. 6例疝复发(Nissen组1例, Dor组5例). 手术总体满意率89.15%.
结论: 腹腔镜食管裂孔疝修补和胃底折叠术能够有效的治疗食管裂孔疝疾病. Dor前180°胃底折叠术能够降低Nissen全360°胃底折叠术由于折叠过紧、迷走神经分支损伤带来的腹胀、吞咽不畅等相关并发症的发生率, 但是抗反流效果仍较后者为弱.
引文著录: 王帅, 秦鸣放. 腹腔镜食管裂孔疝修补术治疗食管裂孔疝129例. 世界华人消化杂志 2011; 19(34): 3503-3507
Revised: October 20, 2011
Accepted: October 28, 2011
Published online: December 8, 2011
AIM: To evaluate the clinical effects of two different laparoscopic procedures in the management of esophageal hiatal hernia.
METHODS: The clinical data for 129 patients who underwent laparoscopic surgery for esophageal hiatal hernia from March 2001 to February 2009 at our hospital were retrospectively analyzed. All patients were divided into two groups based on the laparoscopic procedure used: Nissen group (360° fundoplication, n = 53) or Dor group (anterior 180° fundoplication, n = 76).
RESULTS: All operations were performed smoothly. No death occurred. Thirty patients (16 in the Nissen group and 14 in the Dor group) developed dysphagia after surgery, and 21 of them relieved within four months. Three patients in the Nissen group received esophageal dilatation for persistent dysphagia. Six months later, six patients had recurrence. The satisfaction rate was 89.51%.
CONCLUSION: Laparoscopic repair of esophageal hiatal hernia is an effective way to treat hiatal hernia. Dor anterior 180° fundoplication can decrease the incidence of postoperative dysphagia, abdominal distension and other complications, which might be caused by the Nissen procedure because of tighter fundoplication and injuries of the branches of vagus.
- Citation: Wang S, Qin MF. Laparoscopic repair of esophageal hiatal hernia: an analysis of 129 cases. Shijie Huaren Xiaohua Zazhi 2011; 19(34): 3503-3507
- URL: https://www.wjgnet.com/1009-3079/full/v19/i34/3503.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v19.i34.3503
食管裂孔疝(hiatal hernia)是一种食管良性疾病, 其定义为部分胃底(全胃或腹腔内的其他脏器)经食管裂孔进入胸腔从而导致一系列临床症状的发生, 如胸骨后疼痛、返酸、烧心、吞咽困难等, 甚至影响到心、肺等重要脏器功能. 自从1991年Dallemagne等[1]和Geagea等[2]介绍腹腔镜胃底折叠(laparoscopic nissen fundoplication, LNF)以来, 这种技术逐渐应用于治疗各种食管良性疾病, 并取得了良好的治疗效果. 我科在2001-03/2009-02期间, 采用腹腔镜食管裂孔疝修补技术(laparoscopic esophageal hiatal hernia repair, LEHR)治疗食管裂孔疝患者129例, 取得了良好的手术效果, 现报道如下.
本组129例, 男56例, 女73例. 年龄56.3岁±32.7岁. 均存在胃食管反流症状, 且Demeester评分>20. 其中有53例患者接受了全360°Nissen胃底折叠术, 76例采用前180°Dor胃底折叠术. 入院后所有患者接受常规检查, 参照上述标准进行症状评分. 术前进行食管测压、24 h食管pH值监测、上消化道造影以及胃镜检查, 并进行分型[3].
1.2.1 生活质量评分: 术前及术后4 mo采用问卷调查或电话随访的形式, 对患者进行跟踪随访, 观察主观症状的改善情况, 包括烧心、反流等症状的改善, 患者对治疗方法的满意度等. 采用世界卫生组织(WHO)推荐的"健康调查简易量表"(Medical outcomes study, SF-36), 简称SF-36测评问卷, 该量表由36个单项组成, 包括8个维度, 均按百分制进行评分. 各维度计分采用李克累加法, 按最后题值计算原始分数, 再以标准公式计算转换分数, 各维度得分为0(最差)-100分(最好)[4].
1.2.2 反流症状评分: 采用王其彰主编的《胃食管反流病》中的评分标准对患者烧心、反酸、反胃严重程度及发生频度进行临床症状评分, 计算出每位患者的总积分[6].
1.2.3 手术指证: 食管裂孔疝分型为Ⅰ型合并中重度反流性食管炎, 内科治疗效果不佳; 食管裂孔疝分型为Ⅱ、Ⅲ和Ⅳ型; 食管裂孔疝同时存在幽门梗阻, 十二指肠淤滞、胃扭转等并发症; 食管怀疑有癌变可能.
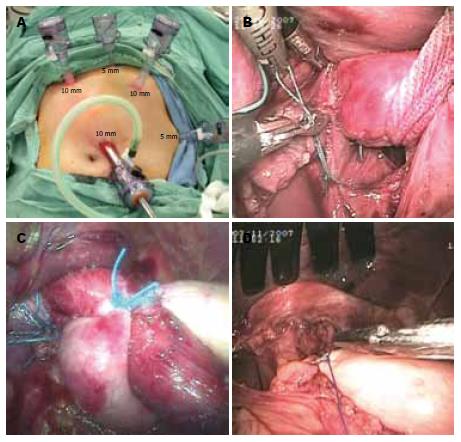
1.2.4 手术: 患者取截石位. 术者站在患者两腿之间, 面对监视器. 第一助手站在患者左侧, 持镜者站在患者右侧. 建立气腹, 分别于右锁骨中线肋缘下、剑突下、左锁骨中线肋缘下、左腋前线肋缘下及脐上戳孔, 置入5个Trocar(2个5 mm, 3个10 mm). 经脐上戳孔置入镜头, 左锁骨中线肋缘下与剑突下戳孔为术者的主操作孔, 左腋前线肋缘下与右锁骨中线肋缘下戳孔为助手的辅助操作孔. 建立食管下端抗反流活瓣. Nissen胃底在肝左外叶脏面肝胃韧带无血管区开窗, 分离食管前面的腹膜, 充分游离食管的侧壁及后壁. 确定左右膈脚臂位置, 判定食管裂孔的大小、疝内容物(胃或网膜)及疝入纵膈的途径(经食管前方、后方或随胃食管连接部疝入). 解剖纵隔时采用钝性和超声刀解剖胸段食管周围, 腹腔镜可跟随器械进入纵膈使看得更清楚, 仔细剥离疝囊, 避免损伤胸膜. 使用前端可以弯曲的Goldenfinger自食管后面穿过游离完全的食管, 并带过牵引带. 用牵引带牵拉食管, 暴露食管裂孔, 在食管的后方修补食管裂孔. 当食管裂孔较大(>5 cm), 关闭膈脚臂张力大时, 间断缝合使两侧膈脚臂靠近, 再用马蹄形补片(巴德Crurasoft PTFE/EPTFE)作为嵌体增强修补固定于修补处. Nissen折叠术的基本步骤是将胃底自后向前包裹食管, 在食管前方缝合固定2-3针. Dor胃底折叠术的基本步骤是将胃底缝至右侧膈肌脚, 固定2-3针. 左侧与左膈肌脚固定1-2针. 冲洗腹腔, 检查有无其他器官损伤或活动性出血, 退出各鞘. 其中有6名患者同时伴发胆囊结石, 加做腹腔镜胆囊切除术. 4名患者伴发慢性阑尾炎, 加做腹腔镜阑尾切除术.
1.2.5 术后处理: 术后第1天拔除胃管, 术后第2天可进水, 并逐渐过渡到流质、半流质. 术后2 wk逐渐进食软食并持续1 mo. 1 mo后可尝试普通饮食, 但仍建议以易消化食物为主, 细嚼慢咽, 少食多餐.
1.2.6 术后随访: 术后开始统计患者排气、排便、进食的时间. 术后4-6 mo复查胃镜、上消化道造影, 并对术后症状再次评分. 随访时间4-72 mo, 采用问卷调查的形式对术后的长期效果进行评价.
统计学处理 比较观察指标用SPSS13.0软件进行数据统计. 计量资料采用mean±SD表示, 术前、术后评分采用t检验进行显著性差异检验.
术前进行食管测压、24 h食管pH值监测、上消化道造影以及胃镜检查, 并进行分型, 结果如表1示. 手术步骤见图1.
Nissen组手术时间112.4 min±49.8 min, 术中失血量为65.0 mL±30.4 mL, 均无输血. 无中转开腹及死亡病例, 术后平均住院时间为4.2 d±2.7 d. Dor组手术时间为90.2 min±42.6 min, 术中失血量为50.0 mL±15.1 mL, 均未输血. 无中转开腹及死亡病例. 术后平均住院时间为3.9 d±2.2 d.
术后2组患者均出现程度不同的手术相关不良反应, 统计如表2所示. 可以看出, 术后出现最多的不良反应为吞咽困难、进食后腹胀、没有食欲、排气不畅、排便习惯改变(便秘、腹泻)等. 30例(Nissen组16例, Dor组14例)患者出现有术后早期(<1 wk)的进食吞咽困难症状, 表现为进食半流质及固体饮食后胸骨后有阻塞感或不适, 其中21例患者的吞咽困难症状于4 mo以内通过调节饮食自行缓解. 3例(Nissen组, 术前诊断均为巨大型食管裂孔疝)有持续的吞咽困难存在, 胃镜证实上段食管扩张, 后于术后6 mo在内镜下行食管水囊扩张治疗, 随访2年, 能够进食半流质饮食. 排气不畅、进食后腹胀也是术后比较常见的不良反应, 但术前排便正常的患者随着肠道功能的逐渐恢复, 81%的患者在24 h-72 h内可自行缓解. 但Nissen组仍有5例患者4 mo后随访诉进食后腹胀, 饭前服用吗丁啉、西沙必利等促胃动力药, 均得到一定程度缓解. 有6例患者疝再发回院复诊, 其中Nisse组1例, Dor组5例, 术后胃镜显示为滑动型食管裂孔疝.
| 症状 | 术后7 d | 术后4 mo | ||
| Nissen组(n = 56) | Dor组(n = 73) | Nissen组(n = 56) | Dor组(n = 73) | |
| 吞咽困难(固体) | 16 | 14 | 3 | 0 |
| 进食后腹胀 | 11 | 13 | 5 | 0 |
| 胃液反流 | 6 | 12 | 1 | 6 |
| 食欲差 | 24 | 31 | 4 | 5 |
| 排气差 | 9 | 4 | 0 | 0 |
| 便秘 | 6 | 4 | 2 | 3 |
| 腹泻 | 2 | 0 | 3 | 2 |
| 吞咽痛 | 2 | 0 | 0 | 0 |
| 夜间咳嗽 | 0 | 1 | 0 | 0 |
| 胸骨后疼痛 | 1 | 0 | 0 | 0 |
经过手术(腹腔镜食管裂孔疝修补、胃底折叠术)治疗后, 患者的GIQLI评分明显高于术前. 通过术后随访, 总体手术满意率可以达到89.15%(表3).
97例患者(75.2%)完成随访. 术后1 mo Demeester评分(mean±SD)明显下降(术前 Nissen组为137.78±96.41; Dor组为89.06±72.55; 术后Nissen组为10.04±6.07; Dor组为12.54±8.72). 术后测压和测酸Demeester评分结果显示, 两者的抗反流效果无明显差异(P>0.05, 表4).
| 分组 | 食管测压LESP(mmHg) | Demeester评分 | ||
| Nissen | Dor | Nissen | Dor | |
| 测量值 | 26.3±4.31 | 20.3±9.47 | 10.04±6.07 | 12.54±8.72 |
| t值 | 21.82 | 14.37 | ||
| P值 | >0.05 | >0.05 | ||
腹腔镜治疗食管裂孔疝具有小创面、大视野的优势, 并能进行上腹和下腹的同时操作, 使得不同部位的手术能够一次完成(如胆囊手术、阑尾手术、妇科手术等), 因此, 具有良好的应用前景[7].
食管裂孔疝往往和胃食管反流相伴而生, 本实验患者均有反流症状(反酸、反流、烧心、胸骨后烧灼感等), 且Demeester评分>20. 目前认为食管裂孔疝患者发生反流性食管炎的主要机制是因为食管胃连接处解剖和生理抗反流屏障遭到破坏, 导致食管酸廓清功能障碍, 食管黏膜屏障功能损害及十二指肠功能出现异常. 由于疝的存在, 膈肌脚对食管下段高压区的附加作用丧失, LES压力区长度缩短、压力下降, 导致LES静息压和LES腹内段严重受损, 容易导致反流. 术前食管压力测试表明, 食管下端压力降低、LES松弛过度是导致反流的主要原因[8]. 因此, 建立有效的抗反流屏障是防止食管裂孔疝患者术后并发反流性食管炎的关键. 尽管早期还存在争议, 但目前大多数的专家学者已经对此持支持态度[9-11]. 腹腔镜裂孔疝的修补原则与开腹手术大致相同, 为防止反流的发生, 常常需要进行各种角度的胃底折叠, 以期达到重建抗反流屏障的效果.
360°Nissen全胃底折叠术是早期抗反流手术常用的手术方式. Lafullarde等[11]对178名患者施行Nissen胃底折叠术, 术后5年随访, 87%的患者反流症状缓解, 复发率只有1.7%. Zacharoulis等[12]回顾性研究了采用腹腔镜Nissen胃底折叠术治疗的808例反流性食管炎838次手术, 随访2-10年发现, 手术临床疗效可靠. 越来越多的证据表明Nissen胃底折叠术具有良好抗反流效果, 已经成为胃底折叠术的金标准. 但是Nissen360°全胃底折叠术由于食管下端胃底包绕过于紧密, 容易造成术后食管蠕动困难, 不可避免的出现一些较为严重的并发症[4,5,8,10], 如吞咽困难、胸骨后阻塞感、上段食管扩张、贲门失弛缓症等, 而且手术中为了重建康反流屏障、包绕腹段食管, 过分游离周围组织, 有可能会损伤迷走神经的分支, 造成术后出现嗳气、返食、腹胀、排气不畅等胃肠道不良反应, 严重影响了手术的满意度. 因此, 手术方式的改进迫在眉睫. 一般认为, 早期的吞咽困难、吞咽痛、胸骨后疼痛等可能与食管周围创面水肿相关, 且多在术后1年左右得到一定程度的缓解[8], 但的确仍有一部分患者术后长时间持续存在, 严重影响到正常的生活, 以至于需要借助于内镜治疗或者再次手术. 因此, 寻找合适的折叠角度成为目前研究的一个发展方向.
Dor术式[13]是一种较为宽松的折叠方法, 目前认为具有以下优点: (1)手术容易完成, 能够缩短手术时间, 降低术中并发症; (2)不需要分离胃短血管; (3)能够最大程度的保留迷走神经的小分支; (4)手术方法简单, 易于推广. 180°胃底前折叠的Dor术式, 从生理结构上更符合人体的正常结构, 这是因为180°部分胃底折叠术在食管下段形成"瓣膜状"结构, 形成了单向的抗反流活瓣, 从而保留了患者在生理状态下的呕吐和嗳气功能. 从测酸和测压的结果上看, 2组患者在术后短期(4 mo)指标变化上没有显著性差异. Cai等[14]对107例患者长达10年的随访数据表明, 认为Dor折叠在手术的安全性、满意度上与Nissen折叠基本相同, 这同部分文献的研究结果相似[5,10,15,16]. 但是Dor折叠就像一把双刃剑, 有其利必然有其弊. 在我们治疗过程中, 6例存在长期反流(>4 mo), 其中5例术前诊断为中、重度反流的食管裂孔疝患者由于采用宽松的Dor胃底折叠术后出现疝的复发(均为滑动性型), 术后的食管测酸提示为轻度酸反流(Demeester评分<35). 因此我们认为, 如果术前检查提示重度反流且入院前长期服用抗酸药物, 测压结果显示过度松弛的食管裂孔疝患者(Demeester评分>200), 术式还是以Niseen为宜.
总之, 通过手术经验的不断积累, 我们认为腹腔镜食管裂孔疝修补术联合Dor前180°胃底折叠术能够有效地降低Nissen全360°胃底折叠术因为折叠过紧、迷走神经分支损伤带来的腹胀、吞咽不畅等相关并发症的发生率, 但是从长期随访的结果上看, 抗反流效果仍较后者为差. 因此, 我们认为术前针对不同的患者采取正确的手术方式是治疗成功的关键. 由于样本数量和随访时间的限制, 本研究结果尚需进一步完善.
自从1991年Dallemagne和Geagea等介绍腹腔镜胃底折叠以来, 这种技术逐渐应用于治疗各种食管良性疾病, 并取得了良好的治疗效果.
李永翔, 主任医师, 安徽医科大学第一附属医院普外科
Lafullarde等对178名患者施行Nissen胃底折叠术, 术后5年随访, 87%的患者反流症状缓解, 复发率只有1.7%; Cai等对107例患者长达10年的随访数据表明, 认为Dor折叠在手术的安全性、满意度上与Nissen折叠基本相同.
本文系统地对比了不同症状的食管裂孔疝患者360°、180°Nissen全胃底折叠术以及Dor术式的术后康复情况.
本研究通过系统对比不同症状的食管裂孔疝患者经360°、180°Nissen全胃底折叠术以及Dor术式的术后康复情况, 最终认为术前针对患者采取正确的手术方式是治疗成功的关键. 试验设计合理, 写作规范, 且具有很好的临床参考价值.
编辑: 李军亮 电编:何基才
| 1. | Dallemagne B, Weerts JM, Jehaes C, Markiewicz S, Lombard R. Laparoscopic Nissen fundoplication: preliminary report. Surg Laparosc Endosc. 1991;1:138-143. [PubMed] |
| 2. | Geagea T. Laparoscopic Nissen's fundoplication: preliminary report on ten cases. Surg Endosc. 1991;5:170-173. [PubMed] [DOI] |
| 3. | Myers JC, Jamieson GG, Wayman J, King DR, Watson DI. Esophageal ileus following laparoscopic fundoplication. Dis Esophagus. 2007;20:420-427. [PubMed] [DOI] |
| 4. | Eypasch E, Williams JI, Wood-Dauphinee S, Ure BM, Schmülling C, Neugebauer E, Troidl H. Gastrointestinal Quality of Life Index: development, validation and application of a new instrument. Br J Surg. 1995;82:216-222. [PubMed] [DOI] |
| 5. | Rice S, Watson DI, Lally CJ, Devitt PG, Game PA, Jamieson GG. Laparoscopic anterior 180 degrees partial fundoplication: five-year results and beyond. Arch Surg. 2006;141:271-275. [PubMed] [DOI] |
| 7. | 牛 建华, 刘 仕琪, 木 拉提, 彭 心宇, 牛 少雄, 习 羽, 何 家庚, 秦 乐, 梁 学奇. 腹腔镜手术治疗食管裂孔疝、反流性食管炎合并胆囊结石27例. 中国微创外科杂志. 2009;9:429-431. |
| 8. | Wiesław T, Adam K, Artur B, Lech B, Krzysztof B. Nissen fundoplication improves gastric myoelectrical activity characteristics and symptoms in gastroesophageal reflux patients: evaluation in transcutaneous electrogastrography. Surg Endosc. 2008;22:134-140. [PubMed] [DOI] |
| 9. | Lei Y, Li JY, Jiang J, Wang J, Zhang QY, Wang TY, Krasna MJ. Outcome of floppy Nissen fundoplication with intraoperative manometry to treat sliding hiatal hernia. Dis Esophagus. 2008;21:364-369. [PubMed] [DOI] |
| 10. | Nijjar RS, Watson DI, Jamieson GG, Archer S, Bessell JR, Booth M, Cade R, Cullingford GL, Devitt PG, Fletcher DR. Five-year follow-up of a multicenter, double-blind randomized clinical trial of laparoscopic Nissen vs anterior 90 degrees partial fundoplication. Arch Surg. 2010;145:552-557. [PubMed] [DOI] |
| 11. | Lafullarde T, Watson DI, Jamieson GG, Myers JC, Game PA, Devitt PG. Laparoscopic Nissen fundoplication: five-year results and beyond. Arch Surg. 2001;136:180-184. [PubMed] [DOI] |
| 12. | Tezuka M, Imai Y, Kurosawa H, Nakae S, Nakata S, Takao A. [The indication and effects of palliative right ventricular outflow tract reconstruction for tetralogy of Fallot with pulmonary atresia]. Nihon Kyobu Geka Gakkai Zasshi. 1990;38:2085-2090. [PubMed] |
| 14. | Cai W, Watson DI, Lally CJ, Devitt PG, Game PA, Jamieson GG. Ten-year clinical outcome of a prospective randomized clinical trial of laparoscopic Nissen versus anterior 180( degrees ) partial fundoplication. Br J Surg. 2008;95:1501-1505. [PubMed] [DOI] |
| 15. | Zaninotto G, Portale G, Costantini M, Fiamingo P, Rampado S, Guirroli E, Nicoletti L, Ancona E. Objective follow-up after laparoscopic repair of large type III hiatal hernia. Assessment of safety and durability. World J Surg. 2007;31:2177-2183. [PubMed] [DOI] |
| 16. | Poulose BK, Gosen C, Marks JM, Khaitan L, Rosen MJ, Onders RP, Trunzo JA, Ponsky JL. Inpatient mortality analysis of paraesophageal hernia repair in octogenarians. J Gastrointest Surg. 2008;12:1888-1892. [PubMed] [DOI] |