修回日期: 2024-01-30
接受日期: 2024-03-14
在线出版日期: 2024-04-28
脾脏是机体重要的免疫器官, 许多功能独一无二, 同时兼有代谢和内分泌调节功能. 当今, 对门静脉高压症脾肿大, 有害或者有益仍是个迷, 外科的"切"与"保"一直是争论的焦点, 并形成两派. 鉴于脾肿大在门静脉高压症发展与治疗中所具有的特殊地位与作用, 笔者结合自己长期的临床实践与基础研究, 在这一领域不断传承与积累, 改进与创新, 对这一问题作一阐述, 以此推动我国脾功能与脾外科的进一步发展.
核心提要: 脾脏是一个宝, 也是一个谜. 脾脏外科的发展由过去的 "无辜性脾切除"转变到"保脾保功能"的新时代. 对于门静脉高压症脾肿大, 一直存在切脾与保脾之争. 本述评总结门静脉高压症脾肿大外科的发展, 结合自己的实践与研究, 提出保脾观念, 设计保脾术式, 供外科同行共识与借鉴.
引文著录: 董伟, 褚海波. 脾肿大在门静脉高压症外科中的地位. 世界华人消化杂志 2024; 32(4): 248-253
Revised: January 30, 2024
Accepted: March 14, 2024
Published online: April 28, 2024
The spleen is an important immune organ of the body, with many unique functions, as well as metabolic and endocrine regulatory functions. Nowadays, it is still a mystery whether splenomegaly in portal hypertension is harmful or beneficial, and the surgical "resection" and "preservation" of the spleen in such scenario have been the focus of debates. In view of the special role of splenomegaly in the development and treatment of portal hypertension, we, based on our long-term clinical practice and basic research, continuous inheritance and accumulation, as well as improvement and innovation in this field, discuss this problem, with an aim to promote the further development of spleen function research and splenic surgery in China.
- Citation: Dong W, Chu HB. Role of splenomegaly in surgical treatment of portal hypertension. Shijie Huaren Xiaohua Zazhi 2024; 32(4): 248-253
- URL: https://www.wjgnet.com/1009-3079/full/v32/i4/248.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v32.i4.248
追溯脾脏外科的发展, 已有400多年历史, 其道路曲折、漫长, 并富有戏剧性[1,2]. 1549年, 意大利外科医生Fioravanti对一例疟疾脾肿大的患者成功实施了世界上首例脾切除术; 1590年, Franciscus为一例脾外伤患者施行开腹脾部分切除术, 宣布首例保脾手术在战伤外科中诞生[3]. 自此, 脾脏外科拉开序幕. 许多学者为破解脾脏的神秘功能, 一直做着不懈的努力[4,5]. 20世纪初期, Morris等[6]就指出脾脏具有强大的抗感染能力. 但受脾脏无用论的影响, 一直未引起外科医生的高度重视, 脾切除术却成为外科医生救命和治病的经典术式. 50年代, King等[7]发现婴儿脾切除后发生感染的易感性增强. 70年代, Najjar等[8]确定来源于脾脏的促吞噬素(tuftsin), 具有抗感染、抗肿瘤及免疫增强功能. 此后, Singer等[9]和Chaikof等[10]将无脾状态下的感染定义为脾切除后凶险性感染, 这一认识成为现代脾脏外科发展史上的里程碑. Morgenstern在此观念的倡导下, 设计出保留脾脏手术的新方法[11]. 60年代和80年代, Warren等[12]和Akita等[13]采用分流加保脾术治疗门静脉高压症(portal hypertension, PHT)和布-加氏综合征, 将脾脏作为分流的"桥梁", 形成脾肾分流和脾肺分流, 疏导高压的门静脉血流进入下腔静脉和肺静脉. 这样脾脏可通过分流疏导方式, 缓解高压的脾动脉血流和门静脉血流对脾髓的重塑作用. 这一创新的理念推动了现代脾脏外科的发展. 由此, 外科医生对脾脏的认识恍然大悟, 脾切除由叹号转为问号, 脾脏外科的发展进入新的快速轨道[14-17]. 我国的PHT巨脾保脾术的临床研究起源于80年代中期, 基本与国外同期起步. 郑英键[18]等首先报道保留脾上极或脾下极手术, 保留的残脾放置原位. Petroianu等[19]和黄凤瑞等[20]采用改良式分流加脾大部切除术治疗PHT, 达到了降低门静脉压力(portal venous pressure, PVP), 消除脾亢和保留脾免疫功能之目的. 在1988年全国脾功能与脾外科会议上, 对PHT脾肿大的"切"与"保"争执不休. 夏穗生教授最后概论, 两派之争, 各抒己见[21]. 切脾派认为, 脾肿大, 脾纤维化和免疫功能低下, 并可促进肝纤维化进程; 保脾派则认为, 保留的残脾仍有免疫功能, 能起到分流降压作用, 且组织可发生重塑. 在夏穗生教授[22,23]和姜洪池教授[24]的倡导下, 占据劣势的保脾派一直延续至今. 随着腹腔镜外科的发展与创新, 脾脏解剖学与免疫学基础理论的突破, 给腹腔镜保脾术的发展注入了生机[25]. 腹腔镜部分脾切除术、腹腔镜脾大部切除术如雨后春笋般得到迅速发展. 脾脏外科也由此进入外科艺术时代. 本文总结了PHT脾肿大外科的发展史, 并结合自己的临床实践与基础研究, 提出保脾观念, 设计保脾术式, 供外科同行共识与借鉴.
PHT的脾肿大就像是一个愤怒的血海, 储血量可达1000 mL-2000 mL, 占门静脉血流量的30%-40%, 并成为调节高动力血流的缓冲器. 脾脏是机体的重要免疫器官, 许多功能独一无二, 同时兼有代谢和神经内分泌调节功能[26]. 脾脏所含的巨噬细胞能够清除血液中的细菌. 同时它还是机体产生免疫应答的重要场所, 可以产生IgA、IgM等抗体进行抗原特异性免疫应答, 还可产生补体、调理素、备解素和tuftsin等多种机体免疫介质物质[27,28]. 在PHT发病机制中脾脏可发生充血性肿大, 其主要机制有两种: 一是背向机制, 因回肝血流受阻, 导致PVP增高; 二是前向机制, 因内脏血流增加致充血性脾肿大[29]. 笔者发现, 脾肿大的程度与脾周和胃周的侧支循环形成有关. 即侧支循环丰富者, 脾脏缓冲PVP负荷减轻, 随之脾肿大和脾功能亢进的程度则较小. 因此, PHT的脾肿大取决于机体的高血流动力异常及PHT的失衡状态[30,31]. 研究表明[32], PHT患者的脾髓压升高, 脾脏结构会发生重塑, 并诱导产生TNF、IL-1、IL-6等细胞因子及转化生长因子β, 从而加重肝纤维化. PHT时, 血管内皮细胞ET-1和eNOS表达上调, 脾脏血管构型发生改建[33]. 闫峰等[34]研究发现, PHT脾肿大巨噬细胞内PIK3R1表达明显上调, 提示巨噬细胞的各项功能增强. Li等[35]认为, 脾肿大淋巴细胞增多, 仍具有免疫功能. Wang等[36]研究显示, 脾肿大巨噬细胞的吞噬能力增强. 笔者研究发现, PHT脾肿大患者血清Tuftsin水平与脾功能状态相一致. 全脾切除后血清Tuftsin水平明显降低, 但保脾术后能维持血清Tuftsin的正常水平[37]. 由此可见, PHT脾肿大的形成是机体缓冲PVP的一种代偿表现, 随着体积的增大, 会出现相对的脾功能亢进, 如外周血的三系减少. 外科医生应该这样想象, 脾亢犹如甲亢, 全切势必会影响患者的某些生理功能. 若保留部分脾脏, 岂不是保住了脾脏诸多的功能, 尤其是免疫功能, 同时消除脾亢, 可谓"一箭双雕".
肝硬化PHT(肝前、肝中、肝后)的脾肿大, 均与低阻力的门静脉血流和高动力的内脏血流相关[38]. 脾肿大的肿大程度反映门静脉循环和脾脏体积的变化, 血流动力学的改变起着重要因素[39]. PHT形成的侧支循环是机体缓冲高压状态的重要途径, 常见开放的门奇侧支循环[40]. 流入这一循环有三种途径: 一是胃左静脉; 二是胃短静脉; 三是胃壁内静脉. 门奇侧支循环的失代偿则是食道下端和胃底粘膜下静脉曲张, 粘膜糜烂出血, 这对患者是一种致命性风险. 脾肿大体积增大, 缓冲高压的门静脉血流, 这是利所在[41]. 然而, 继发的胃短静脉的高压血流, 会加重食道下端和胃底粘膜下静脉曲张, 这就是弊所在. 笔者也发现, PHT患者只有1/3患者出现食道下端和胃底粘膜下静脉曲张破裂出血. 笔者分析, 非出血患者一是脾肿大周围韧带与腹膜后形成广泛的侧支循环; 再者胃底、胃后静脉与膈肌和腹膜后形成广泛的侧支循环. 现认为VEGFR2的激活是门静脉高压血管生成的主要触发因素和途径[42]. 从分子机制层面分析, 缺氧可以通过缺氧诱导转录因子, 刺激血管内皮生长因子(vascular endothelial growth factor, VEGF)转录, 并增加VEGF mRNA的稳定性. 而VEGF可诱导血管生成, 促进侧支循环形成[43]. 动物研究表明[44], 门静脉高压可加重血管生成, 其中VEGF能促进肠系膜广泛的新生血管形成. 动物实验还证实[45,46], 通过阻断VEGF信号通路, 抑制血管生成, 可以阻止门静脉高压症的发展. 上述表明, 脾肿大是PHT侧支循环代偿机制一个重要组成部分. 外科医生如何处理脾肿大, 的确富有挑战性和艺术性. 关键是要依据现代脾外科理念, 它是引领PHT脾肿大外科发展的关键要素.
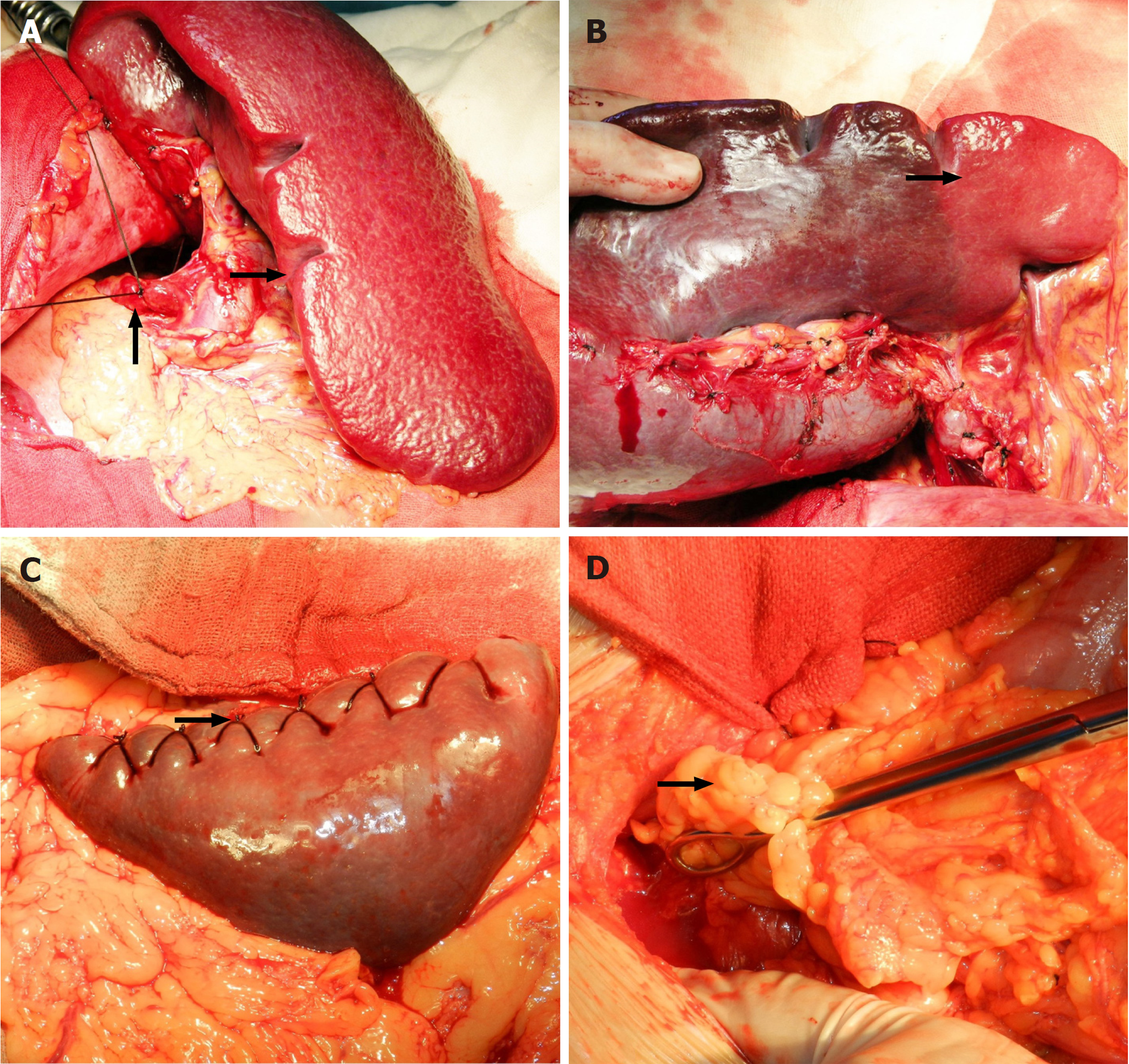
随着人们对脾脏解剖和功能的不断加深, 脾脏外科经历了"随意切脾"、"非选择性保留脾脏"和"选择性保留脾脏"三个重要发展阶段[24,47]. 正常脾脏保脾观念已无质疑, 对PHT脾脏和血液病脾脏(病脾)迄今仍有争议. 保脾派认为, PHT脾脏属于"非病脾", 免疫功能存在. 如何阻止保留的残脾复发脾大脾亢, 脾纤维化不再发展, 这是设计脾肿大保脾术的技术关键. 笔者回顾性总结625例脾大部切除的经验认为, (1)脾脏的双重血供为保留脾极性脾大部切除术奠定了解剖基础, 尤其是PHT脾肿大, 脾周韧带侧支循环丰富; (2)切断脾门动静脉, 脾脏两极血供正常; (3)残脾的断面处理非常关键, 避免术后出血. 笔者通常保留脾下极, "残脾蒂"包括胃网膜左血管和脾结肠血管; 常规离断脾动静脉, 脾内压可迅速下降, 脾脏变软, 并出现明显的缺血分界线; 残脾断面采用水平交叉"外8字"缝合; 残脾被膜电灼致粗糙面, 与剪裁的大网膜一并固定腹膜后[48]. 笔者保留的残脾, 首先摆脱了高压状态, 同时将残脾作为分流的"桥梁", 这是术后防止脾大复发的关键技术(图1).
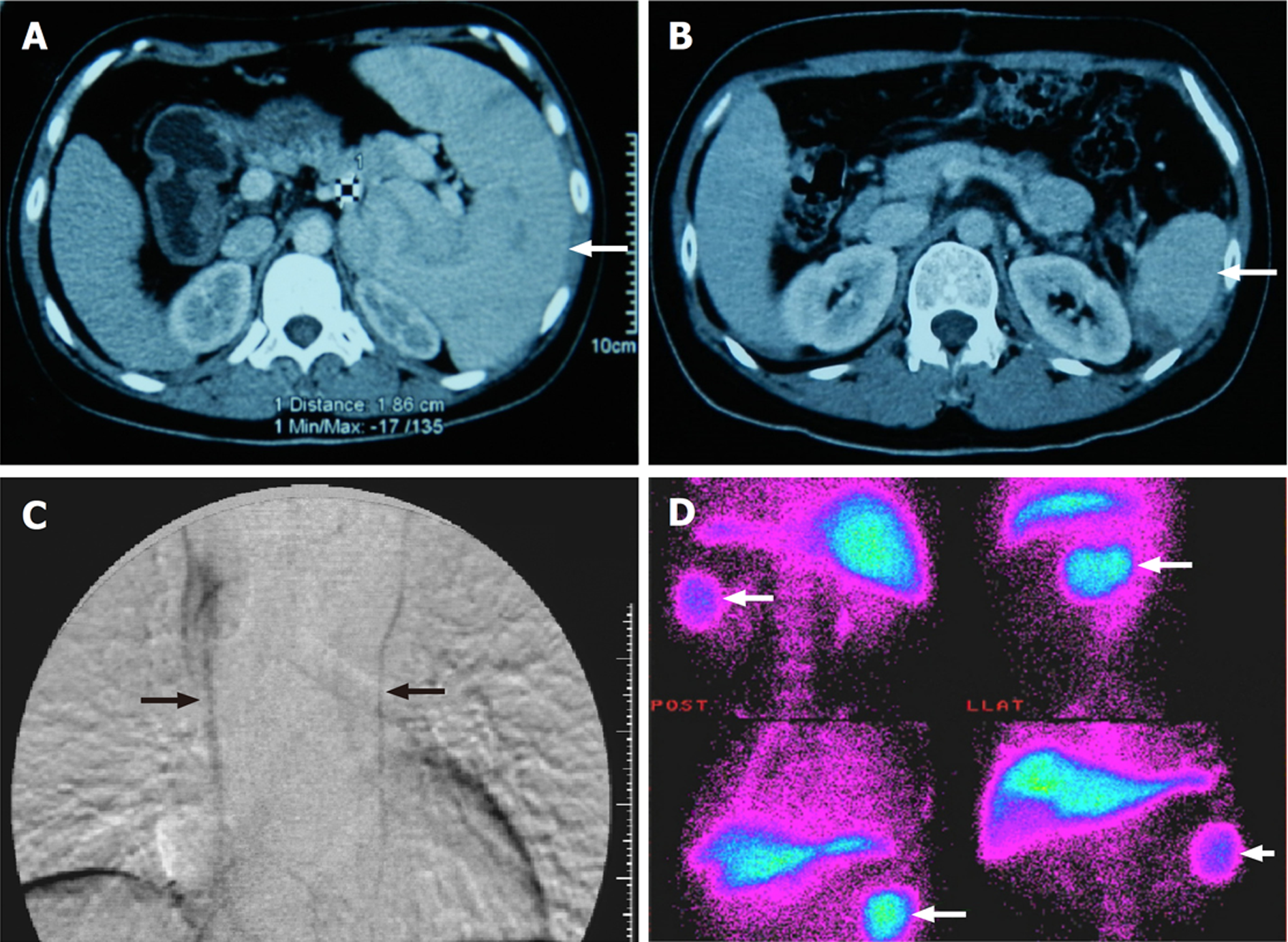
此外, 笔者剪裁大网膜通过胸骨后与上腔静脉分流, 这样可通过两种途径降低PVP[49]. 李伟[50]对肝硬化门静脉高压症脾大部切除的远期疗效观察, 术后4年内患者的生存率为96.7%(29/30), 死亡率为3.3%(1/30), 再出血率20.0%(6/30). 动物实验亦显示, 大鼠和犬部分或脾大部切除术后脾功能优于脾切除[51,52]. 一组200例脾大部切除术后随访结果表明, 43例血吸虫肝硬化患者, 食道下段静脉曲张存在, 但无再出血发生[53]. Li等[54]对15例PHT患者实施脾大部切除贲门血管离断术, 脾亢纠正, 再出血明显降低. 目前, 虽然PHT保脾占据少数, 但文献屡有报道, 体现出国内学者对PHT脾肿大的认识在不断转变[55]. 随着腹腔镜和机器人技术的拓展与成熟, 保脾手术已进入一个新的领域. Silva等[56]首先对大鼠实施腹腔镜保留脾极性脾大部切除术的实验研究. Costi等[57]回顾性总结2130例部分脾切除手术, 其中腹腔镜和机器人手术371例, 术后并发症明显低于全脾切除. Le等[58]和Münch等[59]随访腹腔镜脾大部切除的球形细胞增多症患者, 认为保留的脾组织可维持足够的吞噬功能, 并能诱导IgM记忆B淋巴细胞. 张卫华等[60]报道18例手助腹腔镜脾大部切除术治疗门静脉高压症, 使得门静脉高压症保脾手术向微创化领域拓展. 笔者对保留的残脾作了系列的基础研究, 发现保留的残脾摆脱高压后, 脾组织发生逆转, 免疫细胞(T、B淋巴细胞和巨噬细胞)数量、细胞凋亡、胶原和弹力纤维、笔毛微动脉分布、基质蛋白酶与正常脾脏大致相同[61-63]. 长期随访的结果, 未发现脾大复发, 再出血率低[64], 锝99同位素扫描显示残脾具有吞噬功能, 数字减影血管造影显示胸骨后网膜血管与奇静脉和半奇静脉形成侧支循环(图2). 笔者认为, 外科医生创新一种术式, 需要长期临床. 实践的验证, 更需要执着深入的探讨与研究[65,66].
综上所述, PHT脾肿大的保脾与切脾争议持续存在, 各种观点各有各的实验和理论依据, 对PHT脾脏免疫功能的改变仍未从根本机制上阐明, 这给保脾派带来研究与探索的机遇. 目前, 绝大多数研究为非前瞻性、非随机对照研究. 因此, 需要从循证医学的角度出发, 按大宗病例、多中心、前瞻、随机、双盲的要求, 制定严格的指标和分组. 正是因为有PHT脾肿大存在"切"与"保"的争论, 脾脏外科才会有长足的发展空间. 这一发展空间是脾脏外科老前辈奠定的基础, 我们仍需要经过相当长时间才能取得对PHT脾脏免疫功能的彻底认识.
学科分类: 胃肠病学和肝病学
手稿来源地: 山东省
同行评议报告学术质量分类
A级 (优秀): 0
B级 (非常好): B
C级 (良好): C, C
D级 (一般): 0
E级 (差): 0
科学编辑: 张砚梁 制作编辑:张砚梁
| 2. | Strange H, Ware E. A Case of Rupture of Spleen; Splenectomy; Death. Br Med J. 1897;1:1088-1089. [PubMed] [DOI] |
| 3. | Dionigi R, Boni L, Rausei S, Rovera F, Dionigi G. History of splenectomy. Int J Surg. 2013;11 Suppl 1:S42-S43. [PubMed] [DOI] |
| 4. | Fair KA, Connelly CR, Hart KD, Schreiber MA, Watters JM. Splenectomy is associated with higher infection and pneumonia rates among trauma laparotomy patients. Am J Surg. 2017;213:856-861. [PubMed] [DOI] |
| 5. | Chong J, Jones P, Spelman D, Leder K, Cheng AC. Overwhelming post-splenectomy sepsis in patients with asplenia and hyposplenia: a retrospective cohort study. Epidemiol Infect. 2017;145:397-400. [PubMed] [DOI] |
| 6. | Morris DH, Bullock FD. THE IMPORTANCE OF THE SPLEEN IN RESISTANCE TO INFECTION. Ann Surg. 1919;70:513-521. [PubMed] [DOI] |
| 7. | KING H, SHUMACKER HB. Splenic studies. I. Susceptibility to infection after splenectomy performed in infancy. Ann Surg. 1952;136:239-242. [PubMed] [DOI] |
| 8. | Najjar VA, Nishioka K. "Tuftsin": a natural phagocytosis stimulating peptide. Nature. 1970;228:672-673. [PubMed] [DOI] |
| 9. | Singer DB. Postsplenectomy sepsis. Perspect Pediatr Pathol. 1973;1:285-311. [PubMed] |
| 10. | Chaikof EL, McCabe CJ. Fatal overwhelming postsplenectomy infection. Am J Surg. 1985;149:534-539. [PubMed] [DOI] |
| 11. | Morgenstern L, Shapiro SJ. Techniques of splenic conservation. Arch Surg. 1979;114:449-454. [PubMed] [DOI] |
| 12. | Warren WD, Zeppa R, Fomon JJ. Selective trans-splenic decompression of gastroesophageal varices by distal splenorenal shunt. Ann Surg. 1967;166:437-455. [PubMed] [DOI] |
| 13. | Akita H, Sakoda K. Portopulmonary shunt by splenopneumopexy as a surgical treatment of Budd-Chiari syndrome. Surgery. 1980;87:85-94. [PubMed] |
| 14. | Morgenstern L, Kahn FH, Weinstein IM. Subtotal splenectomy in myelofibrosis. Surgery. 1966;60:336-339. [PubMed] |
| 15. | Goldthorn JF, Schwartz AD, Swift AJ, Winkelstein JA. Protective effect of residual splenic tissue after subtotal splenectomy. J Pediatr Surg. 1978;13:587-590. [PubMed] [DOI] |
| 16. | Dixon JA, Miller F, McCloskey D, Siddoway J. Anatomy and techniques in segmental splenectomy. Surg GynecolObstet. 1980;150:516-520. [PubMed] |
| 17. | Malangoni MA, Dawes LG, Droege EA, Rao SA, Collier BD, Almagro UA. Splenic phagocytic function after partial splenectomy and splenic autotransplantation. Arch Surg. 1985;120:275-278. [PubMed] [DOI] |
| 19. | Petroianu A. Treatment of portal hypertension by subtotal splenectomy and central splenorenal shunt. Postgrad Med J. 1988;64:38-41. [PubMed] [DOI] |
| 20. | 黄 凤瑞, 徐 学汇, 李 银良, 褚 海波, 李 传成, 吕 春华, 陈 胜茹, 李 君芳, 徐 家俊, 张 卫华. 脾大部切除肺包脾并大网膜包肺术治疗门脉高压症. 实用外科杂志. 1988;8:487-478. |
| 25. | Tiron A, Vasilescu C. [Role of the spleen in immunity. Immunologic consequences of splenectomy]. Chirurgia (Bucur). 2008;103:255-263. [PubMed] [DOI] |
| 26. | McConnell M, Iwakiri Y. Biology of portal hypertension. Hepatol Int. 2018;12:11-23. [PubMed] [DOI] |
| 27. | Hanadhita D, Rahma A, Prawira AY, Mayasari NLPI, Satyaningtijas AS, Hondo E, Agungpriyono S. The spleen morphophysiology of fruit bats. Anat HistolEmbryol. 2019;48:315-324. [PubMed] [DOI] |
| 28. | Riva MA, Ferraina F, Paleari A, Lenti MV, Di Sabatino A. From sadness to stiffness: the spleen's progress. Intern Emerg Med. 2019;14:739-743. [PubMed] [DOI] |
| 29. | Yoshida H, Shimizu T, Yoshioka M, Taniai N. Management of portal hypertension based on portal hemodynamics. Hepatol Res. 2021;51:251-262. [PubMed] [DOI] |
| 30. | Simonetto DA, Liu M, Kamath PS. Portal Hypertension and Related Complications: Diagnosis and Management. Mayo Clin Proc. 2019;94:714-726. [PubMed] [DOI] |
| 31. | Møller S, Bendtsen F. The pathophysiology of arterial vasodilatation and hyperdynamic circulation in cirrhosis. Liver Int. 2018;38:570-580. [PubMed] [DOI] |
| 32. | Nomura Y, Kage M, Ogata T, Kondou R, Kinoshita H, Ohshima K, Yano H. Influence of splenectomy in patients with liver cirrhosis and hypersplenism. Hepatol Res. 2014;44:E100-E109. [PubMed] [DOI] |
| 34. | 闫 峰, 李 威, 陈 君填, 曾 永明, 郭 毓文, 章 斐然, 李 宗芳. 门静脉高压症脾亢脾巨噬细胞基因表达谱研究. 中华实验外科杂志. 2006;23:1291-1292. [DOI] |
| 35. | Li ZF, Zhang S, Lv GB, Huang Y, Zhang W, Ren S, Yang J, Dang SS. Changes in count and function of splenic lymphocytes from patients with portal hypertension. World J Gastroenterol. 2008;14:2377-2382. [PubMed] [DOI] |
| 36. | Yongxiang W, Zongfang L, Guowei L, Zongzheng J, Xi C, Tao W. Effects of splenomegaly and splenic macrophage activity in hypersplenism due to cirrhosis. Am J Med. 2002;113:428-431. [PubMed] [DOI] |
| 37. | 褚 海波, 黄 风瑞, 潘 龙文, 李 银良, 孙 学军, 王 翠芹, 姜 明忠, 高 平, 李 振甲. 门脉高压症巨脾大部切除后血清Tuftsin水平的变化及临床意义. 肝胆胰脾外科杂志. 1995;1:232-233. [DOI] |
| 38. | Elchaninov A, Vishnyakova P, Sukhikh G, Fatkhudinov T. Spleen: Reparative Regeneration and Influence on Liver. Life (Basel). 2022;12. [PubMed] [DOI] |
| 39. | Reiberger T. The Value of Liver and Spleen Stiffness for Evaluation of Portal Hypertension in Compensated Cirrhosis. Hepatol Commun. 2022;6:950-964. [PubMed] [DOI] |
| 40. | Bandali MF, Mirakhur A, Lee EW, Ferris MC, Sadler DJ, Gray RR, Wong JK. Portal hypertension: Imaging of portosystemic collateral pathways and associated image-guided therapy. World J Gastroenterol. 2017;23:1735-1746. [PubMed] [DOI] |
| 41. | Pillai AK, Andring B, Patel A, Trimmer C, Kalva SP. Portal hypertension: a review of portosystemic collateral pathways and endovascular interventions. Clin Radiol. 2015;70:1047-1059. [PubMed] [DOI] |
| 42. | Pun CK, Huang HC, Chang CC, Chuang CL, Yen CH, Hsu SJ, Lee FY, Hou MC, Huang YH. Glycyrrhizin Attenuates Portal Hypertension and Collateral Shunting via Inhibition of Extrahepatic Angiogenesis in Cirrhotic Rats. Int J Mol Sci. 2021;22. [PubMed] [DOI] |
| 43. | Moreau R. VEGF-induced angiogenesis drives collateral circulation in portal hypertension. J Hepatol. 2005;43:6-8. [PubMed] [DOI] |
| 44. | Gana JC, Serrano CA, Ling SC. Angiogenesis and portal-systemic collaterals in portal hypertension. Ann Hepatol. 2016;15:303-313. [PubMed] [DOI] |
| 45. | Fernandez M, Mejias M, Angermayr B, Garcia-Pagan JC, Rodés J, Bosch J. Inhibition of VEGF receptor-2 decreases the development of hyperdynamic splanchnic circulation and portal-systemic collateral vessels in portal hypertensive rats. J Hepatol. 2005;43:98-103. [PubMed] [DOI] |
| 46. | Fernandez M, Vizzutti F, Garcia-Pagan JC, Rodes J, Bosch J. Anti-VEGF receptor-2 monoclonal antibody prevents portal-systemic collateral vessel formation in portal hypertensive mice. Gastroenterology. 2004;126:886-894. [PubMed] [DOI] |
| 51. | Martins AL, Parreira ABS, Grossi MLFJ, Benevides RA, Motta LLD, Pimassoni LHS, Borjaili ASD, Paulo MSL, Paulo DNS. Study of the upper pole after subtotal splenectomy in rats. Acta Cir Bras. 2023;37:e371103. [PubMed] [DOI] |
| 52. | Miko I, Nemeth N, Peto K, Furka A, Toth L, Furka I. Changes of red blood cell aggregation parameters in a long-term follow-up of splenectomy, spleen-autotransplantation and partial or subtotal spleen resections in a canine model. Clin HemorheolMicrocirc. 2017;67:91-100. [PubMed] [DOI] |
| 53. | Petroianu A, Resende V, Da Silva RG. Late follow-up of patients submitted to subtotal splenectomy. Int J Surg. 2006;4:172-178. [PubMed] [DOI] |
| 54. | Li HL, Ning SL, Gao YJ, Zhou T, Chen YX. In situ subtotal spleen resection combined with selective pericardial devascularization for the treatment of portal hypertension. World J Gastrointest Surg. 2023;15:634-642. [PubMed] [DOI] |
| 55. | 王 东, 栗 光明, 朱 继业, 胡 志平, 冷 希圣. 保脾断流术治疗门静脉高压症上消化道出血的疗效分析. 中国普外基础与临床杂志. 2013;20:29-32. |
| 56. | Silva JJ, Silva AL, Paulo DN. Subtotal laparoscopic splenectomy in rats with preservation of the inferior pole. Acta Cir Bras. 2011;26:44-50. [PubMed] [DOI] |
| 57. | Costi R, Castro Ruiz C, Romboli A, Wind P, Violi V, Zarzavadjian Le Bian A. Partial splenectomy: Who, when and how. A systematic review of the 2130 published cases. J Pediatr Surg. 2019;54:1527-1538. [PubMed] [DOI] |
| 58. | Le M, Grosse R, Elrod J, Klinke M, Reinshagen K, Boettcher M. Laparoscopic Subtotal Splenectomy in Children and Adolescents With Spherocytosis. DtschArztebl Int. 2022;119:848-849. [PubMed] [DOI] |
| 59. | Münch AL, Jacobsen EM, Schulz A, Loichinger W, Wowra T, Schiefele L, Elsner J, Westhoff MA, Serra A, Strauss G, Schaarschmidt K, Cario H. Long-term haematological response and maintained immunological function after laparoscopic subtotal splenectomy in patients with hereditary spherocytosis. Eur J Haematol. 2023;111:777-786. [PubMed] [DOI] |
| 60. | 张 卫华, 毕 洁亮, 王 京涛, 徐 有国, 邓 进巍. 手助腹腔镜脾大部切除术治疗门脉高压症的疗效评价. 中华腔镜外科杂志(电子版). 2010;3:396-400. [DOI] |
| 61. | 褚 海波, 王 磊, 徐 永波, 王 涛, 王 美红, 菅 凤国, 赵 建华. 门静脉高压症脾大部切除后残脾细胞凋亡水平的变化. 中华肝胆外科杂. 2016;22:131-133. [DOI] |
| 62. | Zhu X, Han W, Wang L, Chu H, Zhao J, Xu Y, Wang T, Guo W. Penicillar arterioles of red pulp in residual spleen after subtotal splenectomy due to splenomegaly in cirrhotic patients: a comparative study. Int J Clin Exp Pathol. 2015;8:711-718. [PubMed] |
| 63. | Chu H, Liu X, Zhao J, Xu Y, Wang L, Wang T, Guo W, Zhang S, Zhu X. Subtotal splenectomy for splenomegaly in cirrhotic patients. Int J Clin Exp Pathol. 2014;7:4981-4990. [PubMed] |
| 64. | Chu H, Han W, Wang L, Xu Y, Jian F, Zhang W, Wang T, Zhao J. Long-term efficacy of subtotal splenectomy due to portal hypertension in cirrhotic patients. BMC Surg. 2015;15:89. [PubMed] [DOI] |
| 65. | Paulo LNL, Alexander DR, Vallandro EID, Benevides RA, Motta LLD, Paulo MSL, Paulo DNS. Macro and microscopic comparison of the upper pole of the spleen with the lower pole in partial splenectomy. Acta Cir Bras. 2020;35:e202000902. [PubMed] [DOI] |
| 66. | Dragomir MP, Tudor S, Lacatus M, Stanciulea O, Trandafir B, Diaconu A, Coriu D, Colita A, Droc G, Purnichescu-Purtan R, Calin G, Vasilescu C. TNF-alpha releasing capacity of the whole blood drops after open total splenectomy, but increases after partial/subtotal or minimally invasive splenectomy. Acta ChirBelg. 2022;122:346-356. [PubMed] [DOI] |