修回日期: 2022-10-25
接受日期: 2022-11-24
在线出版日期: 2022-12-08
脾动脉假性动脉瘤(splenic artery pse-udoaneurysm, SAP)破裂导致上消化道出血是一种罕见但危及生命的情况. 由于发病率低, 其诊断及治疗仍然是一个挑战. 当患者以上消化道出血入院时, 极易忽视SAP破裂这一病因.
本文报道了一例65岁男性因呕血入院. 经内镜检查和影像学检查, 他被诊断为SAP破裂导致上消化道出血. 他接受了手术治疗, 并于术后20 d出院. 目前, 患者生活质量良好, 无呕血及黑便.
在本病例中, 发现了一例未知病因的SAP, 其破裂致胃瘘, 最终导致上消化道大出血, 通过及时诊治, 挽救了患者的生命. 因此即使患者既往无胰腺疾病、创伤史等, 我们仍然建议, 急性上消化道出血患者应考虑SAP的鉴别诊断. 同时, 一旦发现SAP, 应采取及时诊断和紧急治疗策略, 以取得良好效果.
核心提要: 本文报道了一例脾动脉假性动脉瘤(splenic artery pseudoaneurysm, SAP)破裂形成胃瘘, 最终导致上消化道大出血的罕见病例. 本病例强调了SAP破裂早期诊断、治疗的重要性, 为上消化道出血的寻因及SAP的诊治提供了一些见解及新的思路.
引文著录: 周密, 何蕾, 陈娅琦, 曾亚, 申月明. 脾动脉假性动脉瘤破裂致上消化道大出血1例. 世界华人消化杂志 2022; 30(23): 1046-1050
Revised: October 25, 2022
Accepted: November 24, 2022
Published online: December 8, 2022
Upper gastrointestinal (UGI) bleeding secondary to a ruptured splenic artery pseudoaneurysm (SAP) is a rare but life-threatening condition. Owing to the low prevalence, it remains a diagnostic and therapeutic challenge. When patients are admitted to the hospital with UGI bleeding, it is easy to overlook the cause of SAP rupture.
We report the case of a 65-year-old man who was admitted to our hospital with hematemesis. By endoscopic inspection and imaging examination, he was diagnosed with a ruptured SAP that caused UGI bleeding. He underwent surgery and was discharged 20 d after surgery. Now, he has good quality of life, with no incidents of hematemesis or melena.
We have documented a case of SAP rupture of unknown etiology, in which the ruptured SAP caused a gastric fistula that eventually resulted in massive UGI bleeding. Through timely diagnosis and treatment, the patient's life was saved. Therefore, even if patients with acute UGI bleeding have no previous history of pancreatic disease, abdominal trauma, etc., it is still suggested that SAP be considered as a differential diagnosis. Once SAP is found, a prompt diagnosis and urgent treatment strategy should be employed to achieve good results.
- Citation: Zhou M, He L, Chen YQ, Zeng Y, Shen YM. Massive upper gastrointestinal bleeding caused by splenic artery pseudoaneurysm rupture: A case report. Shijie Huaren Xiaohua Zazhi 2022; 30(23): 1046-1050
- URL: https://www.wjgnet.com/1009-3079/full/v30/i23/1046.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v30.i23.1046
脾动脉瘤(splenic artery aneurysm, SAA)是一种罕见的疾病, 是仅次于主动脉瘤及髂动脉瘤第三常见的动脉瘤, 可分为假性动脉瘤及真性动脉瘤, 其中假性动脉瘤比真性动脉瘤更为少见, 且其破裂出血致上消化道出血风险大, 若诊治不及时, 死亡率极高. 但由于脾动脉假性动脉瘤(splenic artery pseudoaneurysm, SAP)的罕见性, 及临床医生对其认识较少, 常有漏诊及误诊的可能, 因此对上消化道出血的病因分析中, 应考虑到SAP破裂可能, 做到及时诊治, 为患者争取良好预后.
患者, 男性, 65岁, 因"呕血半天"入院, 入院半天前突发呕血, 为鲜红色, 量约50 mL, 伴有腹胀、头晕、乏力、大汗症状. 既往史: 冠状动脉粥样硬化性心脏病, 长期服用硫酸氢氯吡格雷片抗血小板聚集治疗. 曾行胆囊切除术, 无其他基础疾病史. 个人史: 吸烟50年, 平均20支/d, 尚未戒烟, 否认饮酒史.
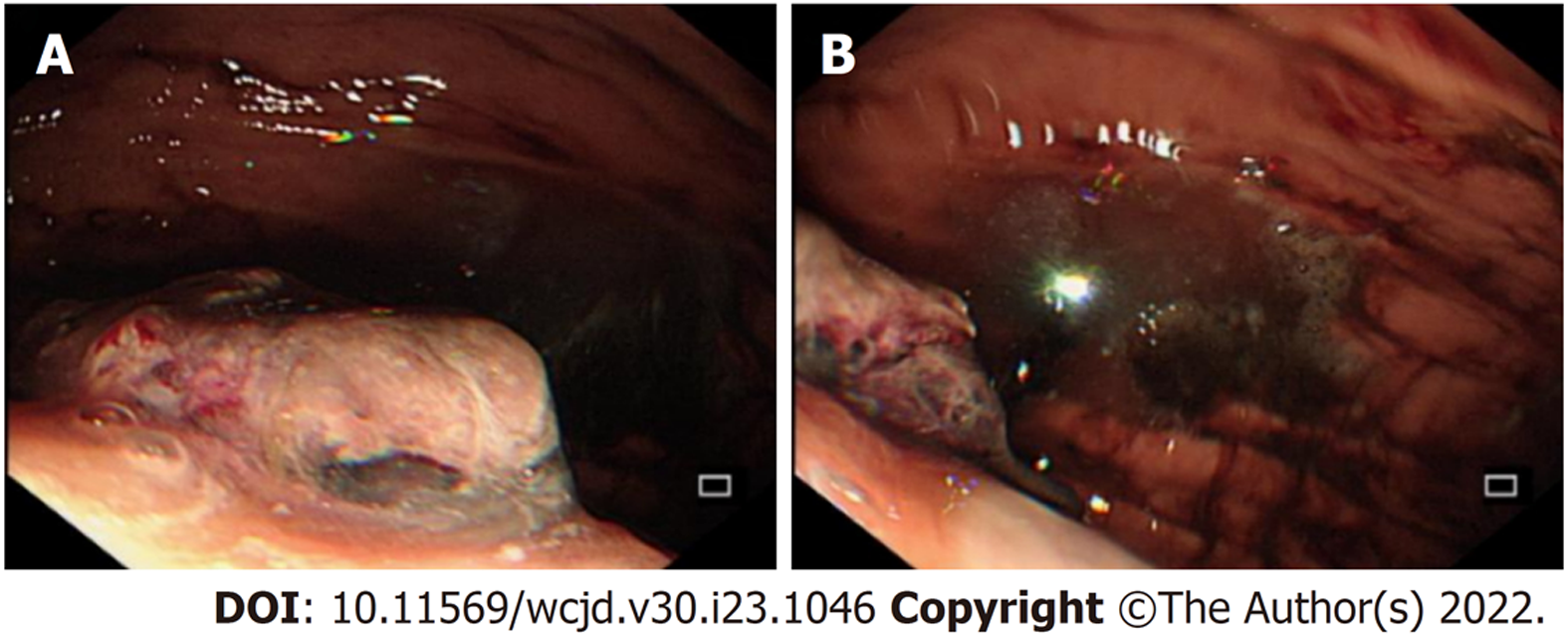
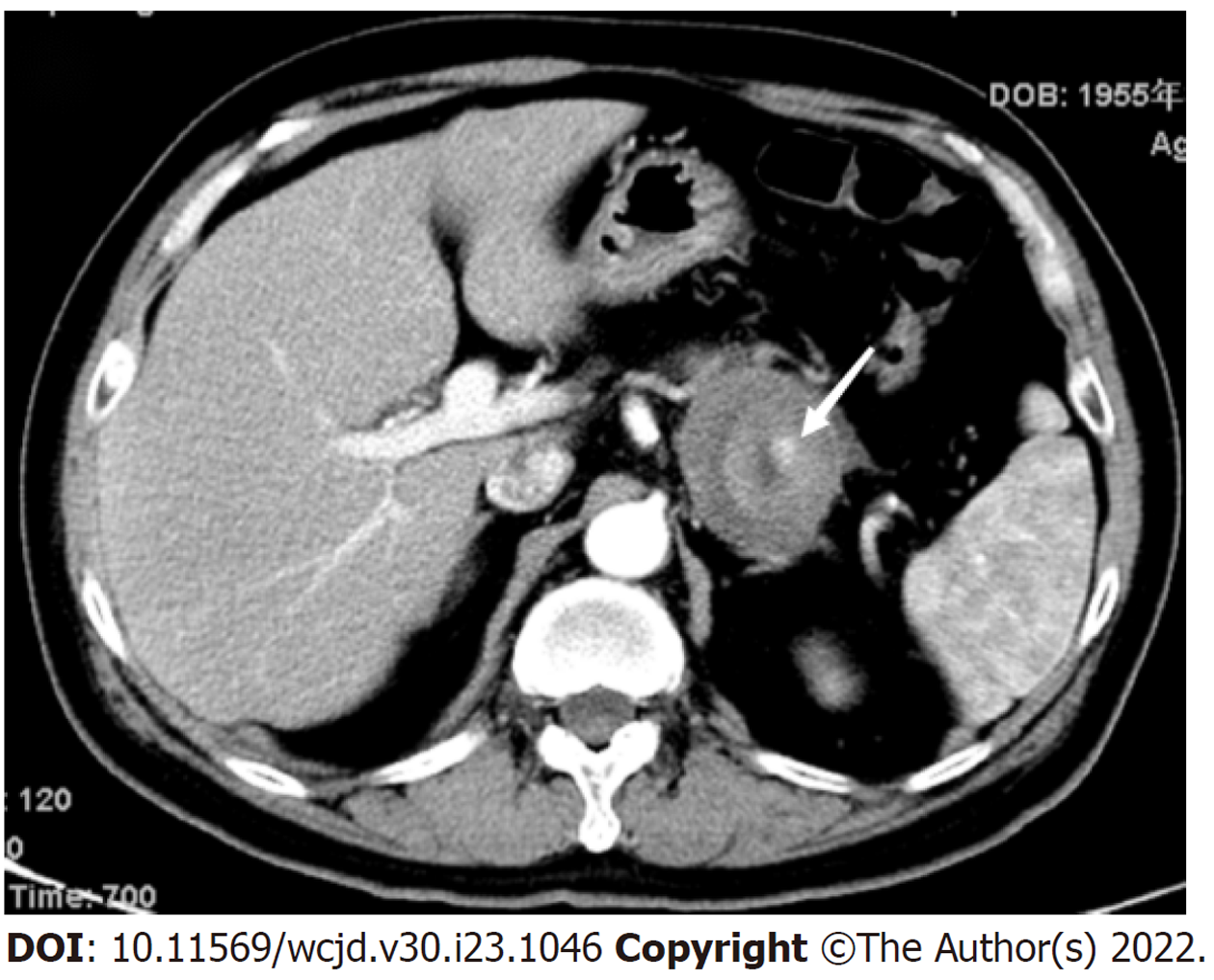
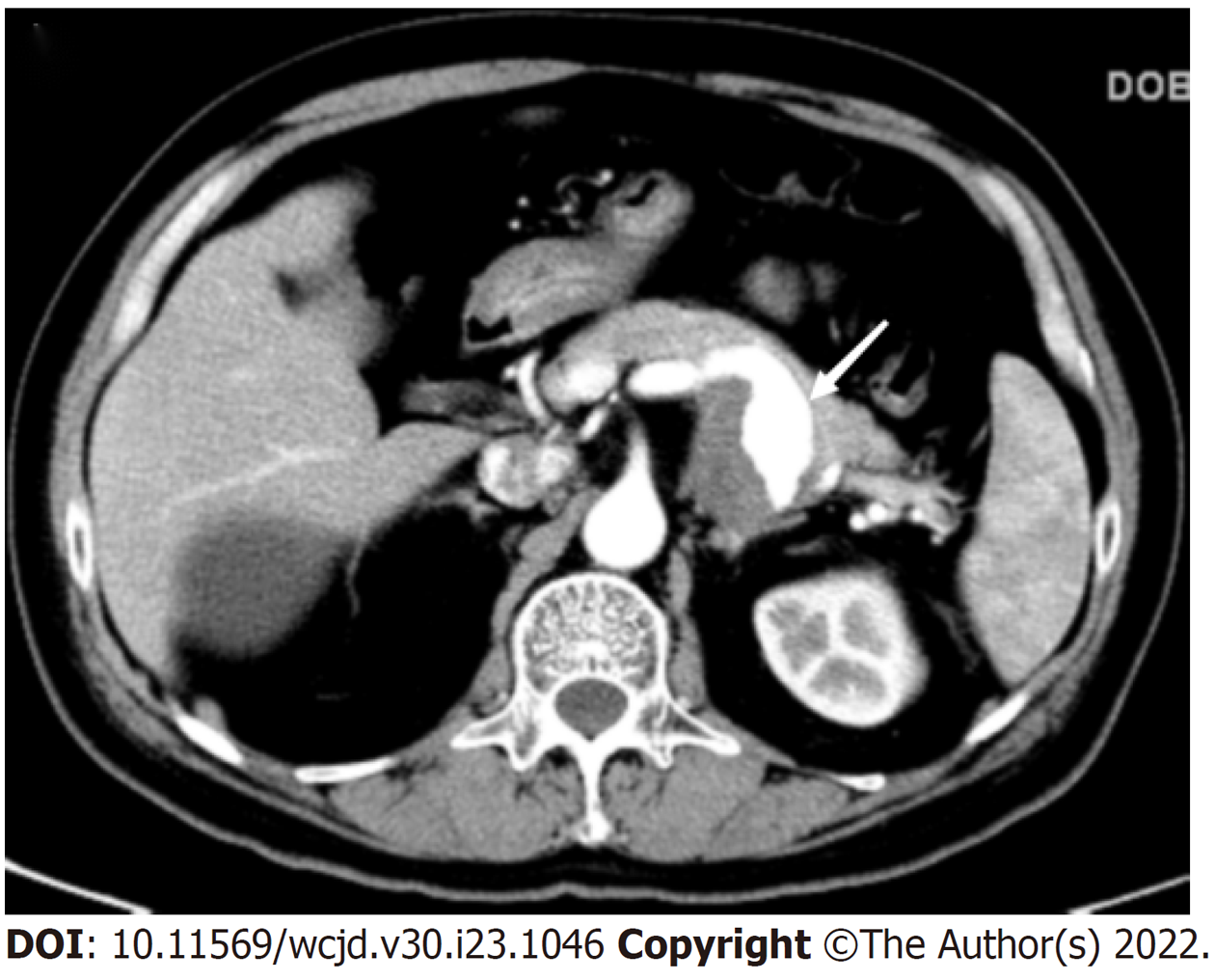
入我院急诊后解黑便3次, 总量约250 g, 急诊腹部电子计算机断层扫描(computed tomography, CT)平扫: 胃小弯-胰腺间隙处肿瘤性病变(合并出血). 遂予以质子泵抑制剂抑酸、止血、输血等对症支持治疗, 为进一步治疗以上消化道出血收住院. 入院后体格检查: 心率: 94次/分, 血压: 129/72 mmHg, 贫血面容, 心脏、肺部查体无特殊, 腹部平软, 左下腹压痛, 无反跳痛, 未触及腹部包块, 肝、脾肋缘下未触及, 莫氏征阴性, 肝及肾区无叩痛, 腹部移动性浊音阴性, 肠鸣音活跃. 胃镜: 胃底黏膜隆起病变并近期出血(图1). 仍无法明确上消化出血的确切原因, 遂完善腹部增强CT: 胃小弯-胰腺间隙处见团块状软组织高密度影(图2), 与胰腺及胃壁分界不清, 胃小弯侧可见受推压, 局部胃壁连续性可见中断. 增强扫描可见该团块状影内局部脾动脉呈瘤样扩张, 最大截面27 mm×19 mm(图3), 周边团块灶可见轻度强化. 考虑SAP出血并机化侵及胃小弯形成溃疡破裂穿孔. 查血红蛋白67 g/L. 患者入院后再发呕吐鲜血数次, 总量约800 mL并血压下降(80/40 mmHg), 考虑SAP破裂并失血性休克.
脾动脉假性动脉瘤破裂; (2)上消化道出血; (3)急性失血性休克; (4)冠状动脉粥样硬化性心脏病; (5)胆囊切除术后.
立即予以抗休克及外科手术治疗, 考虑到患者存在出血性休克以及需处理的胃瘘情况, 遂立即采取开放手术, 术中于胃后壁扪及隆起性病变, 中央约有溃疡3 cm破口, 可见出血, 侵及胰腺, 并包绕脾动脉形成约2.7 cm×2 cm假性动脉瘤, 术中探及胃底隆起已侵犯胰腺, 无法于胃后方显露SAP基底, 遂行全胃切除+胰体尾切除+脾切除术.
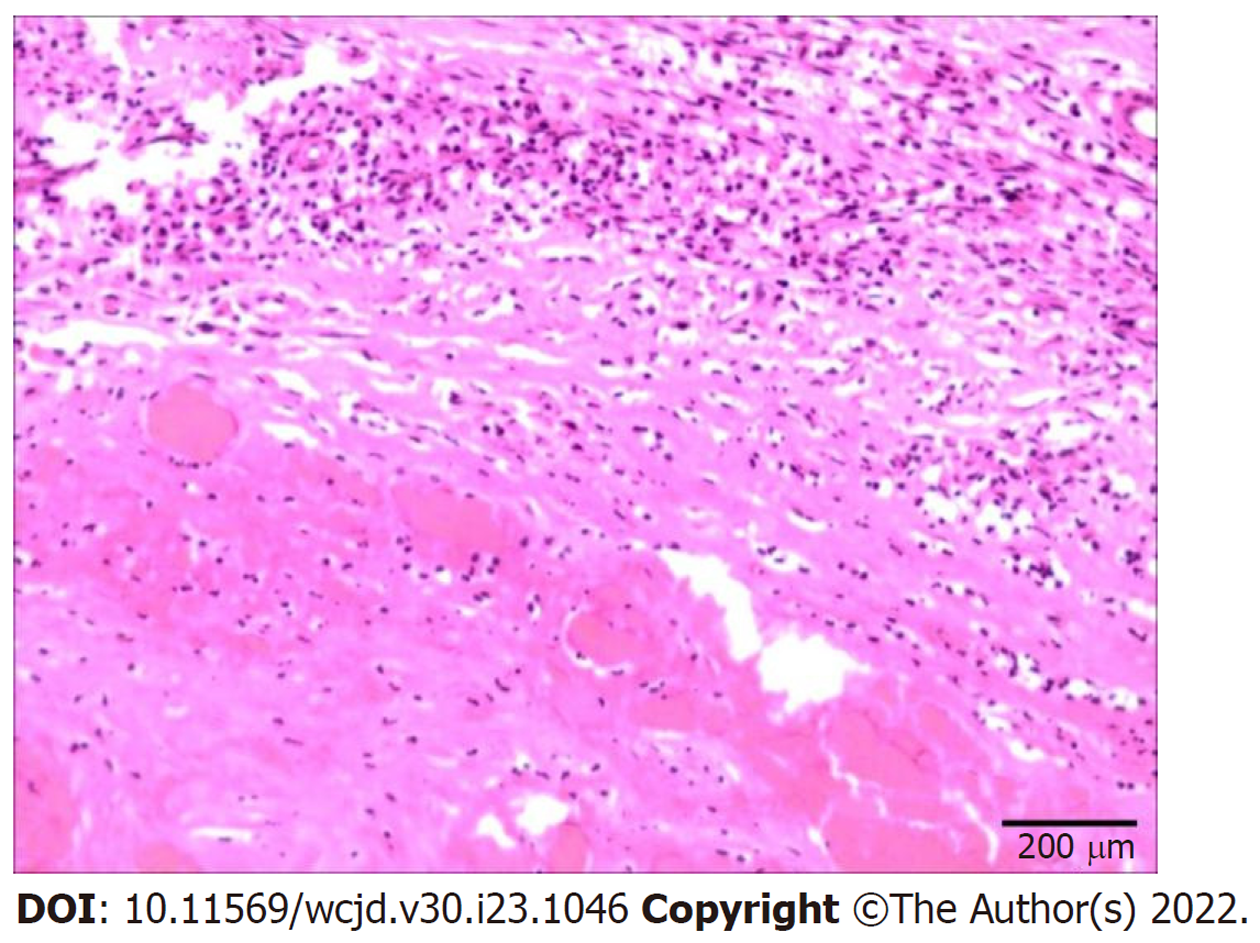
术后病检: 胃肌壁间包块, 表面胃壁急慢性炎并溃疡形成, 包块紧邻胰腺组织, 胰腺周围淋巴结反应性增生, 结合临床及影像学检查, 不除外SAP破裂改变(图4). 术后患者生命体征平稳, 予以抗感染、抑酶、补液等对症支持治疗, 患者术后恢复良好, 无消化道出血, 切口愈合良好, 于术后20 d顺利出院. 出院1年后随访, 患者现已正常生活, 无呕血、黑便、腹痛等症状.
SAP是一种罕见的疾病, 同时它也是是上消化道出血的罕见原因, 目前文献中报告的病例不到250例[1]. 一项对18年间梅奥诊所等三个医院所有内脏假性动脉瘤进行的回顾性分析中[2], 仅10例为SAP. SAP的主要病因是胰腺疾病(约50%), 其他原因有创伤、医源性损伤、恶性肿瘤、节段性动脉中层溶解及消化性溃疡等[2,3]. 在本例中, 患者既往无胰腺炎发作史及近期创伤等病史, 因此无法确定本例SAP的病因.
与脾真性动脉瘤不同, 超过75%的SAP有临床症状, 主要表现有腹痛、急性胃肠道出血和腹胀等[4-6]. 由于其症状缺乏特异性, 容易被误诊及漏诊, 从而无法进行及时干预. 目前血管造影(digital subtraction angiography, DSA)是诊断SAP的金标准, 它不仅可以明确其大小、位置以及毗邻关系, 并可以同时行介入治疗[7]. 而CT血管造影(computed tomography angiography , CTA)具有无创、便捷、直观的优点, 可作为血流动力学相对稳定患者的首选检查[8]. 2020-03, 美国血管外科学会(The Society for Vascular Surgery, SVS)发布的内脏动脉瘤管理临床实践指南及其他相关文献[8,9]也建议将CTA作为首选诊断工具. 此外, 除了诊断外, CTA已被确立为大多数腹部动脉疾病(包括主动脉和内脏动脉)的治疗计划和随访的金标准[10]. 由于SAP的症状缺乏特异性, 即使技术不断进步, 早期诊断率也不断增加, 到目前为止, SAP的诊断漏率仍高于50%[11].
SVS指南[9]建议无论SAP的大小, 一经确诊, 均应进行治疗. 因其大小不是决定其破裂的因素. 在Tessier等人[2]的综述中, 最小(0.3 cm)和最大(17 cm)的SAP在发现时即出现破裂, 且SAP破裂的风险很高(37%-47%), 死亡率也很高. 因此, SAP一经诊断应立即制定治疗计划. 目前手术和血管内治疗是两个主要治疗方式. 治疗方案的选择主要受到患者基础情况、动脉瘤位置、大小、毗邻关系、肝脏侧支循环、出血及并发症情况、血流动力学等因素的影响[12,13]. 具体来说, 对于介入手术失败、动脉瘤位于腹腔干附近或近脾门、巨大脾动脉瘤、合并腹部并发疾病且需在术中同时处理等情况的SAP患者, 可选择开放手术治疗. 其术式包括脾动脉瘤近端结扎、脾动脉瘤及脾脏切除、动脉瘤切除联合脾动脉重建等. 开放手术长期结果良好且疗效确切, 但手术创伤大, 风险高, 与微创治疗方案相比, 手术治疗的发病率和死亡率增加, 从10%到50%不等[6]. 与手术相关的并发症包括出血、感染、淋巴囊肿形成、神经根病、围手术期心肌梗死和死亡[14,15]. 血管内治疗具有创伤小、手术时间短、便捷、恢复快、术后并发症相对较少等优势, 常作为SAP治疗的首选方案[16]. Martin等[17]研究表明采用血管内治疗病例中仅6%的患者出现了急性胰腺炎、脾梗死、脓肿或腹膜内血肿等并发症, 并且没有住院死亡病例. 血管内治疗目前应用最广泛的方法为线圈栓塞或覆膜支架置入术[18]. 线圈栓塞适合脾动脉远端分支假性动脉瘤, 覆膜支架置入适合脾动脉主干近端假性动脉瘤, 具体视术中情况而定. 但栓塞治疗不推荐用于伴有假性囊肿的SAP, 有假性囊肿的患者栓塞治疗失败率为20%, 而接受脾切除术和远端胰腺切除术的假性囊肿患者, 没有治疗失败的病例报告[2]. 因此与假性囊肿相关的SAP最好通过手术治疗, 因为栓塞大型假性囊肿腔很困难, 但它可以作为一种急措施, 有助于最终的手术治疗. 最近, Rana等人[19]描述了一种侵入性较小的方法, 即先进行栓塞, 然后在内镜超声引导下进行胰腺假性囊肿的跨壁引流. 另外, Sawicki等人[20]认为对于累及邻近器官的SAP患者, 手术应被视为最终的治疗方法, 以消除潜在的病因并减少进一步的发病率. 本例患者存在失血性休克、存在需同时处理的胃瘘, 遂采取开放性手术治疗. 综合其术中情况, 采取了全胃切除+胰体尾切除+脾切除术, 术后患者恢复良好, 最终顺利出院.
本文报道的SAP破裂致上消化道出血的罕见病例, 因此, 对于上消化道出血的患者, 也应考虑到SAP破裂可能, 做到不漏诊、误诊. 临床医生需拓宽思维, 全面考虑, 为SAP破裂致上消化道出血的患者争取良好的预后.
学科分类: 胃肠病学和肝病学
手稿来源地: 湖南省
同行评议报告学术质量分类
A级 (优秀): 0
B级 (非常好): B, B
C级 (良好): C, C
D级 (一般): 0
E级 (差): 0
科学编辑: 张砚梁 制作编辑:张砚梁
| 1. | Liyen Cartelle A, Uy PP, Yap JEL. Acute Gastric Hemorrhage due to Gastric Cancer Eroding Into a Splenic Artery Pseudoaneurysm: Two Dangerously Rare Etiologies of Upper Gastrointestinal Bleeding. Cureus. 2020;12:e10685. [PubMed] [DOI] |
| 2. | Tessier DJ, Stone WM, Fowl RJ, Abbas MA, Andrews JC, Bower TC, Gloviczki P. Clinical features and management of splenic artery pseudoaneurysm: case series and cumulative review of literature. J Vasc Surg. 2003;38:969-974. [PubMed] [DOI] |
| 3. | Madhusudhan KS, Venkatesh HA, Gamanagatti S, Garg P, Srivastava DN. Interventional Radiology in the Management of Visceral Artery Pseudoaneurysms: A Review of Techniques and Embolic Materials. Korean J Radiol. 2016;17:351-363. [PubMed] [DOI] |
| 4. | Sano S, Ito T, Ihara N. Stent graft migration with massive hemorrhage following pancreaticoduodenectomy: A serious complication of endovascular pseudoaneurysm repair. J Hepatobiliary Pancreat Sci. 2022;29:e41-e43. [PubMed] [DOI] |
| 5. | Balthazar EJ. Complications of acute pancreatitis: clinical and CT evaluation. Radiol Clin North Am. 2002;40:1211-1227. [PubMed] [DOI] |
| 6. | Maatman TK, Heimberger MA, Lewellen KA, Roch AM, Colgate CL, House MG, Nakeeb A, Ceppa EP, Schmidt CM, Zyromski NJ. Visceral artery pseudoaneurysm in necrotizing pancreatitis: incidence and outcomes. Can J Surg. 2020;63:E272-E277. [PubMed] [DOI] |
| 9. | Chaer RA, Abularrage CJ, Coleman DM, Eslami MH, Kashyap VS, Rockman C, Murad MH. The Society for Vascular Surgery clinical practice guidelines on the management of visceral aneurysms. J Vasc Surg. 2020;72:3S-39S. [PubMed] [DOI] |
| 10. | Mascia D, Salvati S, Carta N, Kahlberg A, Santoro A, Melissano G, Chiesa R. Endovascular Oriented Classification and Treatment of Celiac Trunk Aneurysms: 10 Years Experience. Ann Vasc Surg. 2022;79:219-225. [PubMed] [DOI] |
| 11. | Vittoria De Martini I, Pfammatter T, Puippe G, Clavien PA, Alkadhi H. Frequency and causes of delayed diagnosis of visceral artery pseudoaneurysms with CT: Lessons learned. Eur J Radiol Open. 2020;7:100221. [PubMed] [DOI] |
| 12. | Xu H, Jing C, Zhou J, Min X, Zhao J, Yang L, Ren Y. Application of interventional embolization in the treatment of iatrogenic pseudoaneurysms. Exp Ther Med. 2020;20:248. [PubMed] [DOI] |
| 13. | Corey MR, Ergul EA, Cambria RP, English SJ, Patel VI, Lancaster RT, Kwolek CJ, Conrad MF. The natural history of splanchnic artery aneurysms and outcomes after operative intervention. J Vasc Surg. 2016;63:949-957. [PubMed] [DOI] |
| 14. | He YX, Li G, Liu Y, Tang H, Chong ZY, Wu XJ, Jin X, Zhang SY, Wang M. Endovascular treatment of visceral aneurysms and pseudoaneurysms. J Biol Regul Homeost Agents. 2021;35:131-140. [PubMed] |
| 15. | Shreve L, Jarmakani M, Javan H, Babin I, Nelson K, Katrivesis J, Lekawa M, Kuncir E, Fernando D, Abi-Jaoudeh N. Endovascular management of traumatic pseudoaneurysms. CVIR Endovasc. 2020;3:88. [PubMed] [DOI] |
| 17. | Martin D, Teixeira Farinha H, Dattner N, Rotman S, Demartines N, Sauvain MO. Spontaneous non-traumatic splenic artery aneurysm rupture: a case report and review of the literature. Eur Rev Med Pharmacol Sci. 2018;22:3147-3150. [PubMed] [DOI] |
| 18. | Venturini M, Piacentino F, Coppola A, Bettoni V, Macchi E, De Marchi G, Curti M, Ossola C, Marra P, Palmisano A, Cappelli A, Basile A, Golfieri R, Cobelli F, Piffaretti G, Tozzi M, Carcano G, Fontana F. Visceral Artery Aneurysms Embolization and Other Interventional Options: State of the Art and New Perspectives. J Clin Med. 2021;10. [PubMed] [DOI] |
| 19. | Rana SS, Kumar A, Lal A, Sharma R, Kang M, Gorsi U, Gupta R. Safety and efficacy of angioembolisation followed by endoscopic ultrasound guided transmural drainage for pancreatic fluid collections associated with arterial pseudoaneurysm. Pancreatology. 2017;17:658-662. [PubMed] [DOI] |
| 20. | Sawicki M, Marlicz W, Czapla N, Łokaj M, Skoczylas MM, Donotek M, Kołaczyk K. Massive Upper Gastrointestinal Bleeding from a Splenic Artery Pseudoaneurysm Caused by a Penetrating Gastric Ulcer: Case Report and Review of Literature. Pol J Radiol. 2015;80:384-387. [PubMed] [DOI] |