修回日期: 2017-06-09
接受日期: 2017-06-19
在线出版日期: 2017-07-28
天津市南开医院肝胆胰外科二收治1例首先表现为双下肢散在结节性脂膜炎, 后经影像学检查后考虑胰腺巨大占位性病变, 并与双下肢脂膜炎密切相关的罕见病例. 手术治疗后, 标本病理提示: 腺泡细胞癌, 患者原发疾病治愈, 双下肢散在脂膜炎好转. 本病实属罕见, 特报道此病例.
核心提要: 胰腺腺泡细胞癌伴发脂膜炎临床罕见. 本病例首先出现胰腺病变, 继而表现为双下肢散在脂膜炎, 胰腺病变出现脂膜炎已是少见, 成功行胰腺癌手术后患者恢复良好, 脂膜炎迅速消退更是临床罕见.
引文著录: 王睿鹏, 李忠廉, 尚海涛, 张西波, 鲍建亨, 王海博, 郝成飞, 刘军舰. 手术治疗胰腺腺泡细胞癌伴发脂膜炎1例. 世界华人消化杂志 2017; 25(21): 1985-1988
Revised: June 9, 2017
Accepted: June 19, 2017
Published online: July 28, 2017
A 62-year-old man presented with nodular panniculitis in both lower limbs for 3 mo. He was then diagnosed by imaging examination with a huge pancreatic space-occupying lesion that may be closely related to the lower limb panniculitis. After surgical resection of the space-occupying lesion, pathological examination suggested pancreatic acinar cell carcinoma. His panniculitis gradually regressed after surgery.
- Citation: Wang RP, Li ZL, Shang HT, Zhang XB, Bao JH, Wang HB, Hao CF, Liu JJ. Surgical therapy of panniculitis associated with pancreatic cancer: A case report. Shijie Huaren Xiaohua Zazhi 2017; 25(21): 1985-1988
- URL: https://www.wjgnet.com/1009-3079/full/v25/i21/1985.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v25.i21.1985
胰腺性脂膜炎是一种罕见的合并胰腺疾病的皮下组织脂肪坏死性疾病, 本病实属罕见, 天津市南开医院肝胆胰外科二收治1例胰腺癌伴发胰腺性脂膜炎患者, 特报道此病例.
患者, 男性, 62岁, 入院前3 mo双下肢多发斑块状结节肿物, 直径约1-5 cm, 伴红肿热痛, 有波动感, 不可移动, 与周围皮肤分界清楚, 无明显压痛. 因患者首先出现右侧小腿处结节性病变, 故于外院取组织做病理检查提示: 考虑脂膜炎. 入院10 d前无诱因间断出现左上腹胀痛, 无寒战发热, 伴恶心呕吐, 呕吐物为胃内容物, 无腰背部放射痛, 未见皮肤、巩膜黄染. 否认过敏史.
腹部平坦, 未见胃肠型、蠕动波及腹壁静脉曲张; 腹软, 左侧锁骨中线在左侧肋缘下方交叉点处深部触诊可触及一巨大肿物, 直径约10 cm, 质韧, 压痛不明显, 不可移动, 无反跳痛无肌紧张, Murphy征(-), 肝区叩击痛(-); 麦氏点压痛(-), 未闻及振水音, 移动性浊音(-), 肠鸣音正常, 4次/min. 双下肢多发斑块状结节肿物, 请皮肤科会诊意见: 考虑脂膜炎, 胰腺来源可能性大.
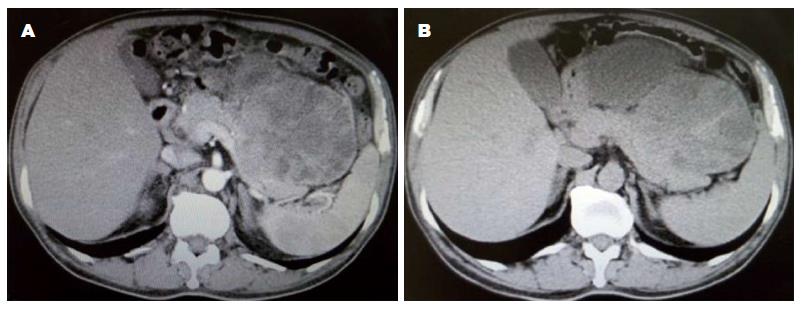
平扫CT示: 左上腹囊实性占位病变, 考虑胰腺来源, 不除外肿物破裂; 强化CT提示: 左上腹膜后囊实性占位, 考虑(1)来源于胰腺; (2)来源于十二指肠空肠曲, 恶性平滑肌肿瘤或间质性肿瘤不除外; (3)来源于网膜, 间质性肿瘤不除外; 腹腔、腹膜后、双侧腹股沟区稍大淋巴结(图1).
脂肪酶 1315 U/L; 白细胞计数10.35×109/L, 中性粒百分比83.80%; 血淀粉酶46 U/L; 尿淀粉酶719 U/L; 肿瘤标志物: t-PSA 0.230 ng/m、CEA 1.63 ng/mL、CA199 13.28 U/mL、FER 858.80 ng/mL、AFP 4.50 ng/mL.
明确诊断后, 行手术治疗. 手术方式如下: 剖腹探查: 腹腔内无腹水, 肝脏、胆囊形态正常, 打开胃结肠韧带, 可见大小约16 cm×14 cm×12 cm肿物, 明显与周围黏连, 向左侧直至胰腺尾部、脾门, 向足侧黏连至横结肠系膜及十二指肠水平段上缘, 向头侧到达胃后壁, 向右侧至胰腺颈部, 逐渐分离肿物与周围黏连, 考虑肿物胰腺来源可能性大, 行胰体尾切除联合脾切除术, 顺利切除肿物后, 肉眼解剖肿物, 可见肿物内部鱼肉样物质, 有被膜, 与胰腺黏连紧密.
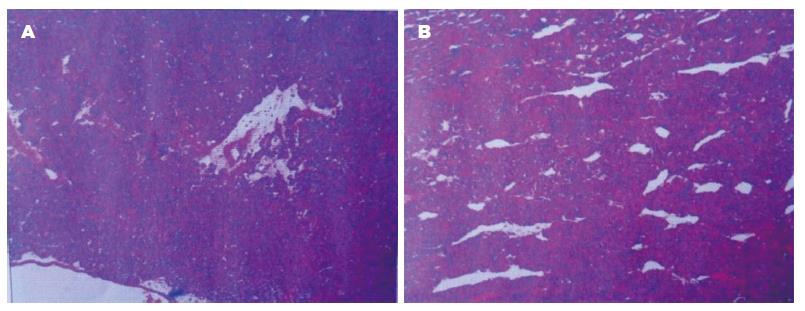
手术后, 予抗炎、抑酸、抑制胰腺分泌、补液等支持治疗, 无并发症发生. 术后病理(图2)回报: 胰腺腺泡细胞癌; 淋巴管内可见癌栓, 考虑来源于胰腺, 伴坏死出血及微囊变. 患者家属拒绝化疗.
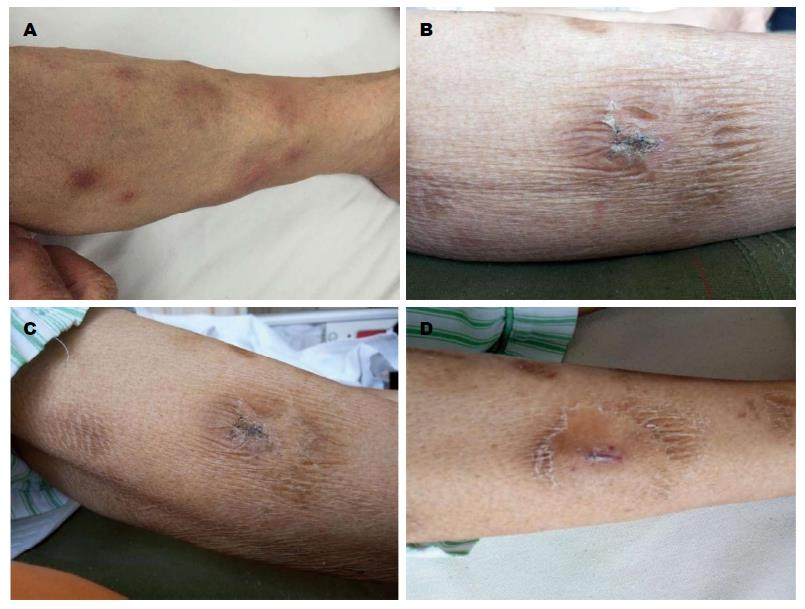
术后第1天患者发现双下肢散在结节与术前相比明显消肿、较前颜色变浅, 患者诉双腿结节疼痛减轻; 术后7 d伤口愈合可, 予伤口拆线, 双腿散在结节逐渐消退, 原较小直径的结节已经消退, 原较大结节明显消肿; 出院当天: 切口愈合良好, 双下肢散在结节较之前明显好转(图3). 随访: 术后2 mo, 双腿结节完全消散, 与正常皮肤无异常.
胰腺性脂膜炎是一种合并胰腺疾病的皮下组织脂肪坏死性疾病, 多见于男性(男:女 = 3.5:1), 引起该疾病的胰腺疾病可以是急、慢性胰腺炎或是胰腺癌[1]. 该病的发病机制尚不明确, 可能主要与病变胰腺的多种酶的释放有关[2]. 患者术前血淀粉酶、尿淀粉酶均在正常范围内, 但脂肪酶严重超过正常值, 故判断本病例双下肢结节与胰腺关系密切. 学者潘虎认为: 胰腺性脂膜炎的发生可能由于胰蛋白酶分泌过多使血管通透性增强, 同时由于脂肪酶、淀粉酶的作用使脂肪坏死[3]. 而本病例首先表现为双侧下肢红斑结节性肿物, 当患者出现左上腹部症状后, 才考虑胰腺病变, 直至行CT检查后才明确考虑胰腺占位性病变与双下肢脂膜炎可能有关系. 在行手术治疗后, 患者术后第1天双下肢散在结节红肿明显消退, 术后7 d之内, 双下肢较小的脂膜炎部位与正常皮肤无明显异常; 右小腿内侧较大结节明显消肿, 直径较之前约5 cm减小到约2 cm, 颜色与周围皮肤无异, 稍突出皮肤, 质韧, 可移动, 无压痛. 这是本病例极为特殊的情况, 国内暂无相关报道.
由于胰腺性脂膜炎有发热, 关节疼痛、皮下结节等情况, 最常误诊为风湿热、结节性红斑结核变态反应性关节炎[4], 所以对于老年人, 出现脂膜炎这类皮肤疾病, 必要时应检测血、尿淀粉酶, 脂肪酶等实验室指标; 若有条件的可行上腹部CT检查等, 排除胰腺病变; 如发现胰腺病变, 积极治疗原发胰腺疾病, 如手术治疗, 是治疗胰腺性脂膜炎的一种可行方法.
由本病例联想, 行胰腺手术后, 若胰腺内分泌功能异常也可能会引起脂膜炎. 国内刁同进报道1例胰腺癌术后急性重症胰腺炎伴发胰腺性脂膜炎个案. 他认为本病不是一种独立性疾病, 而是由多种原因引起的综合征. 其原因可能与胰腺癌、胰腺炎有关的脂肪代谢障碍、免疫功能障碍有密切关系, 同时还可能与胰腺癌手术创伤、手术方式、胆肠内引流术后逆行感染及介入治疗损伤有关, 过量饮用蝮蛇毒蝎酒、对磺胺药过敏反应等亦可能为其主要诱发因素[5]. 故行胰腺手术后, 应监测相关酶类指标, 并予以抑制胰腺分泌的相关药物治疗, 预防胰腺性脂膜炎的发生.
总之, 本病例首先出现胰腺病变, 然后表现为双下肢散在脂膜炎, 胰腺病变出现脂膜炎已是少见, 成功行胰腺癌手术后患者恢复良好, 脂膜炎迅速消退更是临床罕见.
胰腺腺泡细胞癌是一种罕见的胰腺肿瘤, 肉眼及影像学检查难与胰腺其他类型的恶性肿瘤鉴别, 需病理检查确诊, 手术是其主要治疗方式, 而因胰腺腺泡细胞癌伴发脂膜炎的情况实属罕见.
国内刁同进报道1例胰腺癌术后急性重症胰腺炎伴发胰腺性脂膜炎个案. 他认为本病不是一种独立性疾病, 而是由多种原因引起的综合征. 其原因可能与胰腺癌、胰腺炎有关的脂肪代谢障碍、免疫功能障碍有密切关系, 同时还可能与胰腺癌手术创伤、手术方式、胆肠内引流术后逆行感染及介入治疗损伤有关, 过量饮用蝮蛇毒蝎酒、对磺胺药过敏反应等亦可能为其主要诱发因素.
本病例首先出现胰腺病变, 继而表现为双下肢散在脂膜炎, 胰腺病变出现脂膜炎已是少见, 成功行胰腺癌手术后患者恢复良好, 脂膜炎迅速消退更是临床罕见.
对于老年人, 出现脂膜炎这类皮肤疾病, 必要时应检测相关实验室指标; 若有条件的可行影响学检查等, 排除胰腺病变; 同时行胰腺手术后, 应监测相关酶类指标, 并予以抑制胰腺分泌的相关药物治疗, 预防胰腺性脂膜炎的发生.
胰腺性脂膜炎: 一种罕见的合并胰腺疾病的皮下组织脂肪坏死性疾病.
倪俊, 副主任医师, 浙江省湖州市中心医院普通外科; 唐哲, 教授, 主任医师, 郑州大学第一附属医院普外科
本文报道了手术治疗胰腺腺泡细胞癌伴发脂膜炎1例, 有一定的临床意义.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 天津市
同行评议报告分类
A级 (优秀): 0
B级 (非常好): 0
C级 (良好): C
D级 (一般): D
E级 (差): 0
编辑: 马亚娟 电编:李瑞芳