修回日期: 2016-06-20
接受日期: 2016-06-27
在线出版日期: 2016-07-28
目的: 探讨血清血浆降钙素原(plasma calcitonin, PCT)及C反应蛋白(C-reactive protein, CRP)对肝硬化腹水自发性细菌性腹膜炎(spontaneous bacterial peritonitis, SBP)的预判价值.
方法: 回顾性分析永康市第一人民医院2011-01/2016-01收治的168例肝硬化患者的临床资料. 根据是否出现SBP, 分为SBP组和非SBP组, 比较两组患者的临床资料, 评估其发生SBP的预测因子, 选取有统计学意义的指标构建受试者工作特征(receiver operating characteristic, ROC)曲线, 评价其敏感度和特异性.
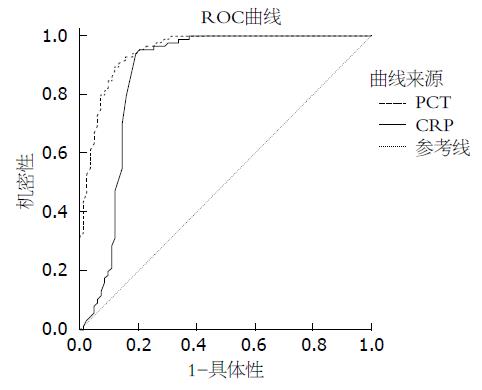
结果: SBP组与非SBP组血清ALT、AST、白细胞计数及中性粒细胞比率的比较, 差异无统计学意义(P>0.05); SBP组PCT、CRP明显高于非SBP组, 差异有统计学意义(P<0.05). ROC曲线分析PCT、CRP对应曲线下面积分别为0.951、0.868, 计算所对应诊断准确度最高的临界值分别为1.9 ng/mL、22.6 mg/L, 敏感度分别为89.1%、86.3%, 特异度分别为81.7%、80.6%.
结论: PCT及CRP的升高对肝硬化腹水SBP有较大的早期预判价值.
核心提示: 肝硬化腹水患者血清血浆降钙素原及C反应蛋白异常升高对继发肝硬化腹水自发性细菌性腹膜炎有较大的早期预判价值, 且操作方便、快速, 值得临床应用及推广.
引文著录: 李月翠, 胡伟跃, 李进, 骆红霞, 周晶, 陈春娇. 血清PCT、CRP检测在肝硬化自发性细菌性腹膜炎诊断中的意义. 世界华人消化杂志 2016; 24(21): 3299-3303
Revised: June 20, 2016
Accepted: June 27, 2016
Published online: July 28, 2016
AIM: To assess the value of serum procalcitonin (PCT) and C-reactive protein (CRP) for ascites spontaneous bacterial peritonitis (SBP) in patients with liver cirrhosis and ascites.
METHODS: The clinical data for 168 patients with liver cirrhosis and ascites treated at our hospital from January 2011 to January 2016 were retrospectively analyzed. According to the presence of SBP or not, the patients were divided into two groups: SBP group and non-SBP group. Factors that can predict the development of SBP were evaluated. The receiver operating characteristic (ROC) curves for significant parameters were generated to assess their sensitivities and specificities for diagnosis of SBP.
RESULTS: Serum ALT, AST and white cell count did not differ significantly between the SBP group and non-SBP group (P > 0.05). Serum PCT and CRP in the SBP group were significantly higher than those in the non-SBP group (P < 0.05). The ROC curve analysis showed that the areas under the ROC curves of PCT and CRP were 0.951 and 0.868, respectively. Using the cut-off values of 1.9 ng/mL and 22.6 mg/L, the sensitivities were 89.1% and 86.3%, and specificities were 81.7% and 80.6%, respectively.
CONCLUSION: Abnormally elevated serum PCT and CRP are of significant value for predicting SBP in patients with liver cirrhosis and ascites.
- Citation: Li YC, Hu WY, Li J, Luo HX, Zhou J, Chen CJ. Diagnostic value of serum PCT and CRP for spontaneous bacterial peritonitis in patients with liver cirrhosis. Shijie Huaren Xiaohua Zazhi 2016; 24(21): 3299-3303
- URL: https://www.wjgnet.com/1009-3079/full/v24/i21/3299.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i21.3299
自发性细菌性腹膜炎(spontaneous bacterial peritonitis, SBP)是指无腹腔内脏器细菌感染情况下发生的腹膜炎, 又称原发性腹膜炎, 是失代偿期肝硬化腹水患者最主要的并发症之一. 细菌感染在肝硬化住院患者发生率高达83.9%, 且极易诱发全身炎症及多器官功能衰竭, 致使肝硬化患者的死亡率超过70%[1]. 肝硬化腹水SBP的临床处理难点是感染的早期诊断, 尽管患者腹水培养阳性率较高, 但是培养时间太长, 且肝硬化失代偿期许多常规的临床参数不能对感染源作出有效的鉴别诊断, 故SBP的诊断和治疗常常被延误[2,3]. 此外, 临床针对可疑感染的患者常常在未取得客观证据前经验性使用抗生素或使用广谱抗生素治疗, 加重了细菌对抗生素的耐药, 大大降低抗感染效果. 因此, 进一步寻找能早期快速辅助诊断肝硬化腹水SBP的可靠方法尤为重要. 我们在临床工作中发现, 肝硬化腹水SBP患者常常合并许多炎性指标的异常, 但其临床指导价值到底有多大, 目前系统的研究相对较少. 因此, 本研究回顾性分析永康市第一人民医院收治的肝硬化患者的实验室检查资料, 进一步探讨其临床价值.
选取2011-01/2016-01永康市第一人民医院收治的168例肝硬化患者的临床资料. 根据是否出现SBP, 分为肝硬化腹水SBP组(简称SBP组)和单纯肝硬化腹水组(简称非SBP组). SBP组86例, 其中男52例, 女34例, 年龄55.65岁±8.76岁; 非SBP组82例, 其中男53例, 女29例, 年龄53.39岁±7.96岁. 两组患者一般临床资料(如性别、年龄、病因、肝功能Child-Pugh分级等)比较无统计学差异(P>0.05), 资料具有可比性(表1). SBP组腹水细菌培养结果: 大肠埃希菌56例; 克雷伯菌8例; 表皮葡萄球菌16例; 粪肠球菌6例.
| 临床资料 | SBP(n = 86) | 非SBP组(n = 82) | χ2/t值 | P值 |
| 年龄(岁) | 55.65±8.76 | 53.39±7.96 | 1.712 | 0.196 |
| 性别 | 0.311 | 0.577 | ||
| 男 | 52 | 53 | ||
| 女 | 34 | 29 | ||
| 病因 | ||||
| 乙型肝炎 | 46 | 49 | 0.671 | 0.413 |
| 丙型肝炎 | 9 | 7 | 0.181 | 0.670 |
| 酒精性 | 17 | 11 | 1.220 | 0.269 |
| 其他 | 14 | 15 | 0.119 | 0.730 |
| 肝功能Child-Pugh分级 | 3.532 | 0.060 | ||
| A | 0 | 0 | ||
| B | 8 | 2 | ||
| C | 78 | 80 |
1.2.1 诊断标准: 肝硬化腹水的诊断: 依靠病史、肝功能测量、B超或CT检查明确诊断; 肝硬化腹水SBP的诊断[4,5]: (1)除外继发性腹膜炎的腹痛和/或发热(T>37.5 ℃), 和/或腹膜炎体征(腹部压痛、反跳痛及肌紧张); (2)腹水白细胞计数≥250 mm3和/或细菌培养阳性.
1.2.2 纳入与排除标准: 纳入标准: (1)明确诊断肝硬化腹水, 伴或不伴SBP; (2)所有腹水及血液测试指标均于入院后予抗生素抗感染治疗前完善. 排除标准: (1)合并肝癌、肝功能衰竭患者; (2)合并严重的心、肺功能疾病、真菌感染等患者.
1.2.3 评价指标: 收集患者血清谷丙转氨酶(alanine transaminase, ALT)、谷草转氨酶(aspartate transaminase, AST)、白细胞计数、中性粒细胞比率、C反应蛋白(C-reactive protein, CRP)、降钙素原(procalcitonin, PCT), 选取有统计学意义的指标构建受试者工作特征(receiver operating characteristic, ROC)曲线(越靠近左上角, 实验的准确性越高. ROC曲线下面积>0.7是较高的诊断指标, 面积越大准确性越高[6]). 根据ROC曲线计算出诊断准确度最高的临界值及所对应的灵敏度和特异度, 评价各指标对肝硬化腹水SBP的预判价值.
统计学处理 应用SPSS22.0统计软件包进行数据分析. 计量资料用mean±SD表示, 组间两两比较采用t检验. 计数资料组间两两比较采用χ2检验. P<0.05表示差异具有统计学意义. 对有统计学意义的指标构建ROC曲线, 计算ROC曲线下面积和诊断准确度最高的临界值及其对应的灵敏度和特异度.
SBP组与非SBP组血清ALT、AST、白细胞计数及中性粒细胞比率的比较, 差异无统计学意义(P>0.05); SBP组PCT、CRP明显高于非SBP组, 差异有统计学意义(P<0.05)(表2).
| 血液检测指标 | SBP(n = 86) | 非SBP组(n = 82) | χ2/t值 | P值 |
| ALT | 272.45±60.60 | 251.06±55.01 | 0.261 | 0.679 |
| AST | 293.31±78.32 | 275.96±81.25 | 0.413 | 0.575 |
| 白细胞计数(×109/L) | 5.66±1.76 | 4.16±1.32 | 1.348 | 0.246 |
| 中性粒细胞比率(%) | 67.23±11.51 | 65.91±11.07 | 0.289 | 0.646 |
| PCT(ng/mL) | 7.92±2.31 | 0.81±0.19 | 26.941 | 0.000 |
| CRP(mg/L) | 60.91±17.49 | 5.32±1.21 | 31.180 | 0.000 |
由于体液、细胞免疫的缺陷及细菌移位, 导致肝硬化患者极易发生细菌感染[7]. 若细菌感染不能早期诊断并及时治疗, 极易继发耐药性感染, 严重影响疗效及增加患者死亡的风险. 感染过程中伴随大量的炎症介质释放, 易继发全身多器官功能损害, 出现肾和肝等重要脏器血流动力学障碍, 严重影响患者预后[8]. 迄今为止, 肝硬化腹水SBP的早期诊断仍然十分困难, 一方面是因为该病的早期无明显的临床症状及体征; 另一方面是目前尚缺乏特异性及敏感度高的诊断方法, 传统病原体检测技术阳性率低且费时, 不能及时指导临床抗菌药物的使用[9]. 因此, 进一步探讨简单、快速及可靠的SBP预测指标具有十分重要的医学和社会价值.
PCT是由甲状旁腺C细胞分泌的一种降钙素原, 在机体组织器官感染期间其表达量明显上调, 已成为细菌感染的一种现代炎性标志物[10-13]. PCT在多种重症感染患者血清含量均会明显升高, 尤其是对脓毒血症及脓毒性休克患者可达100%血清异常表达, 且对多器官功能障碍综合征也具有一定的预测作用[14]. 此外, PCT的检测方法简单、快速, 易为临床医生所有. CRP是另一种比较常用的急性炎症反应蛋白质, 还可起到部分抗体之作用, 主要由感染患者肝细胞释放入血. 在正常情况下CRP表达水平很低, 当机体发生感染时, 血清CRP可迅速升高, 故而常常作为机体炎症性疾病预测及跟踪的化验指标, 目前在重症急性胰腺炎病情评估中的应用较多[15].
本研究结果显示, SBP组患者血清ALT、AST、血白细胞计数及中性粒细胞比率与非SBP组相比较, 差异无统计学意义(P>0.05), 提示上述指标不能有效的预测肝硬化腹水SBP的发生. SBP组血清PCT及CRP水平明显高于非SBP组, 差异有统计学意义(P<0.05), 说明血清PCT及CRP的异常升高可能是肝硬化腹水SBP发生的特异性表现. 通过构建ROC曲线图发现, 血清PCT及CRP对应曲线下面积分别为0.951和0.868, 所对应诊断准确度最高的临界值为1.9 ng/mL、22.6 mg/L, 且敏感度(分别为: 89.1%、86.3%)和特异度(分别为: 81.7%、80.6%)均较高. 提示血清PCT及CRP的异常升高与肝硬化腹水SBP密切相关, 可能是早期预测SBP发生的有效指标. 因此, 肝硬化住院患者应常规动态检测血清PCT及CRP, 若其水平异常升高达上述临界值以上, 且除外其他原发性感染病灶, 需高度警惕继发SBP的可能性, 应当早期干预性治疗, 避免严重感染发生, 降低患者死亡率.
总之, 肝硬化腹水患者血清PCT及CRP异常升高对继发SBP有较大的早期预判价值, 且操作方便、快速, 值得临床应用及推广.
细菌感染在肝硬化住院患者发生率高达83.9%, 且极易诱发全身炎症及多器官功能衰竭, 致使肝硬化患者的死亡率超过70%.
朱世凯, 副主任医师, 电子科技大学附属医院•四川省人民医院器官移植中心
肝硬化腹水自发性细菌性腹膜炎(spontaneous bacterial peritonitis, SBP)的临床处理难点是感染的早期诊断, 尽管患者腹水培养阳性率较高, 但是培养时间太长, 不能及时诊断.
血浆降钙素原(plasma calcitonin, PCT)在重症感染者血清含量明显升高, 尤其是对脓毒血症者可达100%血清异常表达, 对多器官功能障碍综合征也具有预测作用. C反应蛋白(C-reactive protein, CRP)是另一种比较常用的急性炎症反应蛋白质, 常常作为机体炎症性疾病预测及跟踪的化验指标.
我们在临床工作中发现, 肝硬化腹水SBP患者常常合并许多炎性指标的异常, 但其临床指导价值到底有多大, 目前系统的研究相对较少.
肝硬化腹水SBP的早期诊断十分困难, 传统病原体检测技术阳性率低且费时, 目前尚缺乏特异性及敏感度高的诊断方法, 进一步探讨简单、快速的SBP预测指标十分重要. PCT及CRP的检测方法简单、快速, 易为临床医生所有.
SBP: 是指无腹腔内脏器细菌感染情况下发生的腹膜炎, 又称原发性腹膜炎, 是失代偿期肝硬化腹水患者最主要的并发症之一.
SBP是一种肝硬化腹水患者常见的并发症, 早期快速的诊断不易. 本研究通过回顾性分析168例肝硬化患者的临床资料, 探讨血清PCT及CRP对肝硬化腹水自发性细菌性腹膜炎的临床诊断价值, 具有一定的临床指导意义, 并且具有一定的创新性.
手稿来源: 自由投稿
学科分类: 胃肠病学和肝病学
手稿来源地: 浙江省
同行评议报告分类
A级 (优秀): 0
B级 (非常好): 0
C级 (良好): 0
D级 (一般): 0
E级 (差): 0
编辑: 于明茜 电编:都珍珍
| 1. | Cai ZH, Fan CL, Zheng JF, Zhang X, Zhao WM, Li B, Li L, Dong PL, Ding HG. Measurement of serum procalcitonin levels for the early diagnosis of spontaneous bacterial peritonitis in patients with decompensated liver cirrhosis. BMC Infect Dis. 2015;15:55. [PubMed] [DOI] |
| 2. | Moreau R, Jalan R, Gines P, Pavesi M, Angeli P, Cordoba J, Durand F, Gustot T, Saliba F, Domenicali M. Acute-on-chronic liver failure is a distinct syndrome that develops in patients with acute decompensation of cirrhosis. Gastroenterology. 2013;144:1426-1437, 1426-1437. [PubMed] [DOI] |
| 3. | Arabi YM, Dara SI, Memish Z, Al Abdulkareem A, Tamim HM, Al-Shirawi N, Parrillo JE, Dodek P, Lapinsky S, Feinstein D. Antimicrobial therapeutic determinants of outcomes from septic shock among patients with cirrhosis. Hepatology. 2012;56:2305-2315. [PubMed] [DOI] |
| 4. | Runyon BA. Introduction to the revised American Association for the Study of Liver Diseases Practice Guideline management of adult patients with ascites due to cirrhosis 2012. Hepatology. 2013;57:1651-1653. [PubMed] [DOI] |
| 5. | Ginès P, Angeli P, Lenz K, Møller S, Moore K, Moreau R, Merkel C, Ring-Larsen H, Bernardi M. EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. J Hepatol. 2010;53:397-417. [PubMed] [DOI] |
| 6. | 梅 永, 彭 慈军, 陈 丽, 李 伟男, 李 雄雄, 朱 洪江, 舒 德军, 谢 万桃. 血清CA199早期预判梗阻性黄疸发生急性胆管炎临床价值研究. 中国实用外科杂志. 2015;35:445-447. |
| 7. | Pleguezuelo M, Benitez JM, Jurado J, Montero JL, De la Mata M. Diagnosis and management of bacterial infections in decompensated cirrhosis. World J Hepatol. 2013;5:16-25. [PubMed] [DOI] |
| 8. | Jalan R, Fernandez J, Wiest R, Schnabl B, Moreau R, Angeli P, Stadlbauer V, Gustot T, Bernardi M, Canton R. Bacterial infections in cirrhosis: a position statement based on the EASL Special Conference 2013. J Hepatol. 2014;60:1310-1324. [PubMed] [DOI] |
| 11. | Mehanic S, Baljic R. The importance of serum procalcitonin in diagnosis and treatment of serious bacterial infections and sepsis. Mater Sociomed. 2013;25:277-281. [PubMed] [DOI] |
| 12. | Yuan LY, Ke ZQ, Wang M, Li Y. Procalcitonin and C-reactive protein in the diagnosis and prediction of spontaneous bacterial peritonitis associated with chronic severe hepatitis B. Ann Lab Med. 2013;33:449-454. [PubMed] [DOI] |
| 13. | Cekin Y, Cekin AH, Duman A, Yilmaz U, Yesil B, Yolcular BO. The role of serum procalcitonin levels in predicting ascitic fluid infection in hospitalized cirrhotic and non-cirrhotic patients. Int J Med Sci. 2013;10:1367-1374. [PubMed] [DOI] |
| 14. | Henriquez-Camacho C, Losa J. Biomarkers for sepsis. Biomed Res Int. 2014;2014:547818. [PubMed] [DOI] |
| 15. | Cardoso FS, Ricardo LB, Oliveira AM, Canena JM, Horta DV, Papoila AL, Deus JR. C-reactive protein prognostic accuracy in acute pancreatitis: timing of measurement and cutoff points. Eur J Gastroenterol Hepatol. 2013;25:784-789. [PubMed] [DOI] |