修回日期: 2015-12-07
接受日期: 2015-12-15
在线出版日期: 2016-01-18
目的: 探讨经直肠腔内超声(transrectal ultrasound, TRUS)检测直肠癌内部动脉血流动力学变化情况与直肠癌病理分期的关系.
方法: 对240例经病理活检证实为直肠癌患者术前行TRUS检查, 常规检测肿瘤内部动脉血流动力学参数值[阻力指数(resistance index, RI)、搏动指数(pulsatility index, PI)、峰值流速(peak flow velocity, PSV)、舒张末期容积(end-diastolic volume, EDV)], 术后根据病理分期对参数值分组并进行回顾性分析, 比较分析各组间的参数.
结果: 血流动力学参数中, RI、PI随着病理分期的升高而降低, PSV、EDV则随着病理分期的升高而升高; PI、RI与病理分期均呈负相关(r = -0.680, r = -0.470, P = 0.000), PSV、EDV与病理分期均呈正相关(r = 0.200, r = 0.289, P = 0.000).
结论: 常规检测直肠癌内部动脉血流动力学参数RI、PI、PSV、EDV, 可为评估直肠癌临床分期提供重要的参考价值.
核心提示: 直肠癌内部血流动力学的改变与其病理分期有一定的相关性, 常规检测其动脉血流动力学参数值, 可为评估直肠癌临床分期提供重要的参考价值.
引文著录: 利锡贵, 黄炫彰, 莫丽, 刘华辉, 黄健源. 经直肠腔内超声血流动力学检测对评估直肠癌术前分期的价值. 世界华人消化杂志 2016; 24(2): 311-315
Revised: December 7, 2015
Accepted: December 15, 2015
Published online: January 18, 2016
AIM: To investigate the relationship between the blood flow dynamics detected by transrectal ultrasound (TRUS) and the pathological stage of rectal cancer.
METHODS: A total of 240 patients with pathologically confirmed rectal cancer who underwent TRUS before operation were included. The hemodynamic parameters (PI, PSV, RI, and EDV) of the tumor were routinely detected. According to the pathological stage, the parameters were analyzed retrospectively and compared.
RESULTS: PI and RI decreased with the increase of the pathological stage, and EDV and PSV increased with the increase of the pathological stage. PI and RI were negatively correlated with pathology (r = -0.680, -0.470; P = 0.000, 0.000). PSV and EDV were positively correlated with pathology (r = 0.200, 0.289; P = 0.000, 0.000).
CONCLUSION: Detection of conventional arterial hemodynamic parameters (PI, PSV, RI, and EDV) can provide important and valuable information for clinical staging of rectal cancer.
- Citation: Li XG, Huang XZ, Mo L, Liu HH, Huang JY. Hemodynamic detection by transrectal ultrasound for evaluation of preoperative stage of rectal carcinoma. Shijie Huaren Xiaohua Zazhi 2016; 24(2): 311-315
- URL: https://www.wjgnet.com/1009-3079/full/v24/i2/311.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v24.i2.311
众所周知, 经直肠腔内超声(transrectal ultrasound, TRUS)已成为临床评估直肠癌术前分期首选检查方法, 但其分期的准确性仍有不足[1], 其总准确性约65%-91%[2], 为进一步提高对直肠癌术前分期的准确性, 最近有许多针对这一方向的研究[3-5], 有研究[6]表明直肠癌的生长与其新生血管的密度有相关性. 彩色多普勒超声成像技术(color doplor flow image, CDFI)可以显示肿瘤内部的血管分布情况, 本研究通过运用CDFI技术, 了解肿瘤内部的血流状况, 并检测血流动力学参数值, 探讨其与直肠癌病理分期的关系.
选取2013-6/2014-12在广西医科大学第一附属医院收治的直肠癌患者240例, 其中男性155例, 女性85例, 年龄21-84岁(平均57.33岁±12.01岁), 另选取25例健康成年人作为对照组, 其中男性15例, 女性10例, 年龄21-77岁(平均36.72岁±15.16岁), 仪器采用GE LOGIQ E9超声诊断仪, 选择端扫式直肠腔内探头, 频率为5-10 MHz.
所有检测对象均于检查前12 h灌肠, 检查时取左侧卧位, 屈膝, 暴露肛门, 先行肛门指检, 探头涂抹适量耦合剂, 然后套上两层橡胶套, 嘱患者深吸气, 探头缓慢推进直肠, 全方位扫查直肠, 并观察肿块的部位、境界、形态、内部回声特征, 与周边组织、器官的关系, 进行超声分期; 选取动脉搏动最明显处测量其血流动力学参数变化情况[包括阻力指数(resistance index, RI)、搏动指数(pulsatility index, PI)、峰值流速(peak flow velocity, PSV)、舒张末期容积(end-diastolic volume, EDV)等], 同一测量点重复测量3次, 计算平均值.
直肠癌的TNM分期标准采用Beynon等[7]提出的超声分期标准: 即uT1为肿瘤仅侵犯黏膜层或黏膜下层, uT2为肿瘤仅浸润至直肠肌层, uT3为肿瘤仅侵犯至浆膜层或深入肠壁外膜(直肠下段)到达周围脂肪组织, uT4肿瘤侵犯直肠邻近脏器. N0无淋巴结转移, N1有淋巴结转移.
统计学处理 用SPSS19.0统计软件进行统计分析, 计量资料用mean±SD表示, 各组间的比较采用方差分析, 并应用Spearman等级相关, 分析各分期间的相关性, 以P<0.05为差异有统计学意义.
25例健康成人直肠壁动脉血流动力学参数均值为: PI值为2.39±0.64, RI值为0.82±0.08, PSV值为18.83 cm/s±8.68 cm/s, EDV值为2.12 cm/s±0.44 cm/s.
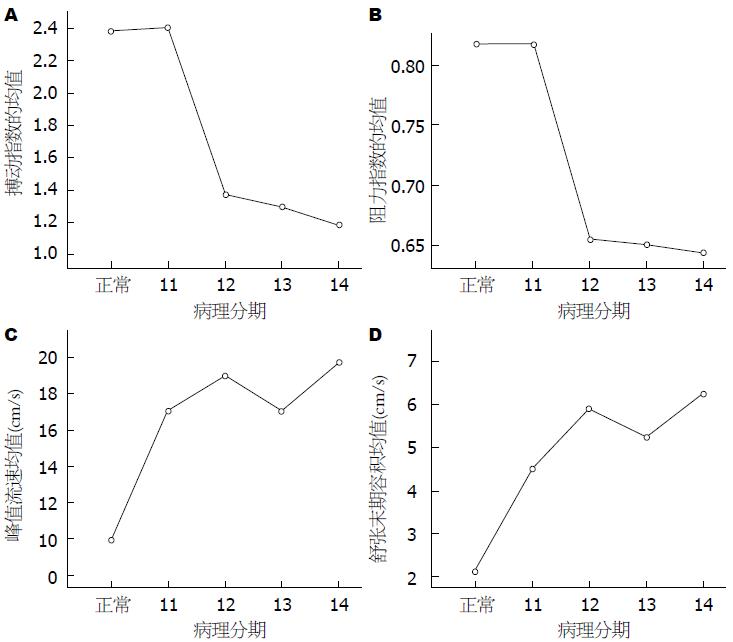
RI、PI随着病理分期的升高而降低(图1A, B), PSV、EDV则随着病理分期的升高而升高(图1C, D). 血流动力学参数RI、PI、PSV、EDV均值与对照组均值相比总体表现为低PI、低RI、低PSV和低EDV(表1, 图2). 不同病理分期中的RI、PI与对照组比较: 对照组与pT1组差异无统计学意义(P>0.05), 对照组与pT2、pT3、pT4差异有统计学意义(P<0.05), pT1、pT2、pT3、pT4组之间差异均有统计学意义(P<0.05); 不同病理分期中的PSV、EDV与对照组比较: 对照组与pT1、pT2、pT3、pT4组差异有统计学意义(P<0.05), pT1和pT2、pT3和pT4组之间差异无统计学意义(P<0.05), pT1、pT2分别与pT3、pT4组之间差异有统计学意义(P<0.05).
| 病理分期 | 血流动力学参数 | ||||
| n | PI | RI | PSV(cm/s) | EDV(cm/s) | |
| 正常组 | 25 | 2.39±0.64 | 0.82±0.08 | 18.83±8.68 | 2.12±0.44 |
| pT1 | 4 | 2.41±0.14 | 0.72±0.08 | 17.00±7.35 | 4.50±2.38 |
| pT2 | 69 | 1.37±0.24 | 0.65±0.06 | 18.94±8.79 | 5.91±3.59 |
| pT3 | 114 | 1.29±0.21 | 0.65±0.07 | 16.99±9.38 | 5.24±2.50 |
| pT4 | 53 | 1.18±0.23 | 0.64±0.08 | 19.68±8.89 | 6.25±2.94 |
对照组直肠壁动脉的RI、PI值均较高; 而直肠癌内部动脉RI、PI值均较低, 并且随着病理分期升高, PI、RI逐渐降低, 而PSV和EDV则逐渐升高, 即搏动指数PI和病理分期呈负相关(r = -0.680, P = 0.000), 阻力指数RI与病理分期呈负相关(r = -0.470, P = 0.000), 收缩期峰值流速和病理分期呈弱正相关(r = 0.200, P = 0.000), 舒张末期流速与病理分期呈弱正相关(r = 0.289, P = 0.000)(表2).
| 病理分期 | 血流动力学参数 | |||
| PI | RI | PSV | EDV | |
| pT1 | - | - | + | + |
| pT2 | - | - | + | + |
| pT3 | - | - | + | + |
| pT4 | - | - | + | + |
直肠癌约占大肠癌的60%-75%, 是常见的消化系恶性肿瘤, 并有逐年上升趋势. 而影响大肠癌患者预后的最要、可靠的因素是Dukes分期[8], Dukes分期越高, 大肠癌患者的生存时间越短, Dukes分期每增加一级, 其死亡的相对风险就增加2.68倍[9], 临床上Dukes分期作为影响大肠癌患者的预后因素已经基本成定论, 故对大肠癌患者进行术前分期至关重要; 对于T1期和部分T2期直肠癌可行局部切除, 而T3、T4期可考虑术前放化疗加手术等[10], 对直肠癌进行术前评估分期的影像学检查手段有TRUS、高分辨率CT、MRI和PET-CT等, 这些检查方法均各有优劣, 其中评估方法较好的是MRI和TRUS两种; TRUS对直肠癌局部浸润深度、肠周淋巴结转移等评估有较高的准确性, 有研究者研究[11]表明TRUS是直肠癌术前分期的首选方法, 其准确率在67%-93%. 同时TRUS检查对于直肠癌术前分期有较高的诊断准确性, 有助于制定合理的治疗方案, 结合直肠癌组织浸润周径可提高术前分期诊断准确性[12].
对于肿瘤而言, 其生长具有血管依赖性, 肿瘤通过新生血管从宿主获取营养, 又通过血管向宿主输送肿瘤细胞, 进而增强病灶的远处转移能力[13], 最近也有许多关于促进肿瘤新生血管生成因子的研究, 其中人表皮生长因子(vessel endothelium growth factor, VEGF)是肿瘤血管生成的重要促进因子, VEGF与肿瘤血管的生成密切相关, 并且VEGF与肿瘤的TNM分期和分级有关[14], 本研究主要通过检测肿瘤内部动脉血流动力学的变化情况, 进而分析其与病理分期的关系.
在血流动力学参数值中, RI是较为重要的参数指标, 他能辨别肿瘤良恶性, 然而RI在对恶性肿瘤病理分期方面的研究不多, 而且存在一定的争议. 学者于英蛟等[15]的研究结果表明RI与直肠癌TNM分期之间存在无明显相关性, 也有些研究者[16]研究认为直肠癌分期的增加, 其内部动脉RI值会逐渐下降, 这反应直肠癌新生血管生成比较活跃. PSV也是评价血流动力学特征重要参数, 对肿块良恶性辨别也有作用. 于英蛟等[15]研究的结论是PSV在肿瘤病理分期之间差异无明显著性. 郭丽魁等[17]在关于卵巢恶性肿瘤的彩色多普勒超声的研究结果表明, RI值随临床分期的升高而降低, 不同临床分期之间的差异有显著性. 在本研究中, 正常组直肠壁动脉的血流动力学参数中, PI、RI均较高; 而直肠癌内部动脉血流动力学参数值总体表现为: 低PI、低RI、低PSV、低EDV, "四低"现象; 然而直肠癌随着病理分期升高; PI、RI值却随着分期的升高呈降低趋势, 即PI、RI与病理分期呈负相关, 结果与郭丽魁等[17]的研究结果有相似性, 而PSV和EDV值则呈逐渐升高趋势, 即PSV、EDV与病理分期呈正相关, 但均为弱相关; 本研究与于英蛟等[15]研究的结果大致相同, 即其未发现这两项参数与直肠癌TNM分期之间存在明显相关性. 本研究的结果未能根据其数值对直肠癌进行精确分期评估, 可能对术前评价肿瘤新生血管有作用, 但可以提示病程的进展程度. 分析以上参数值呈现"四低"可能有以下几点原因: (1)Folkman等[18]曾提出"肿瘤血管形成"的假说: 即肿瘤新生血管的形成先于肿瘤细胞群的增生[19]. 肿瘤新生血管由肿瘤周边发出, 在肿瘤内相互吻合成网状或呈树枝状分布, 另外由于大量新生肿瘤血走行迂曲不规则, 另外新生血管缺乏正常血管结构[16], 其管壁缺乏平滑肌, 使流速中的收缩及舒张能力变异变小, 血流阻力随之减小; (2)随着癌肿的生长, 肿瘤细胞的恶性增殖, 需要大量的血液供应, 新生血管的数目自然也增多, 动脉和静脉走行不规则, 相互交叉吻合, 形成动-静脉瘘, 并且血管数目增多其动-静脉瘘的形成也随之增多, 引起更多的动静脉交通, 血流速相应降低, 血流阻力减小; (3)肿瘤进展期组织代谢旺盛, 其酸性代谢产物引起血管扩张, 使血管横截面积增加, 当总血流量不变时, 其流速会降低, 阻力也会相应降低; (4)在直肠癌早期, 这些参数较高, 这反映肿瘤还处于较缓慢的生长阶段, 血供较少; 而随之肿瘤的不断生长变大等原因, 肿瘤血供越来越丰富, 这些参数则逐渐降低, 这样会有利于血流对肿瘤组织的灌注及生长、转移的需要; (5)直肠的血供主要来自直肠上动脉及直肠下动脉, 其血液供应血管来源丰富. 以上因素或许可解析这些血流动力学参数变化随肿瘤分期变化的关系[20]. 此外, 肿瘤内的新生血管在肿瘤的生长和扩散(侵袭和转移)中起重要作用. 肿瘤早期, 癌体较小, 癌体内并无血管生成, 缺乏血液滋养, 增殖速度缓慢; 随着肿瘤细胞分泌的肿瘤血管生长因子, 诱导内皮细胞增殖并形成肿瘤的自身的细小血管, 此时肿瘤组织不断产生新生微血管, 并随着肿瘤的生长, 血管数量不断增多[21], 其血流动力学会随之发生变化.
总之, 直肠癌内部血流动力学的改变与其病理分期有一定的相关性, 常规检测其动脉血流动力学参数值(RI、PI、PSV、EDV), 可为评估直肠癌临床分期提供重要的参考价值.
经直肠腔内超声(transrectal ultrasound, TRUS)已成为临床评估直肠癌术前分期首选检查方法, 但其分期准确性仍有不足, 其总准确性约65%-91%, 为进一步提高对直肠癌术前分期的准确性, 最近有许多针对这一方向的研究, 有研究表明直肠癌的生长与其新生血管的密度有相关性, 检测直肠癌内部动脉血流动力学变化情况, 对评估直肠癌术前分期有重要意义.
许洪卫, 主任医师, 大连大学附属新华医院胃肠微创外科中心, 大连大学消化病研究所; 李正荣, 副教授, 副主任医师, 南昌大学附属第一医院胃肠外科(普六病区)
重点为直肠癌内部动脉血流动力学变化情况与直肠癌的病理分期的关系, 为进一步提高直肠癌术前分期的准确性提供依据; 亟待解决的问题: 各个分期的参数范围未能得出, 或许需进一步增大样本含量.
焦荣红等的研究结论认为血流动力学参数测定可为术前诊断提高可靠依据. 于英蛟等的研究结果表明RI与直肠癌TNM分期之间无明显相关性.
直肠癌内部血流动力学的改变与其病理分期有一定的相关性, 分析肿瘤内部血流情况常规检测直肠癌动脉血流动力学参数, 可为直肠癌术前分期提供参考价值.
血流动力学: 指血液在心血管系统中流动的力学主要研究血流量、血流阻力、血压以及他们之间的相互关系.
本文对于超声下血流动力学变化在评估直肠癌病理分期方面有一定帮助, 对于提高超声评估肿瘤分期的准确性提供帮助.
编辑: 于明茜 电编:闫晋利
| 1. | Marusch F, Koch A, Schmidt U, Zippel R, Kuhn R, Wolff S, Pross M, Wierth A, Gastinger I, Lippert H. Routine use of transrectal ultrasound in rectal carcinoma: results of a prospective multicenter study. Endoscopy. 2002;34:385-390. [PubMed] [DOI] |
| 2. | Marusch F, Ptok H, Sahm M, Schmidt U, Ridwelski K, Gastinger I, Lippert H. Endorectal ultrasound in rectal carcinoma--do the literature results really correspond to the realities of routine clinical care? Endoscopy. 2011;43:425-431. [PubMed] [DOI] |
| 3. | 刘 长珠, 王 会敏, 曹 务腾, 练 延帮, 袁 芬, 朱 攀, 周 智洋. 经直肠双平面超声联合经直肠三维超声在直肠癌术前分期中的应用. 影像诊断与介入放射学. 2014;23:143-146. |
| 7. | Beynon J, Foy DM, Roe AM, Temple LN, Mortensen NJ. Endoluminal ultrasound in the assessment of local invasion in rectal cancer. Br J Surg. 1986;73:474-477. [PubMed] [DOI] |
| 10. | Kim HJ, Wong WD. Role of endorectal ultrasound in the conservative management of rectal cancers. Semin Surg Oncol. 2000;19:358-366. [PubMed] [DOI] |
| 11. | Siddiqui AA, Fayiga Y, Huerta S. The role of endoscopic ultrasound in the evaluation of rectal cancer. Int Semin Surg Oncol. 2006;3:36. [PubMed] [DOI] |
| 18. | Folkman J. Tumor angiogenesis: therapeutic implications. N Engl J Med. 1971;285:1182-1186. [PubMed] [DOI] |