修回日期: 2015-08-10
接受日期: 2015-08-21
在线出版日期: 2015-09-18
本文根据患者既往史、症状、体征及相关辅助检查, 确诊为青少年垂体功能减退并发隐源性肝硬化. 该病的发病机制可能为生长激素缺乏从而能影响肝脏信号转导通路, 使肝脏物质代谢紊乱导致非酒精性脂肪性肝病. 因已发展至肝硬化失代偿期, 患者未再行生长激素替代治疗. 本文通过对该病机制及诊治过程的分析, 旨在提高临床医师对该病的认识, 及时做出诊断及治疗.
核心提示: 该患者为青年男性, 结合病史、查体及辅助检查隐源性肝硬化诊断明确. 因有垂体生殖细胞瘤、多次垂体放疗及未规律行激素替代治疗等既往史, 垂体各项激素水平均明显减低, 患者垂体功能减退诊断明确, 综合考虑为青少年垂体功能减退并发隐源性肝硬化. 给予小剂量糖皮质激素、甲状腺素及去氨加压素替代治疗.
引文著录: 何杨梅, 刘岩, 刘揆亮, 吴静, 王沧海, 林香春. 青少年垂体功能减退并发成年后隐源性肝硬化1例. 世界华人消化杂志 2015; 23(26): 4293-4296
Revised: August 10, 2015
Accepted: August 21, 2015
Published online: September 18, 2015
Based on past medical history, symptoms, signs, and related auxiliary examinations, a patient was clearly diagnosed as adult cryptogenic cirrhosis duo to hypopituitarism in adolescence. The mechanism may be that growth hormone deficiency affects liver signaling transduction pathways to make the liver metabolism disordered, causing nonalcoholic fatty liver disease. Because the illness had developed to the decompensation period of cirrhosis, the patient was not treated by growth hormone replacement. In this article, the pathogenesis, diagnosis and treatment of this case of cirrhosis duo to hypopituitarism in adolescence are reviewed retrospectively to improve the understanding of the diagnosis and therapy of this disease.
- Citation: He YM, Liu Y, Liu KL, Wu J, Wang CH, Lin XC. A case of adult cryptogenic cirrhosis duo to hypopituitarism in adolescence. Shijie Huaren Xiaohua Zazhi 2015; 23(26): 4293-4296
- URL: https://www.wjgnet.com/1009-3079/full/v23/i26/4293.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v23.i26.4293
垂体功能减退不仅可引起婴儿肝炎, 还可对肝脏产生长期损害, 如导致肝功能异常、非酒精性脂肪性肝病(non-alcoholic fatty liver disease, NAFLD)等. 部分患者给予生长激素替代治疗后, 肝脏损害可逆转或减轻. 现报告北京世纪坛医院1例以"上消化道出血"入院, 查体见蜘蛛痣、肝脾肿大、第二性征未发育, 结合血液检验、影像学、胃镜、肝穿刺等检查及既往史诊断为青少年垂体功能减退导致肝硬化的病例.
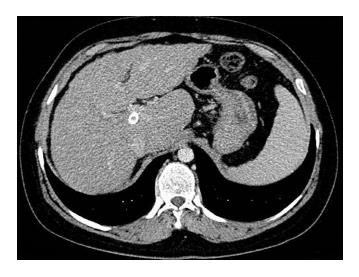
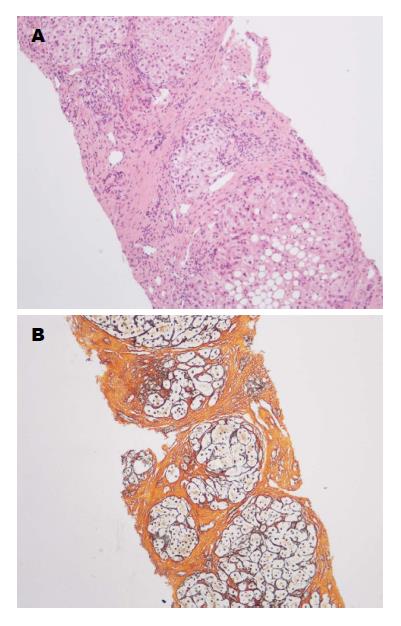
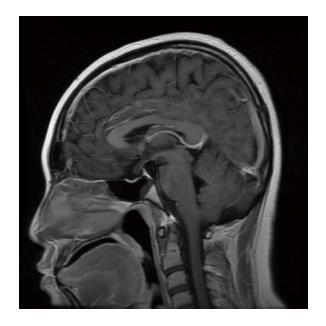
患者男, 23岁, 主因"间断呕血4 mo, 黑便1 d"于2014-04-01收入北京世纪坛医院. 患者4 mo前进食硬质食物后出现呕血, 伴便血, 于北京世纪坛医院急诊就诊后入院. 胃镜检查示"食管静脉曲张破裂出血", 给予内镜下套扎治疗, 腹部计算机断层扫描(computed tomography, CT)示"肝硬化". 既往16年前诊断为"尿崩症", 10年前诊断为"垂体生殖细胞瘤", 规律放疗后间断口服去氨加压素、氢化可的松及优甲乐治疗(用药极不规律, 未监测激素水平). 近5 mo因自觉乏力规律服用氢化可的松5 mg/d、优甲乐25 μg/d. 8年前发现肝功能异常, 6年前发现脾大. 否认药物过敏史. 查体生命体征平稳, 满月脸、贫血貌、皮肤及巩膜黄染、可见散在蜘蛛痣, 未见肝掌, 第二性征未发育. 腹壁未见静脉曲张, 腹软, 无压痛, 肝脏剑突下3 cm可触及, 脾脏肋下3 cm, 均质中, 无触痛.入院后血常规示白细胞3.88×109/L, 血红蛋白86 g/L, 血小板78×109/L, 生化示谷丙转氨酶31 U/L, 谷草转氨酶79 U/L, 总胆红素70.1 μmol/L, 直接胆红素21.6 μmol/L, 血清白蛋白35.3 g/L,电解质正常, 凝血功能示凝血酶原时间17.7 s, 凝血酶原活动度45%, 活化部分凝血活酶时间41.1 s. 各项肝炎病毒标志物、Epstein-Barr病毒、巨细胞病毒、免疫肝病七项均为阴性, 铜蓝蛋白、铁蛋白均正常, 甲胎蛋白正常. 透明质酸182 μg/L(0-120 μg/L). 甲状腺功能检查示促甲状腺激素10.4 μIU/mL, 余均降低. 腹部超声: 肝实质弥漫性损害, 脾大, 轻度脂肪肝. 腹部CT(图1): 肝脏形态欠规整, 肝表面不光滑、各叶比例失常、肝裂增宽. 肝穿刺结果(图2): 肝小叶结构紊乱、假小叶结构形成、肝细胞较弥漫性肿胀、轻度脂肪变性, 散在点灶状坏死, 可见凋亡小体、窦周炎及窦周纤维化, 汇管区扩大、纤维组织增生、纤维间隔形成、中等量混合炎性细胞浸润, 其中可见嗜酸性粒细胞、轻度界面炎. 免疫组织化学示乙型肝炎表面抗原(-)、乙型肝炎e抗原(-), CK7/CK19提示小胆管增生. 促肾上腺皮质激素(早上8:00): 13.3 pg/mL, 血总皮质醇(早上8:00): 2.46 μg/dL. 性激素示催乳素正常, 血清睾酮: 0 ng/mL(387-680 ng/mL). 胰岛素样生长因子1(insulin-like growth factor 1, IGF-1): <25 ng/mL(116-358 ng/mL), 生长激素: 0.01 ng/mL (0.014-5.219 ng/mL). 垂体核磁共振(图3): 垂体后叶短T1信号消失, 符合中枢性尿崩表现. 考虑为隐源性肝硬化, 肝功能失代偿期, 垂体功能减退所致可能性大, 给予止血、降低门脉压(普萘洛尔10 mg/d, 口服2 wk)、保肝(古拉定1200 mg, 静脉滴注/d)等对症治疗及继续口服氢化可的松(20 mg/d)、优甲乐(50 μg/d)治疗后出院随访.
该患者为青年男性, 结合肝功能异常、脾大、呕血等病史, 查体见蜘蛛痣、肝脾肿大以及血液检验、影像学、胃镜等检查结果, 且肝穿刺提示假小叶形成, 肝硬化合并食管静脉曲张、脾大、脾功能亢进均诊断明确. 相关病毒标志物、免疫肝病标志物均为阴性、铜蓝蛋白、铁蛋白均正常, 考虑为隐源性肝硬化诊断明确. 结合既往病史, 患者有明确垂体生殖细胞瘤、尿崩症病史, 放疗后肿瘤无复发, 但未规律应用激素替代治疗, 本次查体时发现第二性征未发育, 性激素、甲功、促肾上腺皮质激素、皮质醇等各项激素水平均明显减低, IGF-1及生长激素水平也有明显减低, 考虑患者垂体功能减退明确, 且自年幼时出现, 持续时间较久. 检索国内外相关文献发现, 青少年及婴儿期垂体功能低下合并肝硬化者有散在个案报告. Nyunt等[1]报告1例出生后患新生儿肝炎及先天性垂体功能减退(未规律诊治)的患者于25岁时因感染诊为肝硬化, 邢燕等[2]报告1例垂体发育不良患儿5岁时诊为肝硬化, Spray等[3]报告了12例先天性垂体功能减低引起的婴儿肝炎, 其中7例有垂体功能减退, 给予氢化可的松/甲状腺素及生长激素替代治疗后肝功能均正常. Takahashi等[4]报告, 成人生长激素缺乏患者常伴有肝功能异常及NAFLD, 而他们在1例患者中应用6 mo的生长激素替代治疗后非酒精性脂肪性肝炎明显减轻. 这些结果均提示垂体功能减退(尤其是生长激素缺乏)与肝功能异常和肝硬化之间具有密切相关性.
生长激素不仅促进机体生长, 还可调节物质代谢. 生长激素缺乏导致代谢综合征, 包括高脂血症、胰岛素抵抗、葡萄糖不耐受、腹型肥胖、内脏细胞脂肪增多等. 目前生长激素缺乏引起肝硬化的确切机制仍不清楚. 有报道[5]称生长激素缺乏可影响肝脏物质代谢, 导致NAFLD, 进一步发展可形成肝炎、肝硬化、甚至肝癌, 这可能因生长激素和肝脏特异性受体结合激活两面神激酶-2通路受阻导致[6], 也有实验[7]证明生长激素缺乏导致肝脂肪变与信号转导和转录激活因子5信号通路有关. 生长激素直接作用于肝脏, IGF-1可通过抑制生长激素的负反馈调节间接影响肝脏代谢, 目前生长激素-胰岛素样生长因子对肝脏代谢的影响越来越受到人们重视. Laron等[8]长期用IGF治疗生长激素受体基因缺陷导致脂肪肝的患者, 其病情无改善, 提示生长激素对肝脏有直接作用. 患者肝穿刺提示肝细胞脂肪变, 弥漫性肿胀明显, 考虑其肝硬化可能为生长激素缺乏引起肝脂肪变后进展所致. 另外, 垂体功能低下时胆汁在肝脏的代谢、排出[3] 受阻, 可引起胆汁淤积性肝硬化, 但该患者无淤胆表现. 出生后早期(3 mo, 最迟3年)发现垂体及肝功能异常者, 给予6 wk生长激素替代治疗尚可逆转脂肪肝、肝炎、肝纤维化[4], 可能与生长激素能明显减轻肝脏自由基应激反应有关[9]. 一旦发展至门静脉高压性肝硬化, 患者则需行肝移植. 由于本例患者已进入肝硬化失代偿期, 我们未再考虑生长激素替代治疗, 继续给予小剂量糖皮质激素、甲状腺素及去氨加压素替代治疗, 目前处于随访之中, 但考虑肝硬化可能难以逆转.
总之, 长期垂体功能低下可能是肝硬化的病因之一. 对于因各种原因引起垂体功能低下, 尤其是生长激素缺乏的患者, 应积极替代治疗, 避免肝脏并发症.
因青少年及婴儿期垂体功能低下合并肝硬化较为罕见, 目前国内外文献主要以个案报道为主, 大量病例的随机对照研究较少. 该病确切的发病机制仍不清楚, 目前研究主要认为垂体功能低下(尤其生长激素缺乏)影响肝脏物质代谢, 最终形成肝硬化. 关于治疗, 研究表明生后早期发现垂体及肝功能异常, 给予6 wk生长激素替代治疗尚可逆转肝功能异常并可能防止肝硬化, 大于3岁者多因并发肝硬化而丧失内科治疗时机.
刘绍能, 主任医师, 中国中医科学院广安门医院消化科
目前垂体功能低下导致肝硬化的发病机制为研究热点. 人们从基因、分子、代谢等多水平、多方面进行研究, 以探究垂体激素缺乏如何影响肝脏功能, 为以后临床医生对该病的预防及治疗提供依据.
Spray等报道了12例先天性功能减退引起的婴儿肝炎, 并随访到学龄前. 发现患儿均表现为生长发育落后、或隐睾、前囟隆起、喂养困难、视神经发育不全、婴儿肝炎综合征及肌张力低下. 其中7例给予激素替代治疗后肝功能全部正常; 有4例垂体功能低下患儿在疾病早期未引起家长注意, 只是不明原因的持续转氨酶升高, 直到14 mo至3岁才确诊垂体功能低下; 有1例患儿5岁才确诊为垂体功能减退, 因已经发生门脉高压性肝硬化给予替代治疗无效.
本文主要介绍垂体激素缺乏(尤其是生长激素)使肝脏信号传导通路受阻, 导致肝脏物质代谢紊乱, 进而导致非酒精性脂肪性肝病. IGF-1通过抑制生长激素的负反馈调节间接影响肝脏代谢.
从发病机制、诊治情况等方面对垂体功能减退并发肝硬化进行介绍, 对临床医生认识该病有一定的帮助, 使他们在以后的临床工作中遇到类似病例应考虑到该病, 并通过既往史、临床表现及腹部检查等明确诊断.
JAK: 即Janus Kinase(两面神激酶), 是一种非受体型酪氨酸蛋白激酶, 因其既能催化与之相连的细胞因子受体发生酪氨酸磷酸化, 又能磷酸化多种含特定SH2区的信号分子从而使其激活, 故称之为Janus.
垂体功能减退并发肝硬化临床十分少见, 本病例资料详细, 诊断明确, 分析合理, 对临床医生认识该病有一定的帮助.
编辑: 郭鹏 电编: 闫晋利
| 1. | Nyunt A, Kochar N, Pilz DT, Kingham JG, Jones MK. Adult cirrhosis due to untreated congenital hypopituitarism. J R Soc Med. 2005;98:316-317. [PubMed] |
| 3. | Spray CH, Mckiernan P, Waldron KE, Shaw N, Kirk J, Kelly DA. Investigation and outcome of neonatal hepatitis in infants with hypopituitarism. Acta Paediatr. 2000;89:951-954. [PubMed] |
| 4. | Takahashi Y, Iida K, Takahashi K, Yoshioka S, Fukuoka H, Takeno R, Imanaka M, Nishizawa H, Takahashi M, Seo Y. Growth hormone reverses nonalcoholic steatohepatitis in a patient with adult growth hormone deficiency. Gastroenterology. 2007;132:938-943. [PubMed] |
| 5. | Takahashi Y. Essential roles of growth hormone (GH) and insulin-like growth factor-I (IGF-I) in the liver. Endocr J. 2012;59:955-962. [PubMed] |
| 6. | Sos BC, Harris C, Nordstrom SM, Tran JL, Balázs M, Caplazi P, Febbraio M, Applegate MA, Wagner KU, Weiss EJ. Abrogation of growth hormone secretion rescues fatty liver in mice with hepatocyte-specific deletion of JAK2. J Clin Invest. 2011;121:1412-1423. [PubMed] [DOI] |
| 7. | Barclay JL, Nelson CN, Ishikawa M, Murray LA, Kerr LM, McPhee TR, Powell EE, Waters MJ. GH-dependent STAT5 signaling plays an important role in hepatic lipid metabolism. Endocrinology. 2011;152:181-192. [PubMed] [DOI] |
| 8. | Laron Z, Ginsberg S, Webb M. Nonalcoholic fatty liver in patients with Laron syndrome and GH gene deletion - preliminary report. Growth Horm IGF Res. 2008;18:434-438. [PubMed] [DOI] |
| 9. | Evans LM, Davies JS, Anderson RA, Ellis GR, Jackson SK, Lewis MJ, Frenneaux MP, Rees A, Scanlon MF. The effect of GH replacement therapy on endothelial function and oxidative stress in adult growth hormone deficiency. Eur J Endocrinol. 2000;142:254-262. [PubMed] |