修回日期: 2015-08-05
接受日期: 2015-08-17
在线出版日期: 2015-09-18
目的: 采用Meta分析评价KRAS基因突变在中国结直肠癌(colorectal cancer, CRC)患者预后中的作用.
方法: 检索电子数据库PubMed、Web of Science、Cochrane Library、万方数据库以及中国知网, 搜集并纳入从建库时间至2015-04公开发表的KRAS基因突变与CRC预后相关 包括总生存期(overall survival, OS)以及无进展生存期(progression free survival, PFS). 应用风险比(hazard ratio, HR)和95%CI来评价结局指标. 采用Stata12.0进行Meta分析.
结果: 本篇系统评价纳入19项研究, 共计2938例患者. 结果显示, KRAS突变型患者OS(HR = 1.71, 95%CI: 1.28-2.29)和PFS(HR = 2.36, 95%CI: 1.24-4.50)均较短, 且KRAS基因12、13号密码子突变是CRC的预后的可能危险因素.
结论: KRAS基因能增加中国CRC患者的死亡风险和疾病进展风险, 可能是影响中国CRC患者预后的危险因素, 该结论需更多的临床研究加以验证.
核心提示: 结直肠癌(colorectal cancer, CRC)是严重威胁人类生命健康的重大疾病之一, KRAS基因是CRC研究中最受关注的基因突变之一, 能增加中国CRC患者的死亡风险和疾病进展风险, 可能是影响中国CRC患者预后的危险因素.
引文著录: 刘佳萱, 赵君, 陈璐斯, 马旭, 代巧云, 王蓓. KRAS基因突变与中国结直肠癌患者预后的相关性系统评价. 世界华人消化杂志 2015; 23(26): 4270-4278
Revised: August 5, 2015
Accepted: August 17, 2015
Published online: September 18, 2015
AIM: To evaluate the prognostic significance of KRAS mutations among Chinese colorectal cancer patients.
METHODS: Clinical studies on the correlation between KRAS mutations and the prognosis of colorectal cancer patients were retrieved from PubMed, Web of Science, Cochrane Library, Wan Fang database and CNKI. The latest search was done in April, 2015. Both case-control studies and cohort studies were included. Hazard ratios (HRs) were used to evaluate the outcomes. Meta-analysis was performed with Stata 12.0.
RESULTS: A total of 19 clinical studies with 2938 patients were qualified to this meta-analysis. Patients with KRAS mutations were associated with shorter overall survival (OS) (HR = 1.71, 95%CI: 1.28-2.29) and progression free survival (PFS) (HR = 2.36, 95%CI: 1.24-4.50). In addition, codons 12 and 13 mutations of KRAS were related with prognosis of colorectal cancer patients.
CONCLUSION: KRAS mutations are a possible risk factor for prognosis in patients with colorectal cancer. Patients with KRAS mutations show an increased risk of mortality and progression of disease. More clinical studies need to be performed to confirm our conclusion.
- Citation: Liu JX, Zhao J, Chen LS, Ma X, Dai QY, Wang B. Prognostic value of KRAS mutations in colorectal cancer: A systematic review and meta-analysis. Shijie Huaren Xiaohua Zazhi 2015; 23(26): 4270-4278
- URL: https://www.wjgnet.com/1009-3079/full/v23/i26/4270.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v23.i26.4270
结直肠癌(colorectal cancer, CRC)是严重威胁人类生命健康的重大疾病之一, 发病率和病死率均位于恶性肿瘤的第3位[1,2]. 尽管中国的CRC发病率低于西方国家, 但近年来呈现出逐年快速上升的趋势. KRAS基因长约35 kb, 位于12号染色体, 编码K-ras蛋白, 参与表皮生长因子受体(epidermal growth factor receptor, EGFR)信号传导过程, 是CRC研究中最受关注的基因突变之一. 有研究[3,4]显示, KRAS基因突变对CRC患者预后有不同的影响, 且不同的位点突变也与之相关. 已有许多研究者针对此问题进行了系统评价[1,2], 但目前尚无针对中国人群的系统评价. 因此, 本研究拟通过运用Meta对以往中国人群的研究结果进行综合定量分析, 评价KRAS基因突变在中国CRC患者预后中的作用.
以"结直肠癌"、"大肠癌"、"预后"、"生存"、"KRAS"等检索词检索万方数据库和中国知网, 以"colorectal cancer"、"colorectal carcinoma"、"prognosis"、"survival"、"KRAS"、"Chinese"、"Taiwanese"等为检索词检索PubMed、Web of Science以及Cochrane Library数据库中相关文献, 并辅以文献追溯、手工检索等方法. 各数据库检索时间范围均从建库时间至2015-04.
1.2.1 文献的纳入标准和排除标准: 纳入标准: (1)文学语言限定为中文或英文; (2)研究对象为CRC(包括直肠癌和结肠癌); (3)包含生存分析相关的指标, 即Kaplan-Meier生存曲线、风险比(hazard ratio, HR)或相对危险度(relative risk, RR)等; (4)包含KRAS基因突变率, 以及对野生型和突变型与预后相关性的比较分析. 排除标准: (1)动物研究(如大鼠等)或细胞研究; (2)非基于中国人群的研究; (3)综述或系统评价; (4)重复报告、数据提供少、无法获得原文等无法利用的文献.
1.2.2 文献筛选及资料收集: 由2位研究者按照纳入和排除标准独立筛选文献、提取资料并交叉核对, 如遇分歧通过讨论或参考第3位研究者意见决定. 如果相同的研究出现在不同的发表物上, 则选择最近日期发表的文献. 如有部分相同的研究对象且来自同一研究团队, 则选择样本量较大的研究.
1.2.3 文献信息提取及质量评价: 信息提取: (1)入选研究基本信息, 包括标题、相应文献作者的第一作者姓名以及发表年份; (2)入选研究的研究设计类型、研究对象所在地区、样本量以及基因突变频率; (3)入选患者的治疗方案、起点时的转移情况; (4)入选研究的预后评价指标风险比HR, 若原文未提供HR值, 则根据研究提供的生存率与无疾病进展率进行计算[5,6]. 预后结局包括: 总生存期(overall survival, OS): 删除至随访截止日期时仍然存活的患者以外, 自随机化分组开始至以无论何种原因导致死亡的时间总和; 无进展生存期(progression free survival, PFS): 患者自随机化分组开始至首次记录疾病发生进展的时间总和. 质量评价: 依据纽卡斯尔-渥太华量表(The Newcastle-Ottawa Scale, NOS)队列研究评分量表, 由2位研究者独立进行并交叉核对, 对研究人群的选择、可比性和结果进行评价, 如遇分歧通过讨论或参考第3位研究者意见决定(0-4分为低质 量研究, 5-9分为高质量研究)[7].
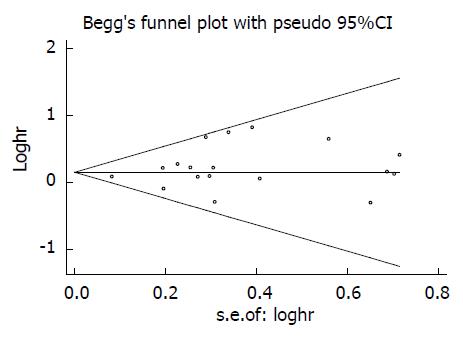
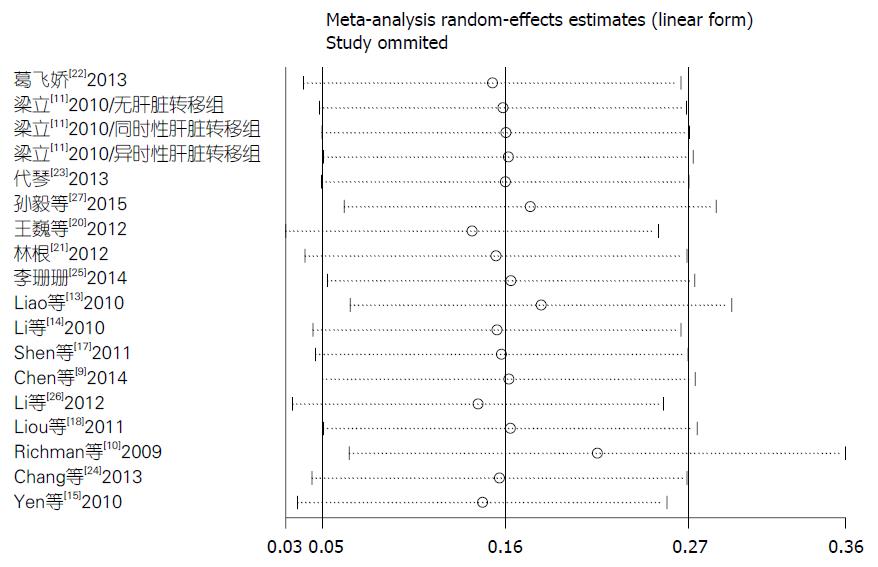
统计学处理 应用Stata12.0对资料进行Meta分析. 以HR值为效应统计量进行一致性检验. 对于未直接提供HR值、但包含Kaplan-Meier生存曲线的文献, 根据Parmar[5]和Tierney等[6]提供的方法, 利用Engauge Digitizer 4.1软件从生存曲线中提取生存率数据, 再进行HR和CI的估算. 通过Q检测以及I2检验对纳入研究进行异质性检验, 当P≥0.1, I2≤50%时, 采用固定效应模型(Mantel-Haenszel法, M-H法)进行Meta分析; P<0.1或I2>50%时, 首先分析产生异质性的可能原因并进行分层分析, 若仍存在异质性, 则应当采用随机效应模型(Dersimonian-Laird法, D-L法)进行Meta分析[8]. 并通过敏感性分析检验结果的稳健程度. 利用Begg's漏斗图和Begg's检验评估文献的发表偏倚.
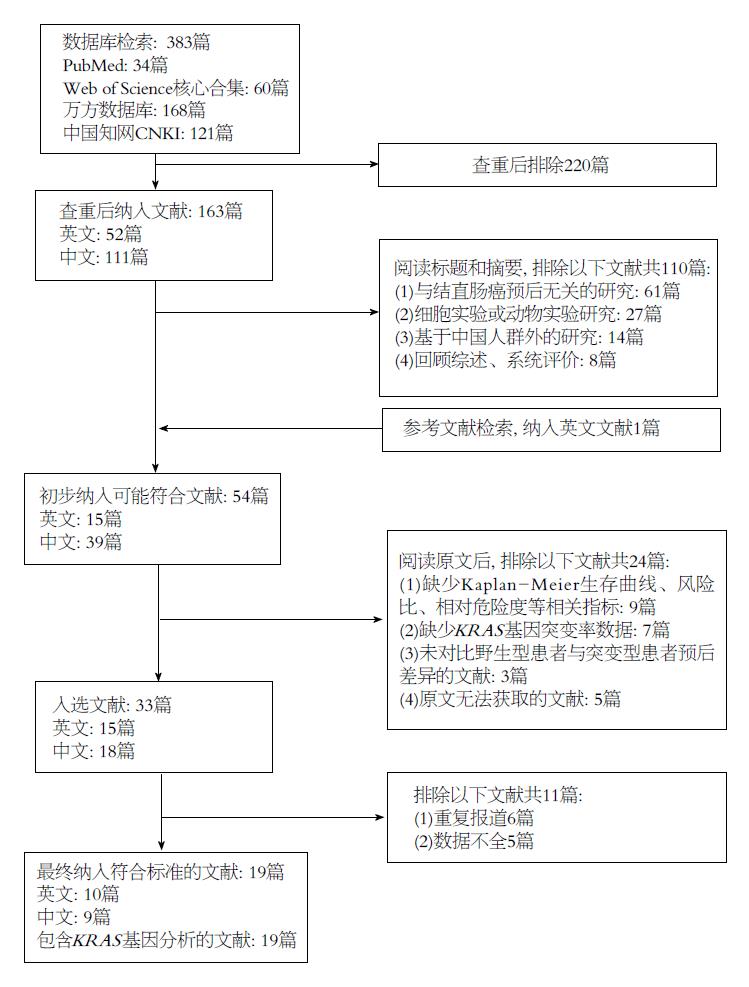
共检索文献383篇, 通过进一步检索和阅读原文, 最终纳入符合标准的文献共19篇[9-27], 其中英文文献10篇, 中文文献9篇, 共计纳入患者2938例. 文献筛选及纳入过程如图1.
符合纳入标准19篇文献基本特征如表1. CRC的预后受多种因素的影响, 包括年龄、肿瘤分级、肿瘤转移、治疗方案以及其他生物分子标志物都有可能成为影响预后的因素. 文献质量评分均在5分以上, 平均得分6.6分.
| 纳入研究 | 地区 | 样本量 | 突变率(%) | 研究类型 | 起点时是否发生转移 | 是否接受放疗或化疗 | 是否接受靶向治疗 | 结局指标 | 文献质量评分 |
| Richman等[10]2009 | 香港 | 689 | 43.5 | 队列研究 | - | YES | 部分 | OS、PFS | 5 |
| 梁立[11]2010 | 大陆 | 300 | 40.7 | 病例对照 | 部分 | YES | NO | OS | 7 |
| 丁培荣[12]2010 | 大陆 | 82 | 24.4 | 队列研究 | NO | YES | YES | PFS | 7 |
| Liao等[13]2010 | 大陆 | 61 | 19.7 | 病例对照 | NO | 部分 | NO | OS | 6 |
| Li等[14]2010 | 大陆 | 90 | 33.3 | 病例对照 | YES | YES | YES | OS | 7 |
| Yen等[15]2010 | 台湾 | 95 | 43.2 | 病例对照 | YES | YES | YES | OS、PFS | 8 |
| 郭桂芳等[16]2011 | 大陆 | 39 | 28.2 | 病例对照 | YES | YES | YES | PFS | 7 |
| Shen等[17]2011 | 大陆 | 118 | 34.7 | 病例对照 | 部分 | - | - | OS | 5 |
| Liou等[18]2011 | 台湾 | 314 | 20.7 | 队列研究 | - | 部分 | NO | OS | 6 |
| Gao等[19]2011 | 大陆 | 59 | 18.6 | 队列研究 | YES | YES | YES | PFS | 6 |
| 王巍等[20]2012 | 大陆 | 62 | 30.6 | 队列研究 | YES | YES | YES | OS | 6 |
| 林根[21]2012 | 大陆 | 167 | 35.3 | 队列研究 | NO | YES | 部分 | OS | 6 |
| 葛飞娇[22]2013 | 大陆 | 153 | 27.5 | 病例对照 | YES | 部分 | 部分 | OS | 8 |
| 代琴[23]2013 | 大陆 | 44 | 22.7 | 队列研究 | YES | YES | YES | OS | 6 |
| Chang等[24]2013 | 台湾 | 165 | 37.0 | 病例对照 | NO | - | - | OS | 7 |
| Chen等[9]2014 | 大陆 | 214 | 44.9 | 病例对照 | 部分 | - | - | OS | 7 |
| 李珊珊[25]2014 | 大陆 | 108 | 11.1 | 队列研究 | YES | YES | YES | OS | 9 |
| Li等[26]2012 | 大陆 | 78 | 33.3 | 病例对照 | 部分 | - | NO | OS | 5 |
| 孙毅等[27]2015 | 大陆 | 100 | 28.0 | 病例对照 | YES | - | - | OS | 8 |
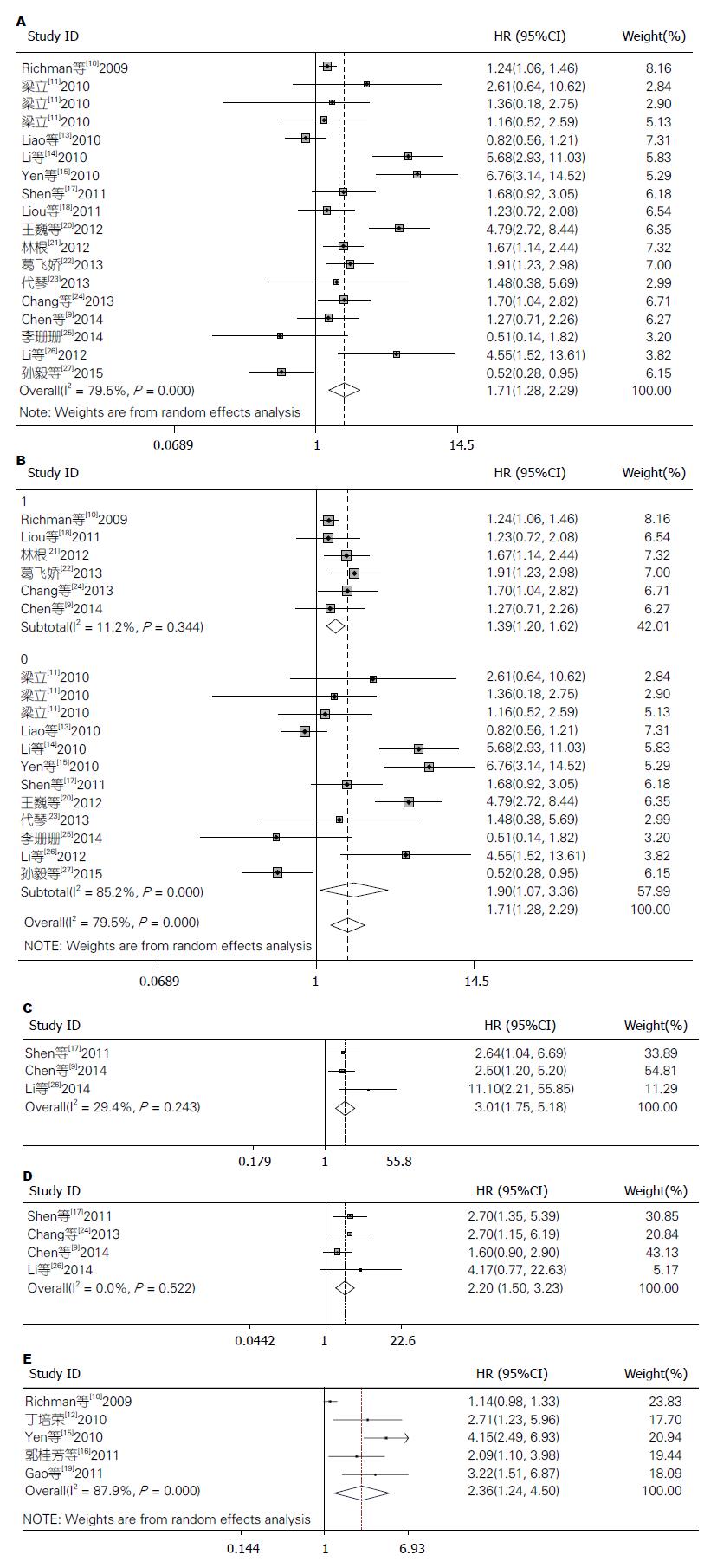
2.3.1 对OS的影响: 在纳入的19篇文献中, 16篇提供了以OS为结局指标的生存分析, 共计包含2758例病例. 其中梁立的研究分为3个亚组[11], 分别为无肝脏转移组、同时性肝脏转移组和异时性肝脏转移组, 由于原文并未提供全样本的生存分析数据, 因此将3个亚组的HR独立录入. 由于存在异质性(I2 = 79.5%, P = 0.000), 采用随机效应模型对总生存期的合并分析结果显示, KRAS基因突变与CRC患者的总生存期相关, KRAS基因突变可以增加CRC患者的死亡风险(HR = 1.71, 95%CI: 1.28-2.29), 且合并结果具有统计学意义(图2A). 通过亚组分层分析发现, 样本量为异质性的来源(n<150: I2 = 85.2%, P = 0.000; n>150: I2 = 11.2%, P = 0.344)(图2B), 样本量>150的研究间具有良好的同质性, 其亚层内合并的风险比为(HR = 1.39, 95%CI: 1.20-1.62), 结论与全组合并的结论一致.
进一步分析KRAS基因密码子突变与OS的关系, 其中有3篇文献[9,17,26]分析了KRAS第13号密码子突变, 共计包含401例病例. 三项研究的结论均为带KRAS第13号密码子突变的患者与野生型患者相比OS减短, 通过Meta分析合并有统计学意义(HR = 3.01, 95%CI: 1.75-5.18)(图2C).
另4篇文献[9,17,24,26]分析了KRAS第12号密码子突变对CRC患者OS的影响, 共计包含462例病例, 对其进行合并分析显示, 12号密码子突变缩短患者的总生存期(HR = 2.20, 95%CI; 1.50-3.23)(图2D).
2.3.2对PFS的影响: 所有纳入文献中, 有5篇文献[10,12,15,16,19]提供了以PFS为结局指标的生存分析, 共计包含960例病例. 经Meta分析合并分析显示, KRAS基因突变与CRC的无进展生存期相关, 可增加患者的疾病进展(HR = 2.36, 95%CI: 1.24-4.50)(图2E).
根据以往研究的报道[9], KRAS基因突变发生于30%-50%的CRC中, 主要为1号外显子上的12号密码子和13号密码子上的点突变, 占到了突变的90%以上, 其次为61号密码子突变. KRAS基因突变会被广泛认为在肿瘤发生早期有着重要的作用, 可能是CRC早期检测的重要生物标志物之一. 为明确KRAS基因突变是否能预测CRC患者的预后, 本研究利用系统评价的方法对两种基因的突变型患者与野生型患者进行了生存与疾病进展情况的比较, 探讨KRAS基因突变与CRC患者预后之间的相关性, 以期为临床诊断和治疗提供参考.
本研究纳入的19篇文献表明: KRAS基因突变频率平均值为31.37%, 处于以往相关研究所报道的平均突变频率范围内. 研究KRAS基因突与CRC患者OS相关性时, 存在较大的异质性, 进一步分析确定样本量是异质性的主要来源, 提示样本量对于KRAS基因突变与CRC患者OS相关性的研究结果有较大的影响. 去除异质性的亚层合并结果与总合并结果一致, 证明KRAS基因突变与CRC患者OS显著相关, 此结论与Ren等[8]的不一致, 但Ren的分析未限定研究对象的来源, 同时存在较大的发表偏倚; 而本研究限定了研究对象为中国人群, 且研究结论未受到发表偏倚的影响, 故本研究的结论是可靠的. 许多研究提示, KRAS基因不同位点的突变对于CRC患者的预后意义存在差异[9], 本研究发现KRAS基因第13号密码子突变型的患者具有更高的死亡风险, 与Ren等[8]的Meta分析结论一致. 而KRAS基因第12号密码子突变也与之相关, 但增加死亡风险的效果低于KRAS基因第13号密码子突变. 有关KRAS 12、13号密码子突变的预后作用的研究文献量并不多, 主要发现KRAS 13号密码子突变与接受了化疗的患者不良预后有关[9]. 因此关于KRAS 12、13号密码子突变的预后作用差异仍需要进一步验证.
同时, 本研究还探索了以PFS为结局指标分析KRAS基因突变的预测意义, 结果显示, KRAS基因突变能够增加CRC患者的疾病进展风险(HR =2 .363, 95%CI: 1.242-4.496), 但由于仅纳入的5篇文献, 因此本结论有待通过纳入更多的研究进一步验证.
本研究是首次将研究对象限定为中国人群来探讨KRAS基因突变与CRC患者预后相关性的系统评价, 同时包含了OS和PFS两种结局指标的分析, 多角度探讨了KRAS基因状态与CRC预后之间的关系. 结果表明, KRAS基因突变能增加中国CRC患者的死亡风险和疾病进展风险, 可能是中国CRC患者预后的危险因素. 通过发表偏倚和敏感性分析检验, 本研究无发表偏倚, 结果较为稳定, 因此结论具有很好的可靠性. 可为阐明CRC的发病机制、早期诊断、基因治疗和预后复发检测提供了新的参考和依据.
本系统评价依然存在有一定的局限性: (1)如纳入的相关研究样本量较少; (2)纳入研究部分缺少原始数据, 只能通过生存曲线进行估算, 带来一定误差, 影响结果; (3)由于纳入的研究中有部分未对患者的病情、随访的情况或治疗方案做明确的描述, 或无法获得原始数据, 给本文的亚层分析带来了一定的困难; (4)技术偏倚为本研究中涉及的另一重要偏倚, 由于各研究涉及引物及样本来源并不一致, 可能会增加各研究的异质性. 今后应在获取更多相关研究前提下, 应该继续针对患者的病情、治疗方案等因素, 根据需要进行亚组分析, 进一步明确KRAS基因突变影响CRC患者预后的原因.
结直肠癌(colorectal cancer, CRC)严重威胁人类生命健康, 发病率和病死率均位于恶性肿瘤的第3位. 尽管中国的CRC发病率低于西方国家, 但近年来呈现出逐年快速上升的趋势. KRAS基因是CRC研究中最受关注的基因突变之一, 与CRC患者预后的因尚无定论, 一直是多年来研究的热点.
王良静, 主任医师, 浙江大学医学院附属第二医院
KRAS基因状态与抗EGFR单抗靶向治疗疗效之间的相关性仍存在较大争论, 并非全部接受抗EGFR靶向治疗的野生型KRAS基因的患者可从此项治疗中获益, 抗EGFR单抗对部分突变型KRAS基因的患者可以产生反应.
Yokota、Chen、Imamura等的研究提示, 在BRAF野生型的患者中研究KRAS基因突变对CRC患者的影响将会有更显著的结果.
本研究是首次将研究对象限定为中国人群来探讨KRAS基因突变与CRC患者预后相关性的系统评价, 同时包含了OS和PFS两种结局指标的分析, 多角度探讨了KRAS基因状态与CRC预后之间的关系.
本研究揭示了KRAS基因在CRC中的重要作用, 为进一步阐明CRC的发病机制、早期诊断、基因治疗和预后复发检测提供了新的参考.
KRAS基因突变: KRAS基因编码K-ras蛋白, 参与EGFR信号传导过程. KRAS基因突变发生于30%-50%的CRC中, 是CRC早期检测的重要生物标志物之一; 总生存期(OS): 删除至随访截止日期时仍然存活的患者以外, 自随机化分组开始至以无论何种原因导致死亡的时间总和; 无进展生存期(PFS): 患者自随机化分组开始至首次记录疾病发生进展的时间总和.
本文利用Meta分析研究了中国人群中KRAS突变与大肠癌患者生存期的关系, 具有一定的临床指导意义.
编辑: 郭鹏 电编: 闫晋利
| 1. | Rui YY, Zhang D, Zhou ZG, Wang C, Yang L, Yu YY, Chen HN. Can K-ras gene mutation be utilized as prognostic biomarker for colorectal cancer patients receiving chemotherapy? A meta-analysis and systematic review. PLoS One. 2013;8:e77901. [PubMed] [DOI] |
| 2. | Chen J, Ye Y, Sun H, Shi G. Association between KRAS codon 13 mutations and clinical response to anti-EGFR treatment in patients with metastatic colorectal cancer: results from a meta-analysis. Cancer Chemother Pharmacol. 2013;71:265-272. [PubMed] [DOI] |
| 3. | Guerrero S, Casanova I, Farré L, Mazo A, Capellà G, Mangues R. K-ras codon 12 mutation induces higher level of resistance to apoptosis and predisposition to anchorage-independent growth than codon 13 mutation or proto-oncogene overexpression. Cancer Res. 2000;60:6750-6756. [PubMed] |
| 4. | De Roock W, Jonker DJ, Di Nicolantonio F, Sartore-Bianchi A, Tu D, Siena S, Lamba S, Arena S, Frattini M, Piessevaux H. Association of KRAS p.G13D mutation with outcome in patients with chemotherapy-refractory metastatic colorectal cancer treated with cetuximab. JAMA. 2010;304:1812-1820. [PubMed] [DOI] |
| 5. | Parmar MK, Torri V, Stewart L. Extracting summary statistics to perform meta-analyses of the published literature for survival endpoints. Stat Med. 1998;17:2815-2834. [PubMed] [DOI] |
| 6. | Tierney JF, Stewart LA, Ghersi D, Burdett S, Sydes MR. Practical methods for incorporating summary time-to-event data into meta-analysis. Trials. 2007;8:16. [PubMed] [DOI] |
| 7. | Wells GA, Shea B, O'connell D, Peterson JEA, Welch V, Losos M, Tugwell P. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomised studies in meta-analyses. 2000. Available from: http: //www.ohri.ca/programs/clinical_epidemiology/nosgen.pdf. Accessed April 20, 2013. |
| 8. | Ren J, Li G, Ge J, Li X, Zhao Y. Is K-ras gene mutation a prognostic factor for colorectal cancer: a systematic review and meta-analysis. Dis Colon Rectum. 2012;55:913-923. [PubMed] [DOI] |
| 9. | Chen J, Guo F, Shi X, Zhang L, Zhang A, Jin H, He Y. BRAF V600E mutation and KRAS codon 13 mutations predict poor survival in Chinese colorectal cancer patients. BMC Cancer. 2014;14:802. [PubMed] [DOI] |
| 10. | Richman SD, Seymour MT, Chambers P, Elliott F, Daly CL, Meade AM, Taylor G, Barrett JH, Quirke P. KRAS and BRAF mutations in advanced colorectal cancer are associated with poor prognosis but do not preclude benefit from oxaliplatin or irinotecan: results from the MRC FOCUS trial. J Clin Oncol. 2009;27:5931-5937. [PubMed] [DOI] |
| 11. | 梁 立. RAS-RAF-ERK、PI3K-PTEN-AKT细胞信号通路与结直肠癌及其肝脏转移关系的研究. 上海: 复旦大学 2010; . |
| 12. | 丁 培荣. 预防性肠造口与新辅助放化疗对直肠癌手术近、远期失败模式的影响及放化疗抗拒者的EGFR信号通路突变筛查. 广州: 中山大学 2010; . |
| 13. | Liao W, Liao Y, Zhou JX, Xie J, Chen J, Huang W, Luo R. Gene mutations in epidermal growth factor receptor signaling network and their association with survival in Chinese patients with metastatic colorectal cancers. Anat Rec (Hoboken). 2010;293:1506-1511. [PubMed] [DOI] |
| 14. | Li FH, Shen L, Li ZH, Luo HY, Qiu MZ, Zhang HZ, Li YH, Xu RH. Impact of KRAS mutation and PTEN expression on cetuximab-treated colorectal cancer. World J Gastroenterol. 2010;16:5881-5888. [PubMed] [DOI] |
| 15. | Yen LC, Uen YH, Wu DC, Lu CY, Yu FJ, Wu IC, Lin SR, Wang JY. Activating KRAS mutations and overexpression of epidermal growth factor receptor as independent predictors in metastatic colorectal cancer patients treated with cetuximab. Ann Surg. 2010;251:254-260. [PubMed] [DOI] |
| 16. | 郭 桂芳, 夏 良平, 徐 瑞华, 陈 徐贤, 汪 芳, 何 文卓, 姜 文奇. 西妥昔单抗联合化疗治疗晚期结直肠癌的生存分析及KRAS对疗效的影响. 中山大学学报(医学科学版). 2011;32:637-643. |
| 17. | Shen H, Yuan Y, Hu HG, Zhong X, Ye XX, Li MD, Fang WJ, Zheng S. Clinical significance of K-ras and BRAF mutations in Chinese colorectal cancer patients. World J Gastroenterol. 2011;17:809-816. [PubMed] [DOI] |
| 18. | Liou JM, Wu MS, Shun CT, Chiu HM, Chen MJ, Chen CC, Wang HP, Lin JT, Liang JT. Mutations in BRAF correlate with poor survival of colorectal cancers in Chinese population. Int J Colorectal Dis. 2011;26:1387-1395. [PubMed] [DOI] |
| 19. | Gao J, Wang TT, Yu JW, Li YY, Shen L. Wild-Type KRAS and BRAF Could Predict Response to Cetuximab in Chinese Colorectal Cancer Patients. Chin J Cancer Res. 2011;23:271-275. [PubMed] [DOI] |
| 20. | 王 巍, 焦 勇, 林 奔, 林 秀强, 招 丽蓉, 徐 绮华, 冯 芬, 胡 斌. K-ras基因状况预测转移性结直肠癌药物治疗后生存期. 现代预防医学. 2012;39:2834-2836, 2840. |
| 21. | 林 根. KRAS突变对结直肠癌核因子-κB活化的作用以及两者对化疗、预后的影响. 福州: 福建医科大学 2012; 87. |
| 22. | 葛 飞娇. K-ras基因型与转移性结直肠癌患者预后的相关性研究. 北京: 中国人民解放军军事医学科学院 2013; . |
| 23. | 代 琴. 贝伐单抗或西妥昔单抗联合FOLFOX4一线治疗转移性结直肠癌的临床疗效观察. 大连: 大连医科大学 2013; . |
| 24. | Chang YS, Chang SJ, Yeh KT, Lin TH, Chang JG. RAS, BRAF, and TP53 gene mutations in Taiwanese colorectal cancer patients. Onkologie. 2013;36:719-724. [PubMed] [DOI] |
| 25. | 李 珊珊. 贝伐珠单抗对比抗EGFR单抗治疗转移性结直肠癌患者疗效及不良反应的分析. 北京: 中国人民解放军军事医学科学院 2014; 66. |
| 26. | Li Z, Chen Y, Wang D, Wang G, He L, Suo J. Detection of KRAS mutations and their associations with clinicopathological features and survival in Chinese colorectal cancer patients. J Int Med Res. 2012;40:1589-1598. [PubMed] [DOI] |