修回日期: 2014-07-19
接受日期: 2014-08-17
在线出版日期: 2014-10-08
目的: 探讨肝脏局灶性结节性增生(focal nodular hyperplasia, FNH)的临床表现、影像学特点及诊治方法.
方法: 回顾性分析中国人民解放军总医院2000-01/2014-01收治的176例经病理确诊患者的临床资料, 总结其临床特点、影像学特征及治疗方式等.
结果: 176例患者中, 男105例, 女71例, 男女比例为1.48:1, 年龄4-69岁, 平均年龄36.2岁±12.0岁. 该组患者中, 有腹部症状的为14例, 占7.9%, 其他患者为查体发现, 占92.1%. 本组患者X线电子计算机断层扫描(computed tomography, CT)及磁共振成像(magnetic resonance imaging, MRI)阳性率差异对比分析, 差异有统计学意义. 该组患者87例行开腹肿瘤切除, 59例行腹腔镜肿瘤切除, 12例行射频消融, 18例行数字减影血管造影(digital subtraction angiography, DSA)治疗.
结论: FNH一般无临床症状, 常查体发现. 综合各种影像学检查可提高该疾病的诊断阳性率. 该肿瘤良性, 相对于传统手术, 腹腔镜肿瘤切除恢复快, 创伤小, 应用越来越广泛.
核心提示: 肝脏局灶性结节性增生(focal nodular hyperplasia)临床上越来越常见, 关键在于术前和肝脏其他疾病尤其是恶性疾病的鉴别. 治疗上难度不大, 但腹腔镜手术区别于常规手术, 创伤小, 恢复快.
引文著录: 孟凡宇, 陈金明, 李盈. 肝脏局灶性结节性增生的临床诊治176例. 世界华人消化杂志 2014; 22(28): 4333-4337
Revised: July 19, 2014
Accepted: August 17, 2014
Published online: October 8, 2014
AIM: To investigate the clinical manifestations, imaging characteristics and treatment of focal nodular hyperplasia (FNH) of the liver.
METHODS: One hundred and seventy-six patients with FNH of the liver treated from January 2000 to January 2014 were retrospectively reviewed. The clinical and imaging features and treatment strategies were analyzed.
RESULTS: Among the 176 patients, 105 were male and 71 were female, with an average age of 36.2 ± 12.0 years (range, 4-69 years). Approximately 7.9% of cases had clinical symptoms, and 92.1% had no symptoms. The difference between computed tomography (CT) and magnetic resonance imaging (MRI) in the diagnosis of FNH had statistical significance. In this series, 87 patients underwent hepatectomy, 59 underwent laparoscopic hepatectomy, 12 received radiofrequency ablation, and 18 received DSA therapy.
CONCLUSION: FNH of the liver has no typical symptoms. The combination of various imaging examinations can improve diagnosis. Compared with traditional surgery, laparoscopic hepatectomy is becoming more and more popular because of its minor trauma.
- Citation: Meng FY, Chen JM, Li Y. Diagnosis and treatment of focal nodular hyperplasia of the liver: Analysis of 176 cases. Shijie Huaren Xiaohua Zazhi 2014; 22(28): 4333-4337
- URL: https://www.wjgnet.com/1009-3079/full/v22/i28/4333.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i28.4333
肝脏局灶性结节性增生(focal nodular hyperplasia, FNH)是一种少见的肝脏良性增生性病变, 最初由Edmondson于1956年首先命名, 1975年被世界卫生组织(World Health Organization, WHO)采纳. 在肝细胞来源的良性肿瘤中, 居常见的肝脏良性肿瘤第2位, 发病率仅次于肝血管瘤(hepatic haemangioma)[1]. 本病目前尚无特异的诊断手段, 且与肝细胞癌(hepatocellular carcinoma, HCC)、肝腺瘤(hepatocellular adenoma, HCA)以及肝脏血管瘤等鉴别起来有一定困难[2]. 该肿瘤无恶变倾向, 近年来随着医学影像技术的进步以及医生对该疾病认识的深入, FNH的诊断率逐步增高. 临床诊治中, 由于难以与其他肝脏肿瘤相鉴别, 越来越受到外科医生的重视. 本文对中国人民解放军总医院2000-01/2014-01收治的176例患者总结分析, 旨在探讨该疾病的临床特点及诊治方法, 进一步提高我们对该疾病的临床诊治水平.
中国人民解放军总医院2000-01/2014-01收治的176例患者, 其中男105例, 女71例; 年龄4-69岁, 平均年龄36.2岁±12.0岁. 所有患者最终均经病理确诊.
回顾性分析该组患者的一般临床资料, 包括: 年龄、性别、住院天数、临床表现、有无肝炎病史、实验室检查、影像学表现、手术方式、手术持续时间、肿瘤大小、肿瘤部位、疾病转归等情况.
统计学处理 数据用mean±SD表示. 处理采用SPSS19.0软件进行分析. 计量资料采用独立样本的t检验或完全随机设计的F检验; 定性资料采用Pearson χ2检验. P<0.05为差异有统计学意义.
对该组患者的一般临床资料进行综合分析, 可见男女性别比为1.48:1, 好发生于中青年. 发病年龄为4-69岁, 平均年龄36.2岁±12.0岁, 常见的治疗方法有手术、射频消融及介入治疗, 其结果如表1.
| 分类 | 数值 |
| n | |
| 男 | 105 |
| 女 | 71 |
| 年龄(岁) | 36.2±12.0 |
| 临床表现n(%) | |
| 无症状 | 162(92.1) |
| 有症状 | 14(7.9) |
| 肝炎病史n(%) | |
| 无肝炎 | 170(96.6) |
| 有肝炎 | 6(3.4) |
| CT提示FNH | 72(40.9) |
| MRI提示FNH | 96(54.5) |
| 肿瘤部位n(%) | |
| 左半肝 | 47(26.7) |
| 右半肝 | 129(73.3) |
| 肿瘤大小(cm) | 4.3±2.3 |
| 手术方式n(%) | |
| 局部切除 | 87(49.4) |
| 腹腔镜切除 | 59(33.5) |
| 射频消融 | 12(6.9) |
| DSA | 18(10.2) |
该肿瘤为良性肿瘤, 肿瘤切除率高, 预后好. 随着腹腔镜技术的不断进步, 腹腔镜下肝肿瘤切除应用也越来越广泛, 该组176例患者中, 有87例患者行开腹肿瘤局部切除, 59例行腹腔镜肿瘤切除术. 将两组资料对比, 其结果如表2.
| 分类 | 腹腔镜组 | 开腹手术组 | P值 |
| n | 59 | 87 | |
| 年龄(岁) | 38.7±12.4 | 37.4±13.6 | 0.558 |
| 肿瘤大小(cm) | 3.9±1.8 | 4.1±1.9 | 0.523 |
| 手术时间(h) | 3.2±1.2 | 2.5±1.3 | 0.001 |
| 出血量(mL) | 132.4±91.1 | 103.5±75.1 | 0.038 |
| 住院时间(d) | 8.2±4.3 | 11.4±5.3 | 0.002 |
FNH是仅次于肝海绵状血管瘤的肝脏良性肿瘤, 约占全部原发性肝脏占位性病变的2.2%, 发病年龄常见于20-50岁[3-5]. FNH的发病原因仍不明确, 有学者认为FNH是一种肝细胞来源的良性非肿瘤性病变, 与肝脏血管先天性异常所致的局部肝细胞反应性的增生有关, 且该肿瘤无恶变的倾向[6]. 有学者认为[7,8], 口服避孕药可能会增加患FNH的几率; 吸烟也可能增加患该疾病的风险, 但缺乏大样本的流行病学资料, 说服力有限, 所以对该疾病的发病机制仍不清楚. 最近有个案报道, 患其他肿瘤的患者行长期化疗后可能会继发肝脏的局灶结节性增生, 本组病例中有1例结肠癌术后, 1例卵巢癌术后的患者在长期化疗后肝脏继发占位性病变, 行手术切除后病理提示为FNH而不是肝转移瘤. 国外文献报道, 该疾病好发年龄在30-50岁, 无明显性别差异. 本组临床资料显示, 男女患者性别比为1.48:1, 发病年龄为4-69岁, 平均36.2岁±12.0岁. 我国肝炎、肝癌患者中, 男性发病率高, 在肝脏占位手术患者中男性比例较高, 可能会导致国内FNH的男女比例和国外文献报道不一致.
大多数FNH患者无明显的临床表现, 多数为查体时发现[9]. 本组患者中有162例患者无临床表现, 为查体时发现, 约占全部病例的92.1%. 少部分患者因肿瘤压迫周围脏器而产生腹部不适, 或因发现腹部巨大包块入院[10]. FNH很少引起肝功能异常, 除非其压迫肝内胆管, 造成肝内胆汁淤积, 进而引起肝功能的改变. FNH属良性疾病, 肿瘤标志物甲胎蛋白不升高, 这可提示与甲胎蛋白阳性的肝癌相鉴别.
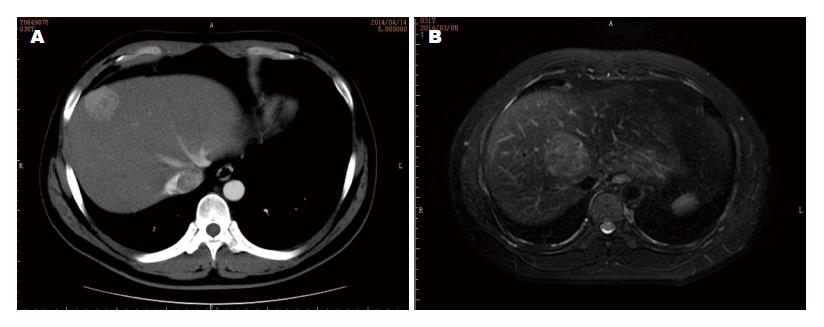
FNH的术前诊断主要依靠腹部影像学检查及肝肿瘤穿刺活检, 常用的检查有B超、CT或磁共振成像(magnetic resonance imaging, MRI). FNH在超声影像中表现为边界清楚的低回声或等回声肿块, 有时也可表现为高回声[11]. 虽然超声对FNH典型的中央瘢痕有重要意义, 但文献报道仅有20%的患者会出现这种特异表现[12]. 超声可以发现中央瘢痕向外放射轮辐状图像中有丰富的血供和搏动的血流, 但这种表现也可见于肝癌, 因此在诊断FNH时应特别注意. 超声检查对于FNH的诊断及与其他肿瘤的鉴别作用有限. CT或MRI在诊断FNH中有重要的意义. 文献报道发现CT对于FNH诊断的敏感性和特异性分别可达75%和92%[13]. 其表现为平扫时局限的等密度或低密度病灶, 部分病变可见低密度的中央瘢痕, 动脉其快速增强, 门脉期或延迟期可见增强的中央瘢痕. 本组病例中, 72例患者提示FNH阳性率40.9%. 低于文献报道. MRI检查对于FNH的诊断有重要的意义. 文献报道, MRI的敏感性(70%)和特异性(90%)高于B超和CT[14]. 典型的FNH在Tl加权上呈等或低信号, T2加权上呈等或略低信号, 部分病灶在T2加权上有低信号的晕圈征, 中央瘢痕在T1呈低信号, T2呈现高信号. 本组病例中, 96例行磁共振检查患者提示FNH可能, 阳性率54.5%. 对本组患者CT及MRI阳性率差异行对比分析, 发现MRI对FNH诊断优于CT, 差异有统计学意义(P<0.05). 临床实践中, 对于考虑FNH的患者, CT难于诊断时, 应考虑性MRI检查. 病理是确诊FNH的金标准, 随诊超声穿刺技术的进步, 超声穿刺病理的应用也越来越广泛, 对于高度怀疑FNH的患者, 应行穿刺病理检查来确诊. 因为FNH有时难于和其他肝脏恶性肿瘤相鉴别, 如果肿瘤为恶性, 穿刺检查可能造成肿瘤的播散, 同时穿刺也会带来出血或其他脏器损伤的风险, 因此在应用中应相对谨慎.
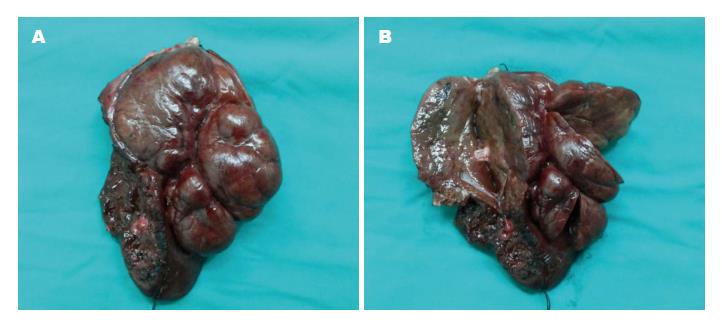
FNH为是肝脏的良性病变, 有出血等并发症, 但几率很低, 也有个别恶变的报道[15,16]. 对于已经明确诊断的病变可随诊观察, 如果肿瘤增长迅速, 或考虑恶性可能, 应及时手术. 我国为肝炎高发, 很多患者同时患有肝炎及肝占位性病变, 因查体发现肝脏占位, 患者因心理等原因而影响到正常的生活, 也可考虑行肝肿瘤切除. 手术方式主要是不规则肝切除术, 且无需执行距肿瘤2 cm的根治性标准, 如肿块多个或位置接近肝门部重要管道等可行半肝切除[17]. 图2显示了1例肿瘤切除的标本. 随着微创技术的不断发展, 腔镜下行肝肿瘤切除能够给患者带来更大益处. 本组患者中, 行开腹手术87例, 腹腔镜手术59例, 将两组的资料行对比分析发现, 腹腔镜手术组的出血量、住院天数明显低于开腹手术组(P<0.05), 提示腹腔镜手术相对于开腹手术对患者的创伤要小, 患者恢复快, 预后好. 但腹腔镜手术的时间略长于开腹手术组, 考虑可能与操作者的熟练程度有关. 上述表明, 腹腔镜下肝切除术是治疗FNH的一种安全而有效的方法, 这与国外文献报道相符[18].
总之, FNH是一种常见的肝脏良性占位性病变, 临床工作中需要与其他肝占位性疾病相鉴别. 腹部CT或MRI对诊断该疾病有一定的意义, 最终均需要病理确诊. 该疾病可行手术切除, 腹腔镜肝切除在治疗FNH中应用越来越广泛, 因其创伤小, 恢复快, 值得进一步推广.
肝脏局灶结节性增生在临床中越来越常见, 手术难度不大, 关键在于术前的诊断, 尤其是与肝脏恶性肿瘤的鉴别.
金山, 主任医师, 内蒙古医学院附属医院普通外科
本文主要在于讨论该疾病的术前影像学诊断, 从中发掘与肝脏其他疾病鉴别的依据, 同时回顾了该疾病的治疗方式, 比较了常规手术和微创手术在该疾病诊治中的差别.
本文对临床医师进一步诊治肝脏局灶结节性增生有一定的促进作用, 同时让医师对该疾病的治疗的理念上会有一些帮助.
FNH临床上越来越常见, 作为良性肿瘤手术处理并不棘手, 困难在于术前诊断, 本文对FNH临床处理具有一定的意义.
编辑: 郭鹏 电编: 闫晋利
| 1. | Di Carlo I, Urrico GS, Ursino V, Russello D, Puleo S, Latteri F. Simultaneous occurrence of adenoma, focal nodular hyperplasia, and hemangioma of the liver: are they derived from a common origin? J Gastroenterol Hepatol. 2003;18:227-230. [PubMed] [DOI] |
| 3. | Bosman FT, Carneiro F, Hruban RH, Theise ND. World Health Organization classifi cation of tumors of the digestive system. 4th edition. Lyon: Iarc Press 2010; 198-204. |
| 5. | 王 征旭, 胡 桂芳, 吴 孟超. 肝脏局灶性结节增生的诊断和治疗(附21例报告). 中国普外基础与临床杂志. 2003;10:147-150. |
| 6. | Ohmoto K, Honda T, Hirokawa M, Mitsui Y, Iguchi Y, Kuboki M, Yamamoto S. Spontaneous regression of focal nodular hyperplasia of the liver. J Gastroenterol. 2002;37:849-853. [PubMed] |
| 7. | Reddy KR, Kligerman S, Levi J, Livingstone A, Molina E, Franceschi D, Badalamenti S, Jeffers L, Tzakis A, Schiff ER. Benign and solid tumors of the liver: relationship to sex, age, size of tumors, and outcome. Am Surg. 2001;67:173-178. [PubMed] |
| 8. | Scalori A, Tavani A, Gallus S, La Vecchia C, Colombo M. Risk factors for focal nodular hyperplasia of the liver: an Italian case-control study. Am J Gastroenterol. 2002;97:2371-2373. [PubMed] [DOI] |
| 9. | Luciani A, Kobeiter H, Maison P, Cherqui D, Zafrani ES, Dhumeaux D, Mathieu D. Focal nodular hyperplasia of the liver in men: is presentation the same in men and women? Gut. 2002;50:877-880. [PubMed] [DOI] |
| 10. | Kang HY, La SS, Kong JH, Lee SS, Baek DS, Lim SS, Shin KC, Shin HD, Yun SY, Kim SB. [Clinical, radiological and pathological exploration of focal nodular hyperplasia of liver reported in Korea]. Korean J Gastroenterol. 2008;52:376-383. [PubMed] |
| 12. | Golli M, Mathieu D, Anglade MC, Cherqui D, Vasile N, Rahmouni A. Focal nodular hyperplasia of the liver: value of color Doppler US in association with MR imaging. Radiology. 1993;187:113-117. [PubMed] [DOI] |
| 13. | Procacci C, Fugazzola C, Cinquino M, Mangiante G, Zonta L, Andreis IA, Nicoli N, Pistolesi GF. Contribution of CT to characterization of focal nodular hyperplasia of the liver. Gastrointest Radiol. 1992;17:63-73. [PubMed] |
| 14. | Hussain SM, Terkivatan T, Zondervan PE, Lanjouw E, de Rave S, Ijzermans JN, de Man RA. Focal nodular hyperplasia: findings at state-of-the-art MR imaging, US, CT, and pathologic analysis. Radiographics. 2004;24:3-17; discussion 18-19. [PubMed] |
| 15. | Rahili A, Cai J, Trastour C, Juwid A, Benchimol D, Zheng M, Bourgeon A. Spontaneous rupture and hemorrhage of hepatic focal nodular hyperplasia in lobus caudatus. J Hepatobiliary Pancreat Surg. 2005;12:138-142. [PubMed] |
| 16. | Langrehr JM, Pfitzmann R, Hermann M, Radke C, Neuhaus P, Pech M, Denecke T, Felix R, Hänninen EL. Hepatocellular carcinoma in association with hepatic focal nodular hyperplasia. Acta Radiol. 2006;47:340-344. [PubMed] [DOI] |
| 18. | Sakata M, Syoji T, Nishiyama R, Taniguchi M, Yamazaki M, Higashi Y, Suzuki K, Kawamura T, Yonekawa H, Maruo H. Laparoscopic partial hepatectomy of focal nodular hyperplasia. Case Rep Gastroenterol. 2012;6:720-725. [PubMed] [DOI] |