修回日期: 2012-06-29
接受日期: 2012-08-01
在线出版日期: 2012-08-18
目的: 对比胆道闭锁与淤胆性婴儿肝炎的肝组织病理学的异同点, 探讨肝组织病理学检查在鉴别诊断中的实际应用价值.
方法: 将我院2002-04/2009-12经病理诊断的胆道闭锁65例与淤胆性婴儿肝炎病例24例进行回顾性分析.
结果: 胆道闭锁与淤胆性婴儿肝炎肝组织病理学均可表现为肝小叶结构变化、肝细胞变性坏死、汇管区炎症、胆汁淤积、汇管区纤维化、胆管增生、巨细胞样变和髓外造血. 其中胆道闭锁以汇管区纤维化、胆管增生及汇管区炎症最常见(P<0.05), 而淤胆性婴儿肝炎则以巨细胞样变及髓外造血最常见(P<0.05).
结论: 胆道闭锁与淤胆性婴儿肝炎肝组织病理学各有特点, 但有一定的重叠性. 在诊断时仍需结合临床, 必要时行剖腹探查.
引文著录: 刘艳, 黄志华, 徐三清, 黄永建, 周华, 董永绥, 冯杰雄. 肝组织病理学检查在婴儿胆汁淤积症鉴别诊断中的价值. 世界华人消化杂志 2012; 20(23): 2200-2204
Revised: June 29, 2012
Accepted: August 1, 2012
Published online: August 18, 2012
AIM: To compare differences in liver histopathology between extrahepatic biliary atresia (EHBA) and infantile cholestatic infantile hepatitis (IH) and to explore the value of liver histopathologic examination in differential diagnosis of these diseases.
METHODS: The clinical data for 65 patients with EHBA and 24 patients with IH who were pathologically diagnosed from April 2002 to December 2009 were retrospectively analyzed.
RESULTS: There were some common histopathologic features between EHBA and IH. The major histopathological features of EHBA were bile duct proliferation, portal fibrosis and inflammatory cell infiltration (all P < 0.05), while the outstanding features of IH were hepatic giant cell transformation and extramedullary hematopoiesis (both P < 0.05).
CONCLUSION: Although there are some differences between EHBA and IH in histopathologic features, some features are overlapped. Therefore, clinical features for the patients should also be considered. In some cases, exploratory laparotomy is required for differential diagnosis.
- Citation: Liu Y, Huang ZH, Xu SQ, Huang YJ, Zhou H, Dong YS, Feng JX. Value of histopathologic examination in differential diagnosis of infantile cholestasis. Shijie Huaren Xiaohua Zazhi 2012; 20(23): 2200-2204
- URL: https://www.wjgnet.com/1009-3079/full/v20/i23/2200.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v20.i23.2200
婴儿胆汁淤积是目前儿童肝病就诊及住院的首位原因, 是婴儿期致死或致残的重要原因之一. 最常见病因是肝外胆道闭锁(extrehe-patic biliary atresia, EHBA)与淤胆型婴儿肝炎(infantile hepatitis, IH), 不同的病因, 治疗和预后不同. 目前临床医生所面临的最大挑战就是如何将二者尽早的鉴别诊断, 从而进行有效的治疗, 尤其是对EHBA患儿, 早期手术可以更好的改善预后[1]. 胆道闭锁如果不治疗, 均在2岁前进展为肝硬化而死亡[2]. 肝活检组织学检查是诊断和鉴别诊断的金标准[3]. 现将我院2002-04/2009-12经病理和常规检查诊断的婴儿胆汁淤积症病例进行回顾性的分析.
选择我科2002-04/2009-12经病理及常规检查诊断为胆道闭锁与淤胆性婴儿肝炎的89例患儿作为研究对象进行回顾性分析. 其中诊断为EHBA 65例, 男47例, 女18例, 入院时年龄40-160 d(中位年龄70 d), 经皮肝穿刺活检1例, 手术探查64例; 诊断为IH 24例, 男15例, 女9例, 入院时年龄45-180 d(中位年龄95 d). 病程10-150 d(中位病程56 d), 经皮肝穿刺活检18例, 手术探查6例. 所有患儿均表现为持续不退或进行性加重的黄疸, 且以直接胆红素升高为主(直接胆红素/总胆红素>20%)、肝脏病理征(肝脏肿大或质地异常)、粪便颜色为浅黄或白色.
1.2.1 常规检查: 所有患儿入院后常规行血生化(包括ALT、AST、TB、DB、γ-GT等)、凝血功能、遗传代谢病筛查及肝胆彩超和/或MRCP检查.
1.2.2 经皮肝穿刺肝组织活检病理检查: (1)肝穿刺指征及术前准备: 共19例经肝穿刺, 其中18例诊断为IH, 1例诊断为EHBA. 指征, 肝胆B超和/或MRCP未提示有肝外胆道闭锁, 但内科护肝退黄治疗效果不佳者; 术前常规查血小板及凝血功能基本正常; 近期无及发热、咳嗽等感染征象; (2)肝穿刺术前准备及方法: 术前几天常规给予静脉输入脂溶性维生素. 术前30 min给予6%水合氯醛口服. 患儿取仰卧位, 双上肢上举. B超定位后, 常规消毒铺巾局麻, 用Menghini肝穿刺针行1 s穿刺法获取肝组织, 术后立即B超检查, 观察有无出血. 穿刺处腹带加压包扎24 h; (3)肝穿刺标本病理学检查: 肝穿刺取出肝组织后, 迅速置于40 g/L甲醛液中固定, 常规石蜡包埋切片, 行苏木精-伊红染色(HE染色), 光镜观察.
1.2.3 外科手术探查及肝组织病理检查: 共70例患儿行肝胆B超和/或MRCP提示肝外胆管发育不良, 高度怀疑为胆道闭锁者转入我院小儿外科行手术探查. 术中如未见明显肝外胆管, 或肝外胆管呈条索状且不通畅者行Kasai手术; 如胆道冲洗证实肝外胆道通畅者, 不予Kasai手术, 所有患儿常规取肝组织送病理检查. 其中6例诊断为IH, 64例诊断为EHBA.
统计学处理 采用SPSS11.5进行χ2检验, P<0.05认为有统计学意义.
手术探查的70例患儿中有6例肝外胆道存在胆汁黏稠, 冲洗后胆道通畅, 证实为IH. 其临床特征(包括血生化TB/DB、影像学检查、手术中所见及肝组织病理, 表1). 此6例病例中, 有3例病理报告考虑为胆道闭锁, 但结合临床最终诊断为IH.
| 患儿 | 年龄(d) | TB/DB(μmol/L) | γ-GT(U/L) | B超 | MRCP | 术中所见 | 病理 |
| 1 | 150 | 164.3/99.3 | 740 | 肝肿大, 胆囊小1.6 cm×0.3 cm | 肝脾大, 胆囊小, 胆总管可见 | 肝大质硬, 可见胆囊, 可见肝总管和胆总管, 管腔内胆泥淤积, 完全阻塞管腔, 冲洗后注射美兰通畅 | 肝细胞羽毛变性, 淤胆明显, 纤维组织增生 |
| 2 | 30 | 136.2/85.2 | 354 | 胆囊小2.1 cm×0.6 cm | 肝内胆管可见, 胆囊显示不清 | 肝色暗, 质尚软, 胆囊3.0 cm×1.0 cm, 肝外胆管可见, 胆汁黏稠, 用美兰冲洗胆道见流入十二指肠 | 肝细胞广泛水变性, 胞质疏松, 部分肝细胞内可见胆色素沉积, 小胆管淤胆 |
| 3 | 60 | 185.4/127.2 | 856 | 肝大, 胆囊显示不清 | 肝大, 胆囊显示欠佳 | 肝大, 胆囊及肝外胆管可见, 胆汁黏稠, 用美兰冲洗胆道见流入十二指肠 | 肝细胞广泛变性水肿, 胞质内胆汁淤积, 纤维组织增生 |
| 4 | 90 | 146.5/105.4 | 578 | 肝大, 胆囊小1.3 cm ×0.6 cm | 肝脏增大, 肝内胆管可见, 胆囊小 | 肝大, 质稍硬, 胆囊2.5 cm×1.5 cm, 肝外胆管可见, 胆汁黏稠, 用美兰冲洗胆道见流入十二指肠 | 肝细胞羽毛变性, 点状坏死, 胆汁淤积, 纤维组织增生 |
| 5 | 52 | 118.6/81.1 | 727 | 肝肿大, 胆囊1.6 cm ×0.6 cm | 肝脏增大, 肝内胆管可见, 胆囊小 | 肝肿大, 胆囊可见, 肝外胆管可见, 胆汁黏稠, 用美兰冲洗胆道见流入十二指肠 | 肝细胞广泛水变性和气球样变性, 见少许中性粒细胞淋巴细胞侵润 |
| 6 | 46 | 101.1/63 | 368 | 胆囊小 1.5 cm×0.4 cm | 未做 | 肝色暗, 质尚软, 胆囊及肝外胆管可见, 胆道内胆汁黏稠, 用美兰冲洗胆道见流入十二指肠 | 肝细胞水变性, 淤胆, 肝小叶结构存在, 汇管区少许炎性细胞 |
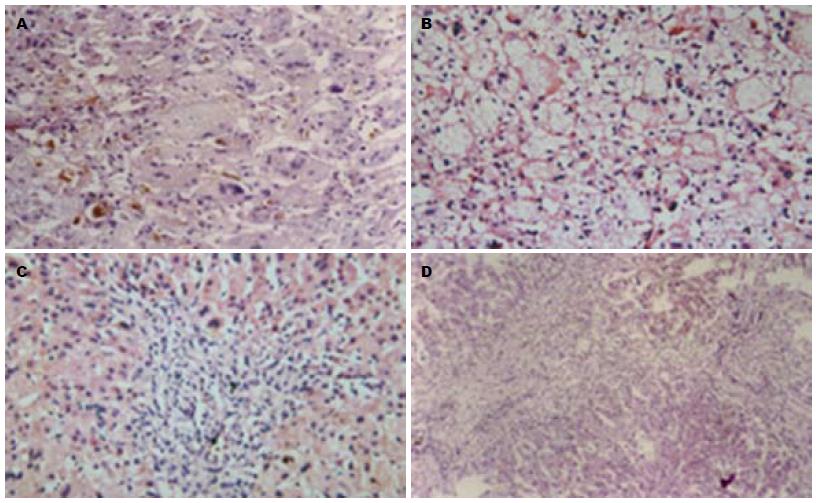
EHBA和IH组肝组织病理均可见明显胆汁淤积. 此外, EHBA主要表现为汇管区纤维化、胆管增生及汇管区炎症, 而IH主要表现为巨细胞样变及髓外造血(表2). 主要病理表现见图1.
| 分组 | n | 肝小叶结构变化 | 肝细胞变性坏死 | 汇管区炎症 | 胆汁淤积 | 汇管区纤维化 | 胆管增生 | 巨细胞样变 | 髓外造血 |
| EHBA | 65 | 34(52.3) | 57(87.7) | 47(72.3) | 65(100.0) | 60(92.3) | 51(78.4) | 8(12.3) | 9(13.8) |
| IH | 24 | 10(41.7) | 24(100.0) | 7(29.1) | 24(100.0) | 8(33.3) | 6(25.0) | 17(70.8) | 16(66.7) |
| χ2 | 0.425 | 1.916 | 11.924 | - | 30.623 | 19.496 | 26.896 | 21.666 | |
| P | 0.514 | 0.166 | <0.01 | - | <0.01 | <0.01 | <0.01 | <0.01 |
胆道闭锁是引起婴儿病理性黄疸最常见的原因之一, 占婴儿胆汁淤积症的30%以上[4], 在西方发病率为1:(15 000-19 000)[5], 而在亚洲发病率更高[6]. 其发病原因和致病机制尚不清楚, 可能与病毒感染、免疫损伤、遗传和发育不良等有关. 淤胆型婴儿肝炎病因也较复杂, 二者均可表现为皮肤持续不退或进行性加重的黄疸, 大便浅黄或白陶土色和肝脏病理征, 临床不易鉴别.
肝组织病理学检查是鉴别诊断的重要手段. 有研究报道, 组织学上预测EHBA最好的病理指标包括胆管增生、肝门纤维化[7]. 而组织学特征表现为髓外造血、巨细胞改变则更多的支持淤胆型婴儿肝炎[8,9]. 最近有来自印度的研究报道, 对EHBA进行剖腹探查前的肝穿刺组织病理学检查, 以了解其病理特征及诊断的准确度. 55例婴儿胆汁淤积患儿进行经皮肝穿刺活检, 发现胆管增生、胆栓形成及门脉纤维化是预测EHBA较好的指标, 其中胆管增生是区别EHBA和IH最重要的指标[10]. 采用具有7个组织学特征(包括肝门胆管增生、小胆管内胆栓形成、肝门淋巴细胞浸润、多核巨细胞、中性粒细胞浸润、肝细胞肿胀、桥接坏死)的15分评分系统对婴儿胆汁淤积的肝组织进行鉴别, 对于鉴别胆道闭锁和新生儿肝炎有较高的敏感性和特异性, 分值越高, 往往预示胆道闭锁的可能性越大[11].
对本组89例患儿的病理资料进行回顾性分析总结, 发现EHBA组和IH组肝组织病变均有以下这些改变: 肝小叶结构变化; 肝细胞变性坏死; 汇管区炎症; 胆汁淤积; 汇管区纤维化; 胆管增生; 巨细胞样变; 髓外造血. 但二者在每种病理变化中的比例不一样. EHBA更多的表现为汇管区纤维化及炎症、胆管增生, 管内多为胆栓, 而IH以巨细胞样变和髓外造血为主. 与上述临床研究结果基本一致.
在临床工作中医生由于过多的担忧延误手术时机对EHBA会带来不良影响, 往往在内科治疗效果不好且影像学检查提示有胆道闭锁时就急于剖腹探查, 从而导致剖腹探查阴性的出现. 本研究中有6例患儿肝胆B超或MRCP均提示胆囊小或显示不清, 临床表现为黄疸持续不退, 大便颜色浅黄至白陶土色, 经内科治疗黄疸消退不显著, 临床拟诊为EHBA, 最终行剖腹探查, 术中发现患儿胆囊小, 肝外胆管存在, 并有不同程度的胆汁黏稠或胆泥淤积, 冲洗后胆道通畅, 术后黄疸消退较快, 最终诊断为IH. 此外, 有1例患儿肝胆B超或MRCP均未提示有肝外胆管发育不良, 但内科退黄护肝治疗效果不佳, 经肝穿刺肝组织学检查提示为EHBA. 影像学检查在鉴别EHBA和IH上存在一定的局限性, 对临床治疗效果不好者可视情况考虑先进行肝穿刺病理诊断, 而不是急于剖腹探查. 临床研究发现肝穿刺活检诊断胆道闭锁的敏感性和特异性均为88.2%[10]. 因此, 在剖腹探查前先进行肝穿刺活检诊, 不仅减少剖腹手术所带来的并发症及死亡率, 而且减轻部分患者经济负担.
尽管肝组织活检是最有效的鉴别诊断的工具, 肝组织病理学检查是诊断的金标准, 然而, 即使是有经验的病理科医师对胆道闭锁与淤胆性婴儿肝炎肝脏病理切片的判读仍是一种挑战. 在本组资料中, 肝脏病理标本病理诊断为EHBA而最终被临床证实的百分比为95.6%. 据报道[10], 在不知道病史、影像学检查机实验室检查的情况下, 10位病理科医师对97份婴儿胆汁淤积的肝脏病理标本进行读片, 病理诊断为EHBA而最终被临床证实的为79%-98%, 阳性预测值为90.7%. 这一方面取决于病理医师的经验, 另一方面取决于肝活检的时间, 即是在病程的什么阶段取标本. 研究显示[12,13]胆道闭锁肝内病变是进行性的, 早期胆管增生, 随后发生纤维化, 导致最后胆消失[14,15]. 国内临床研究报道[16], 胆道闭锁患儿肝脏组织学检查发现胆管增生、汇管区纤维化和胆汁淤积多在生后5-8 wk内出现, 并随日龄增加逐渐加重; 而巨细胞样变在整个病程中均可出现, 在病程早期较为显著. 在病程的早期即使是进行了肝穿刺组织学检查, 可能会因为胆管增生及纤维化不明显而将胆道闭锁诊断为淤胆型婴儿肝炎. 因此, 在临床工作中对二者进行鉴别时不仅仅局限于病理诊断, 还要结合患儿的血生化、影像学检查及对内科保守治疗的反应, 必要时可进行第2次肝穿刺活检或考虑手术探查.
胆道闭锁是引起婴儿病理性黄疸最常见的原因之一, 占婴儿胆汁淤积症的30%以上, 在西方发病率为1:(15 000-19 000), 而在亚洲发病率更高. 其发病原因和致病机制尚不清楚, 可能与病毒感染、免疫损伤、遗传和发育不良等有关. 淤胆型婴儿肝炎病因也较复杂, 二者均可表现为皮肤持续不退或进行性加重的黄疸, 大便浅黄或白陶土色和肝脏病理征, 临床不易鉴别.
巩鹏, 教授, 大连医科大学附属第一医院普外二科
尽管肝组织活检是最有效的鉴别诊断的工具, 肝组织病理学检查是诊断的金标准, 然而, 对胆道闭锁与淤胆性婴儿肝炎肝脏病理切片的判读仍是一种挑战.
有研究报道, 组织学上预测EHBA最好的病理指标包括胆管增生、肝门纤维化. 而组织学特征表现为髓外造血、巨细胞改变则更多的支持淤胆型婴儿肝炎.
本研究设计合理, 结果可靠, 具有重要的临床价值.
编辑: 曹丽鸥 电编:鲁亚静
| 1. | Sokol RJ, Mack C, Narkewicz MR, Karrer FM. Pathogenesis and outcome of biliary atresia: current concepts. J Pediatr Gastroenterol Nutr. 2003;37:4-21. [PubMed] [DOI] |
| 3. | Bassett MD, Murray KF. Biliary atresia: recent progress. J Clin Gastroenterol. 2008;42:720-729. [PubMed] [DOI] |
| 4. | Li MK, Crawford JM. The pathology of cholestasis. Semin Liver Dis. 2004;24:21-42. [PubMed] [DOI] |
| 5. | Pakarinen MP, Rintala RJ. Surgery of biliary atresia. Scand J Surg. 2011;100:49-53. [PubMed] |
| 6. | Hsiao CH, Chang MH, Chen HL, Lee HC, Wu TC, Lin CC, Yang YJ, Chen AC, Tiao MM, Lau BH. Universal screening for biliary atresia using an infant stool color card in Taiwan. Hepatology. 2008;47:1233-1240. [PubMed] [DOI] |
| 7. | Russo P, Magee JC, Boitnott J, Bove KE, Raghunathan T, Finegold M, Haas J, Jaffe R, Kim GE, Magid M. Design and validation of the biliary atresia research consortium histologic assessment system for cholestasis in infancy. Clin Gastroenterol Hepatol. 2011;9:357-362. e2. [PubMed] |
| 8. | Torbenson M, Hart J, Westerhoff M, Azzam RK, Elgendi A, Mziray-Andrew HC, Kim GE, Scheimann A. Neonatal giant cell hepatitis: histological and etiological findings. Am J Surg Pathol. 2010;34:1498-1503. [PubMed] [DOI] |
| 9. | Balamourougane P, Dattagupta S, Bhatnagar V. Evaluation of ultrastructural changes by electron microscopy in neonatal cholestasis. Trop Gastroenterol. 2009;30:167-170. [PubMed] |
| 10. | Rastogi A, Krishnani N, Yachha SK, Khanna V, Poddar U, Lal R. Histopathological features and accuracy for diagnosing biliary atresia by prelaparotomy liver biopsy in developing countries. J Gastroenterol Hepatol. 2009;24:97-102. [PubMed] [DOI] |
| 11. | Lee WS, Looi LM. Usefulness of a scoring system in the interpretation of histology in neonatal cholestasis. World J Gastroenterol. 2009;15:5326-5333. [PubMed] [DOI] |
| 13. | Nio M, Ohi R, Miyano T, Saeki M, Shiraki K, Tanaka K. Five- and 10-year survival rates after surgery for biliary atresia: a report from the Japanese Biliary Atresia Registry. J Pediatr Surg. 2003;38:997-1000. [PubMed] [DOI] |
| 14. | McKiernan PJ, Baker AJ, Kelly DA. The frequency and outcome of biliary atresia in the UK and Ireland. Lancet. 2000;355:25-29. [PubMed] [DOI] |
| 15. | Hadzić N, Davenport M, Tizzard S, Singer J, Howard ER, Mieli-Vergani G. Long-term survival following Kasai portoenterostomy: is chronic liver disease inevitable? J Pediatr Gastroenterol Nutr. 2003;37:430-433. [PubMed] [DOI] |