修回日期: 2010-11-10
接受日期: 2010-11-17
在线出版日期: 2011-01-28
胶原性肠炎是一种少见的肠道炎症性疾病, 诊断并不困难, 但容易漏诊. 本例患者表现为顽固性的水样腹泻, 经过多学科会诊, 最终诊断为胶原性肠炎, 经激素治疗后症状完全缓解.
引文著录: 郭亮, 曲丽梅, 王银萍, 徐红. 胶原性肠炎1例. 世界华人消化杂志 2011; 19(3): 321-323
Revised: November 10, 2010
Accepted: November 17, 2010
Published online: January 28, 2011
Collagenous colitis is a rare inflammatory bowel disease that is not hard to diagnose but easy to be neglected by physicians. Here we report a case of collagenous colitis. A 71-year-old female patient presented with persistent watery diarrhea. A diagnosis of collagenous colitis was made after multidiscipline consultation. The patient was totally relieved of symptoms after hormone therapy.
- Citation: Guo L, Qu LM, Wang YP, Xu H. Collagenous colitis: a report of one case. Shijie Huaren Xiaohua Zazhi 2011; 19(3): 321-323
- URL: https://www.wjgnet.com/1009-3079/full/v19/i3/321.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v19.i3.321
胶原性肠炎是一种少见的肠道炎症性疾病, 截止到1996年底全世界共报到了500多例[1]. 通过CHKD期刊全文数据库搜索1994-2010年仅见有3篇文章报道. 病变主要累及横结肠[2], 小肠和胃也可以受累[3]. 现将吉林大学第一医院1例以水样腹泻为症状的胶原性肠炎报道如下.
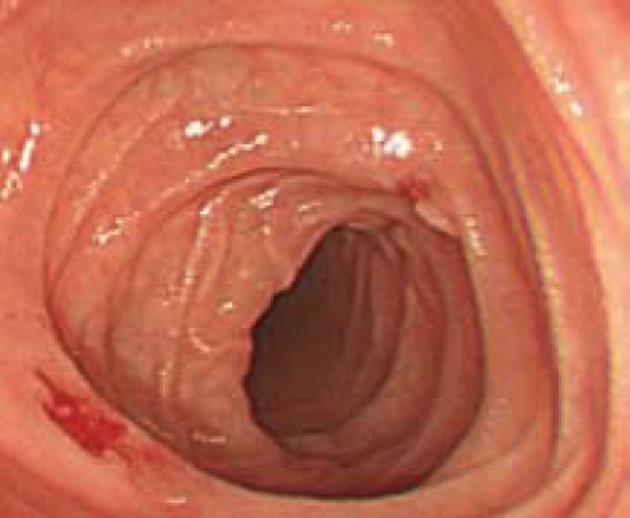
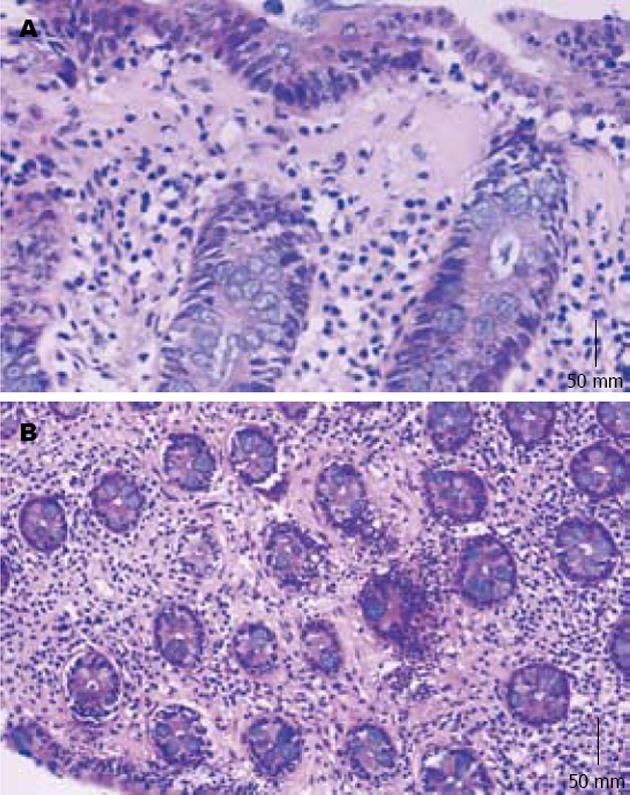
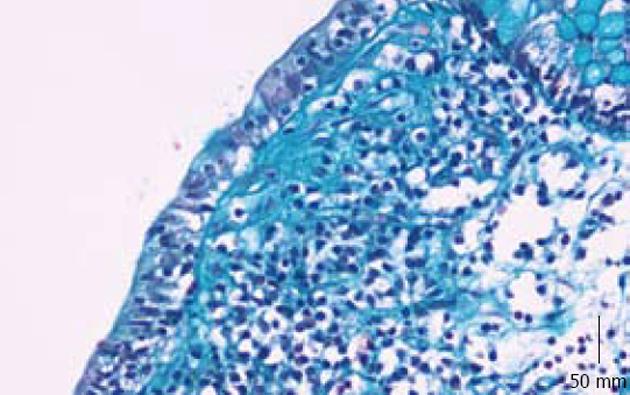
女, 71岁, 10 mo前无明显诱因开始腹泻, 起病急, 每日20-30次, 水样便, 粪便呈深绿色, 量多, 禁食后腹泻无缓解. 病情严重时伴恶心、呕吐, 呕吐物为胃内容物, 每天4-8次, 亦呈深绿色. 便潜血及细菌培养均呈阴性. 患者逐渐出现少尿, 血肌酐尿素氮升高等肾功能不全症状. 患者1992年曾患结肠炎, 当时急性起病, 发热、脓血便, 经当地医院治疗40余天后痊愈出院. 于2010-03-02和2010-03-12行肠镜检查见乙状结肠和直肠黏膜片状充血水肿(图1). 显微镜下观察, 肠黏膜上皮内淋巴细胞浸润, 每100个上皮细胞内<20个, 小凹结构正常, 局部黏膜上皮剥脱, HE切片上黏膜上皮下可见大量粉染均质物呈线性(图2A)和斑片状(图2B), 厚度超过10 µm, Masson三色染色进一步证实大量粉染均质物是胶原纤维(图3). 胶原纤维内可见被包绕的淋巴细胞和血管.
病理诊断: 胶原性肠炎. 后经美国约翰•霍普金斯大学病理学专家会诊, 诊断与吉林大学第一医院诊断意见一致. 给予患者甲强龙和其他对症治疗, 病情好转.
胶原性肠炎又称显微镜下肠炎, 最早在1976年由Lindström描述[4], 临床表现为不明原因难治性水样腹泻, 可自行缓解或复发, 严重影响了患者的生活质量[5]. 胶原性肠炎病因尚不明确, 有研究者认为是一种自身免疫性疾病, 还有一些研究者发现毒素、感染因子及非类固醇抗炎药等诱因可引起腺体周围成纤维细胞的活动紊乱、胶原沉积、吸收障碍, 导致胶原纤维在上皮基底膜沉积, 这些假说都有待于进一步证实[6].
病理学诊断及鉴别诊断: (1)胶原性肠炎特征性改变是上皮下胶原沉积, 厚度达10 µm以上(正常胶原带<7 µm)[7], 胶原层的下缘界限不清, 呈指状突起延伸入表浅的固有层内; (2)上皮内淋巴细胞浸润, 但是每100个上皮细胞间<20个淋巴细胞, >20个的为淋巴细胞性肠炎, 正常情况下可见3-5个淋巴细胞[8]; (3)肠上皮细胞扁平, 局部剥离或缺失; (4)肠隐窝的结构正常, 这是与溃疡性结肠炎和克罗恩病鉴别的要点; (5)固有层内可见淋巴细胞及嗜酸性粒细胞浸润[9].
胶原性肠炎的诊断需要多学科医师的紧密合作: 首先胃肠内科医师应该根据患者的病史和症状安排患者做内镜检查; 然后内镜医师即使在内镜下发现肠黏膜是正常的, 仍然应该在肠道多点取材[10]; 最后, 由病理科医师综合病史、症状、内镜所见及显微镜下的特点客观的得出最终的诊断[11]. 本例患者就是经过多学科会诊, 得到及时、正确的诊断和治疗.
由于胶原性肠炎的病因不明, 抗腹泻药物(洛哌丁胺等), 5-氨基水杨酸, 皮质类固醇和消胆胺都被用来治疗并取得了不同程度的疗效[12]. 目前进行临床随机、双盲、对照实验最多并得到肯定效果的药物是布地奈德, 一种皮质类固醇[13]. 可是, 停药后易复发, 所以推荐长期低剂量的维持用药. 胶原性肠炎呈现良性临床过程, 他的发病并没有增加癌变的风险[14]. 对于病情较重且内科治疗无效者, 可手术治疗[15].
该患者接受激素治疗后, 症状已明显好转. 07-05随访后, 已经无症状. 11-02再次随访已痊愈.
在世界范围内, 随着人们对胶原性肠炎的认识越来越深入, 他的诊断率也在不断升高, 然而国内却很少有人报道. 作为一个严重影响生活质量并可以治愈的疾病, 他应该引起大家的重视.
张锦生, 教授, 复旦大学上海医学院病理学系
Fernández-Bañares等强调了胃肠内科医师、内镜医师和病理医师在诊断胶原性肠炎的过程中进行密切合作的重要性, 并阐述了三者在各自诊断过程中应避免的误区.
本文在国内首次提出了多学科协作在胶原性肠炎诊断过程中的重要性, 提供了简洁的诊断要点, 易于读者的掌握.
本文科学性尚可, 对临床上治疗胶原性肠炎有一定的参考价值.
编辑: 李薇 电编:李薇
| 1. | Bohr J. A review of collagenous colitis. Scand J Gastroenterol. 1998;33:2-9. [PubMed] [DOI] |
| 2. | Koch TR. Collagenous colitis: towards improving our biopsy aim. Am J Gastroenterol. 1999;94:3650-3651. [PubMed] [DOI] |
| 3. | Suskind D, Wahbeh G, Murray K, Christie D, Kapur RP. Collagenous gastritis, a new spectrum of disease in pediatric patients: two case reports. Cases J. 2009;2:7511. [PubMed] [DOI] |
| 4. | Lindström CG. 'Collagenous colitis' with watery diarrhoea--a new entity? Pathol Eur. 1976;11:87-89. [PubMed] |
| 5. | Hjortswang H, Tysk C, Bohr J, Benoni C, Vigren L, Kilander A, Larsson L, Taha Y, Ström M. Health-related quality of life is impaired in active collagenous colitis. Dig Liver Dis. 2010;. [PubMed] |
| 6. | Tysk C, Bohr J, Nyhlin N, Wickbom A, Eriksson S. Diagnosis and management of microscopic colitis. World J Gastroenterol. 2008;14:7280-7288. [PubMed] [DOI] |
| 7. | Liszka Ł, Woszczyk D, Pajak J. Histopathological diagnosis of microscopic colitis. J Gastroenterol Hepatol. 2006;21:792-797. [PubMed] [DOI] |
| 8. | van der Wouden EJ, Karrenbeld A, Kleibeuker JH, Dijkstra G. Microscopic colitis: an unfamiliar but treatable disease. Neth J Med. 2009;67:41-45. [PubMed] |
| 9. | Treanor D, Sheahan K. Microscopic colitis: lymphocytic and collagenous colitis. Current Diagnostic Pathology. 2002;8:33-41. [DOI] |
| 10. | Jobse P, Flens MJ, Loffeld RJ. Collagenous colitis: description of a single centre series of 83 patients. Eur J Intern Med. 2009;20:499-502. [DOI] |
| 11. | Fernández-Bañares F, Salas A, Esteve M. Pitfalls and errors in the diagnosis of collagenous and lymphocytic colitis. Journal of Crohn's and Colitis. 2008;2:343-347. [DOI] |
| 12. | Abdo A, Raboud J, Freeman HJ, Zetler P, Tilley J, Chaun H, Whittaker JS, Amar J, Halparin L, Enns R. Clinical and histological predictors of response to medical therapy in collagenous colitis. Am J Gastroenterol. 2002;97:1164-1168. [PubMed] [DOI] |
| 13. | Bonderup OK, Hansen JB, Teglbjaerg PS, Christensen LA, Fallingborg JF. Long-term budesonide treatment of collagenous colitis: a randomised, double-blind, placebo-controlled trial. Gut. 2009;58:68-72. [PubMed] |
| 14. | Kao KT, Pedraza BA, McClune AC, Rios DA, Mao YQ, Zuch RH, Kanter MH, Wirio S, Conteas CN. Microscopic colitis: a large retrospective analysis from a health maintenance organization experience. World J Gastroenterol. 2009;15:3122-3127. [PubMed] [DOI] |
| 15. | Nyhlin N, Bohr J, Eriksson S, Tysk C. Microscopic colitis: a common and an easily overlooked cause of chronic diarrhoea. Eur J Intern Med. 2008;19:181-186. [PubMed] [DOI] |