修回日期: 2010-03-15
接受日期: 2010-03-23
在线出版日期: 2010-04-28
本文复习2例肝脏孤立性坏死结节的临床及病理资料, 并行免疫组织化学标记和特殊染色. 结合文献探讨肝脏孤立性坏死结节的临床、病理特点及可能的病因.
引文著录: 王红群, 吴正升. 肝脏孤立性坏死结节2例. 世界华人消化杂志 2010; 18(12): 1290-1293
Revised: March 15, 2010
Accepted: March 23, 2010
Published online: April 28, 2010
In this report, we present two cases of solitary necrotic nodule (SNN) of the liver. The clinical, pathological and immunohistochemical datas of these two patients are analyzed and a review of relevant literature is conducted to investigate the clinical and pathological characteristics and possible causes of SNN.
- Citation: Wang HQ, Wu ZS. Solitary necrotic nodule of the liver: a report of two cases and review of the literature. Shijie Huaren Xiaohua Zazhi 2010; 18(12): 1290-1293
- URL: https://www.wjgnet.com/1009-3079/full/v18/i12/1290.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v18.i12.1290
肝脏孤立性坏死结节(solitary necrotic nodule, SNN)是一种少见的良性疾病, 1983年由Shepherd和Lee首先描述[1], 文献中报道较少. 2006-2009年安徽医科大学第一附属医院及合肥市第三人民医院病理科在外检中遇到2例SNN, 现结合文献复习, 探讨其临床病理特征及可能的病因.
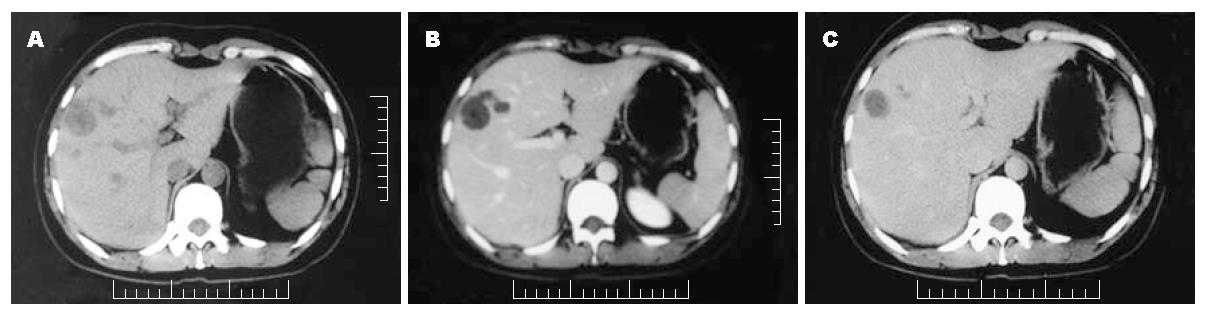
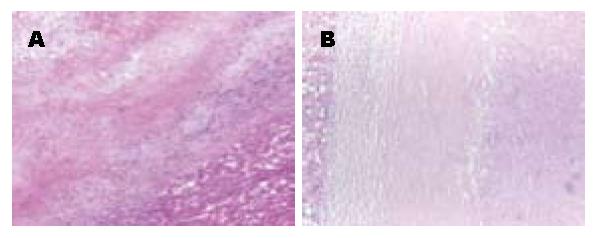
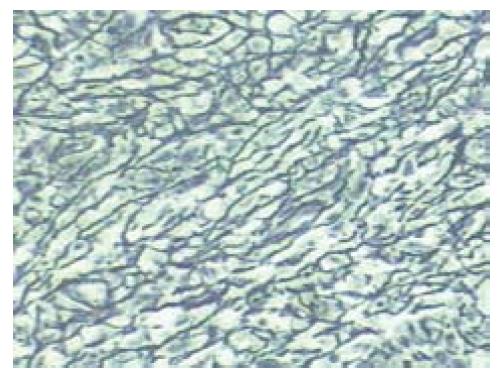
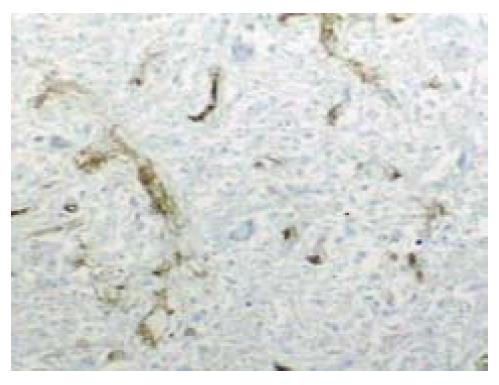
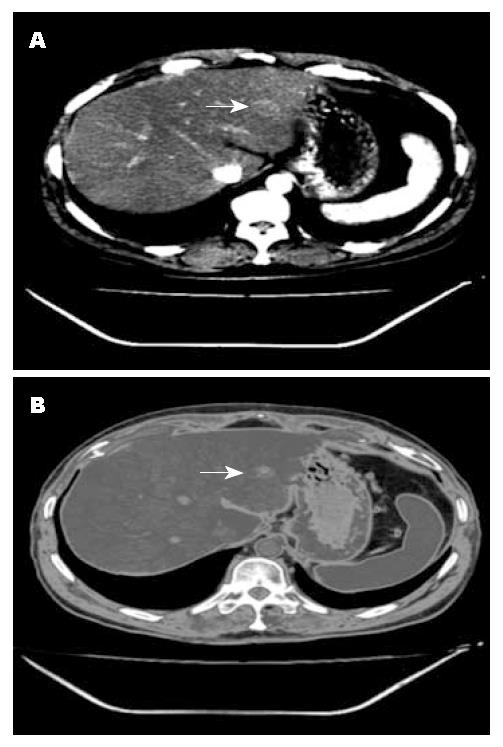
病例1, 女, 35岁, 平常无不适症状, 于2006年体检偶然发现, 实验室检查包括血常规、电解质、肝功能和肿瘤十二项检验结果等均无异常, HAV、HBV及HCV均为阴性. CT提示肝右叶多发性小血管瘤及肝右叶被膜下见一低密度病变(图1), B超示肝右叶低回声病变, 内部回声欠均匀. 大体送检为部分肝组织, 大小约5 cm×5 cm×3 cm, 切面见一4 cm×3 cm×3 cm大小的灰白结节, 结节境界清楚, 其周围见充血出血带(图2). 另送部分肝组织, 大小分别为1.2 cm×0.8 cm及0.5 cm×0.5 cm, 切面呈紫褐色(镜下为海绵状血管瘤). 光镜下: 结节中央为嗜伊红凝固性坏死灶, 可见少量残存的肝细胞及少量多核巨细胞残影, 局部可见小灶炎细胞聚集灶(见大量炎细胞, 包括淋巴细胞、组织细胞、中性粒细胞、浆细胞等), 坏死区周围纤维组织包裹, 纤维组织增生伴玻璃样变性及少到中等量的淋巴细胞浸润, 并可见少量嗜酸性粒细胞、浆细胞、单核细胞及多核巨细胞等炎细胞浸润(图3A). 周围肝组织轻度淤胆、脂肪变性、水肿, 肝窦内充满血液, 汇管区纤维组织轻度增生伴少量淋巴细胞浸润, 小叶间静脉及小叶下静脉明显扩张. 另送肝组织见2处海绵状血管瘤, 直径0.5-1.2 cm. 石蜡切片做免疫组织化学检查及特殊染色, PAS染色阴性, 抗酸染色阴性, 铁染色阴性, Ag+VG显示网状纤维及胶原的轮廓保存完好(图4), Vim坏死组织及周边纤维组织阳性. CD34见较多小血管残影阳性(图5), CD68弥漫性阳性, CK少量残存细胞阳性. 患者因为CT显示低密度病变, 怀疑是恶性肿瘤, 术中行冰冻切片, 冰冻结果描写为凝固性坏死灶, HE常规诊断为肝脏孤立性坏死结节. 该例患者术后恢复较好, 随访36 mo均未复发.
病例2, 男, 46岁, 2008年因外伤致右侧肋骨骨折行CT及超声检查, 发现肝左叶实质一低密度病变, 实验室检查示血常规、电解质及肝功能正常, 肿瘤十二项检验结果均阴性, HAV、HBV及HCV均为阴性, HbsAb弱阳性. 患者血脂高, 三酰甘油: 4.24 mmol/L(正常值0.4-2.00 mmol/L), 总胆固醇7.48 mmol/L(正常值3.00-5.70 mmol/L), 低密度脂蛋白和极低密度脂蛋白均高于正常值(分别为4.59及1.93 mmol/L). 患者患有2型糖尿病多年. CT平扫示肝实质密度弥漫性减低. 增强后动脉期肝左叶见一明显强化影, 境界清楚, 强化欠均, 静脉期病灶强化程度明显减退, 余肝实质内未见明显强化(图6). 彩色多普勒超声显示: 肝左外叶探及大小约1.6 cm×1.5 cm偏低回声包块, 边界清楚, 后方回声增强, 内部回声欠均匀; 脂肪肝. 手术中见肝左叶稍肥厚, 肝左叶见一直径约2 cm的包块, 表面凹陷, 大体送检为灰红色不规则组织, 大小约4.5 cm×3.0 cm×2.5 cm, 切面见一直径1.8 cm的灰白色结节, 与周围组织界限清楚, 质韧. 光镜下: 结节中央为淡红色凝固性坏死区, 可见脂肪空泡残影及胆固醇结晶, 周围见纤维组织增生伴玻璃样变性, 纤维组织内中等量的淋巴细胞及少量浆细胞、嗜酸性粒细胞浸润, 纤维组织与坏死区有狭窄的均质的玻璃样变性带(图3B). 周围肝组织轻度肝细胞水肿、淤胆及明显脂肪变性, 汇管区纤维组织轻度增生伴淋巴细胞浸润, 小叶间静脉及小叶下静脉明显扩张. 石蜡切片做免疫组织化学检查及特殊染色, PAS染色阴性, 抗酸染色阴性, 铁染色阴性, Ag+VG显示网状纤维及胶原的轮廓保存完好, Vim坏死组织及周边纤维组织阳性. CD68散在阳性, CK阴性, CD34染色小灶性阳性. 患者因为CT提示肝左叶有一病变灶, 怀疑是恶性肿瘤, 术中行冰冻切片, 冰冻结果也描写为凝固性坏死灶, HE常规诊断为肝脏孤立性坏死结节. 患者术后恢复较好, 顺利出院, 随访7 mo未复发.
肝孤立性坏死结节是一种不常见的病变, 经常被诊断为恶性转移病灶, 大部分患者没有明显的症状, 多是因为其他疾病到医院检查无意中发现, 或是体检中发现. 文献报道SNN大部分位于包膜下, 少数位于肝实质中; 且大部分位于右叶, 少数位于左叶; 绝大部分患者为单结节, 少数为多结节, 平均直径为2-3 cm左右; 血清中CA-19及CEA等肿瘤标志物检验结果是正常的[2-4]. 在本组病例中, 1例位于肝左叶实质中, 1例位于肝右叶肝被膜下, 结节直径分别为1.8 cm及4 cm. 2例患者血液中肿瘤标志物检验结果正常, 与文献相符. 且2例患者肝功能正常, 没有肝炎病毒感染.
显微镜下, 所有患者均有SNN的典型图像: 由中心凝固性坏死部分及周围的纤维膜组成, 纤维膜伴炎细胞浸润, 炎细胞包括组织细胞、淋巴细胞、浆细胞、嗜酸性粒细胞等, PAS染色、Grocott及抗酸染色显示没有细菌、真菌及寄生虫感染[1-4]. 本文2例SNN均有上述的典型图像, PAS染色及抗酸染色也为阴性.
SNN的病因是多种的: SNN可能潜在代表各种良性疾病演化的过程, 如感染性脓肿、寄生虫性肉芽肿、血管瘤(或血管源性病变)、良性肿瘤、血肿、外伤等良性疾病发展而来; 约50%的病例能找到伴随的肿瘤[1-6]. 本文2例患者免疫组织化学及特染显示有保留完整的网状纤维, Vim阳性, CD68阳性, 提示在坏死过程中有巨噬细胞吞噬坏死组织, 同时伴有纤维组织产生. 且结节周围肝组织均有轻度水肿、淤胆及不同程度的脂肪变性, 汇管区纤维组织均有轻度增生伴淋巴细胞浸润, 小叶间静脉及小叶下静脉明显扩张, 也提示病变区及周围肝组织缺血并伴有不同程度的炎症反应.
本组病例中, 例1合并多发性肝血管瘤, 病变周围肝窦扩张且充满血液, 坏死结节中, 有较多的小血管残影(CD34阳性), 灶性大量炎细胞聚集, CD68弥漫性阳性. 推测该例患者SNN的发生与血管瘤密切相关, 与Berry[5]报道相同. 可能是血管瘤硬化、退变、缺血坏死, 同时反应性引起炎细胞浸润并吞噬包裹坏死组织, 周围纤维组织增生, 形成特征性的坏死结节.
本文例2中, 超声检查示患者脂肪肝, 患者血脂明显升高, 病变周围肝细胞明显脂肪变性, 在坏死结节中, 有脂肪空泡残影及胆固醇结晶, 同时病变周围小叶间静脉及小叶下静脉均明显扩张, 可能与脂肪肝及缺血有关, 在文献中尚未见相关报导, 尚需在大样本病例中进一步观察, 该例患者没有血管瘤, 也侧面说明SNN的病因是多方面的.
影像学中, 2例CT平扫显示低密度病灶, 其中例2增强后见强化影, 2例超声示低回声病变. 文献报导, 超声检查显示绝大部分患者为低回声病变, 或伴有轻微的高回声边缘, 所有患者均为非均质性回声[2,4,7]; CT平扫SNN为低密度病灶, 少数病例延迟像显示边缘有轻度强化[7].
SNN是少见病变, 没有明显的症状及潜在的并发症, 此疾病对身体健康没有较大的影响[2], 临床医师结合影像学检查及实验检查结果综合判断, 尽量避免手术治疗以减少不必要的创伤, 最好的治疗方法就是保守治疗及随访.
肝脏孤立性坏死结节是一种少见的良性疾病, 1983年由Shepherd和Lee首先描述, 国内外文献中报道较少. 临床上没有潜在的并发症, 对身体健康没有较大的影响, 多是无意中发现, 具体病因尚在研究中.
肖恩华, 教授, 中南大学湘雅二医院放射教研室
该疾病的典型图像已为大家熟悉, 其病因成为研究热点, SNN可能潜在代表各种良性疾病演化的过程, 部分作者认为是血管瘤演变而来.
本文具有实用价值, CT平扫示低密度病变, 少数病例增强后可见强化影. 超声示低回声病变, 病理有典型的图像, 对临床医师的诊断及治疗有一定的指导作用, 尽量避免手术治疗以减少不必要的创伤, 最好的治疗方法就是保守治疗及随访.
本文立意尚可, 内容有一定参考价值.
编辑: 李军亮 电编: 何基才
| 1. | Shepherd NA, Lee G. Solitary necrotic nodules of the liver simulating hepatic metastases. J Clin Pathol. 1983;36:1181-1183. [PubMed] [DOI] |
| 2. | Zhou YM, Li B, Xu F, Wang B, Li DQ, Liu P, Yang JM. Clinical features of solitary necrotic nodule of the liver. Hepatobiliary Pancreat Dis Int. 2008;7:485-489. [PubMed] |
| 3. | Kondi-Pafiti AI, Grapsa DS, Kairi-Vasilatou ED, Voros DK, Smyrniotis VE. "Solitary" necrotic nodule of the liver: an enigmatic entity mimicking malignancy. Int J Gastrointest Cancer. 2006;37:74-78. [PubMed] [DOI] |
| 4. | De Luca M, Luigi B, Formisano C, Formato A, De Werra C, Cappuccio M, Loffredo A, Forestieri P. Solitary necrotic nodule of the liver misinterpreted as malignant lesion: considerations on two cases. J Surg Oncol. 2000;74:219-222. [PubMed] [DOI] |
| 5. | Berry CL. Solitary "necrotic nodule" of the liver: a probable pathogenesis. J Clin Pathol. 1985;38:1278-1280. [PubMed] [DOI] |
| 6. | Tsui WM, Yuen RW, Chow LT, Tse CC. Solitary necrotic nodule of the liver: parasitic origin? J Clin Pathol. 1992;45:975-978. [PubMed] [DOI] |