修回日期: 2008-01-23
接受日期: 2008-03-08
在线出版日期: 2008-03-28
目的: 探讨经皮肝穿刺胆道造影(percutaneous transhepatic cholangiography, PTC)诊断胰胆管合流异常(pancreaticobiliary maljunction, PBM)的可行性, 总结其影像学诊断特征.
方法: 回顾性分析1999-01/2007-02连续257例因阻塞性黄疸(obstructive jaundice, OJ)PTC下行介入治疗患者的临床及影像学资料, 确立病例入选标准与PBM诊断参考标准, 从中筛选出资料完整、胰管显影的病例35例, 测量胆胰共同管长度和直径、汇合处胆胰管直径、汇合角度等, 并经校正得到实际数值, 结果经统计学处理.
结果: PBM确诊31例, PTC检出率为12.06%. 共同管长度为9.88±4.55 mm, 明显高于正常长度标准(P<0.05). 十二指肠乳头位置影响共同管长度大小. 汇合处胆总管直径、胰管直径、共同管直径分别为3.20±1.62 mm、2.06±0.82 mm和3.03±1.03 mm, 与正常值比较无统计学差异.
结论: PTC诊断PBM方法可行、安全、有效, PBM的PTC表现具有一定的特征性.
引文著录: 李臻, 马骥, 韩新巍. PTC对胰胆管合流异常的诊断. 世界华人消化杂志 2008; 16(9): 966-970
Revised: January 23, 2008
Accepted: March 8, 2008
Published online: March 28, 2008
AIM: To investigate the feasibility of percu-taneous transhepatic cholangiography (PTC) in the diagnosis of adult pancreaticobiliary maljunction (PBM), and to summarize its radiological characteristics.
METHODS: The clinical data of consecutive 257 patients with obstructive jaundice (OJ) receiving the PTC drainage in our hospital from January 1999 to February 2007 were collected. Clinical findings and cholangiopancreatographic results were retrospectively analyzed. Meanwhile the standard for selecting cases and diagnosing PBM was established. A total of 35 cases were selected and both biliary and pancreatic ducts were opacified. The obtained data were statistically analyzed.
RESULTS: PBM was diagnosed in 31 cases, and PTC detection rate was 12.06% (31/257). The length of common duct and the confluence angle of the pancreaticobiliary ducts were 9.87 ± 4.55 mm, which were significantly different from normal values (P < 0.05). The site of duodenal papilla had influences on the length of common duct. The diameters of common bile duct, pancreatic duct and common duct near the confluence were 3.20 ± 1.62 mm, 2.06 ± 0.82 mm, 3.03 ± 1.03 mm, respectively. There was no statistical difference between them and the normal values.
CONCLUSION: PTC is safe, effective and available to diagnose PBM. PTC finding of PBM has its own characteristics to some extent.
- Citation: Li Z, Ma J, Han XW. Percutaneous transhepatic cholangiography in diagnosis of pancreaticobiliary maljunction. Shijie Huaren Xiaohua Zazhi 2008; 16(9): 966-970
- URL: https://www.wjgnet.com/1009-3079/full/v16/i9/966.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v16.i9.966
胰胆管合流异常(pancreaticobiliary maljunction PBM)为胚胎发育异常导致的胆胰管在十二指肠壁外异常汇合的一种先天性发育畸形, 解剖学上胰胆管高位汇合, 功能上因失去Oddi括约肌的控制, 使胆汁和胰液相互逆流, 引发诸多相关胆道和胰腺疾病[1]. PBM的临床诊断报道主要以ERCP和术中胆道造影[2]等影像学方法为主, 虽有CT、放射性核素扫描及超声内镜诊断PBM的报道[3-4], 但应用极少. 经皮肝穿刺胆道造影(percutaneous transhepatic cholangiography, PTC)为顺行性胆树造影, 在肝内胆管即胰胆管汇合部以外的区域穿刺、插管和注射对比剂, 不影响胰胆汇合部的生理功能和解剖结构, 几乎完全自然状态下显示胰胆管及汇合部, 故对PBM的诊断价值更大. PTC诊断PBM尚未见文献报道, 韩新巍 et al[5]曾对经皮肝穿刺胆道引流(percutaneous transhepatic choledochus drainage, PTCD)中胰胆共同管与胰液、胆汁相互逆流的关系作了初步探讨, 为本研究较早的映射.
收集1999-01/2007-02连续257例因阻塞性黄疸(obstructive jaundice, OJ)经PTC行介入治疗的患者临床及影像学资料, 所有患者均在PTC后完成PTCD和/或胆道内支架置入术.
以PTCD术中出现胆胰管显影者为研究对象, 观察胆胰汇合情况及其与十二指肠壁的关系, 测量共同管长度、直径、汇合处胆胰管直径及汇合角度. 以术中造影导管直径为校正标准, 计算出实际数值, 连续测量3次以减少误差. 所有数据由SPSS13.0统计软件包完成处理. PTC图像分析采取双盲法, 由两位放射科医师共同阅片, 着重观察胆道梗阻部位、胆胰管及共同管形态、乳头位置等. 研究对象纳入标准: (1)因OJ而PTC下行介入减黄治疗, PTCD时胰管及壶腹部显影良好, 彼此边界清晰, 可进行相关数据的测量及形态学征象的观察. (2)病例资料齐全, 具有OJ病变的组织病理学结果.
257例OJ患者PTCD术中出现胰管显影35例, 诊断PBM 31例, 检出率为12.062%(31/257), 其中男19例, 女12例, 年龄37-88(平均63.03±12.09)岁, B-P型PBM14例、P-B型15例、复杂型2例. 31例PTC技术实施及后续介入减黄治疗均获成功, 未出现严重并发症, 仅2例出现短暂性穿刺道渗血, 1例出现皮下局限性胆汁外渗导致的蜂窝织炎, 经对症处理后均得以控制. 31例PBM患者经病理证实为非胆管源性肿瘤7例, 原发胆管上皮的肿瘤21例, 胆管炎症1例, 慢性胰腺炎1例, 慢性胆囊炎并结石1例. 血清胆红素水平54.6-804.4 μmol/L. 主要临床表现见表1, 有关测量、观察结果见表2-5, 十二指肠乳头位置与共同管长度的关系具有显著意义(χ2 = 14.498, P = 0.002), 其位置即壶腹部开口愈远, 共同管愈长. 十二指肠乳头部位与胰胆管汇合角度无统计学意义(χ2 = 4.607, P = 0.203, 表4).
| 项目 | B-P型 | P-B型 | 复杂型 | 合计 |
| 平均年龄(岁) | 62.692±11.736 | 63.467±13.590 | 57.5 | |
| 腹胀(痛)纳差 | 12 | 12 | 2 | 26 |
| 白陶土大便 | 7 | 10 | 1 | 18 |
| 胆囊癌 | 2 | 3 | 0 | 5 |
| 肝总管 | 6 | 4 | 1 | 11 |
| (肝门)癌 | ||||
| 胆总管癌 | 0 | 3 | 0 | 3 |
| 肝内胆管 | 0 | 1 | 1 | 2 |
| 细胞癌 | ||||
| 胰头癌 | 3 | 1 | 0 | 4 |
| 胃癌 | 1 | 2 | 0 | 3 |
| 胆管炎 | 1 | 0 | 0 | 1 |
| 慢性胰腺炎 | 1 | 0 | 0 | 1 |
| 胆系结石 | 6 | 6 | 0 | 12 |
| 慢性胆囊炎 | 4 | 10 | 1 | 14 |
| 项目(mm) | n | 大小范围 | mean±SD |
| 汇合处胆总管直径 | 31 | 1.298-9.337 | 3.201±1.617 |
| 汇合处主胰管直径 | 31 | 0.924-4.155 | 2.061±0.817 |
| 共同管长度 | 31 | 0.0001-18.476 | 9.875±4.548 |
| 共同管直径 | 272 | 1.565-5.945 | 3.027±1.034 |
| 胆总管、胰管 | 31 | 0.0003-99.250 | 55.302±22.513 |
| 汇合角度(度) |
| 显影范围 | n | 形态表现 | |
| 规则 | 不规则狭窄、中断 | ||
| 胰头部 | 16 | 11 | 5 |
| 胰体部 | 4 | 4 | 0 |
| 胰管全部 | 11 | 10 | 1 |
| 副胰管 | 2 | 2 | 0 |
| 项目 | 降部中1/3 | 异常开口组 | ||
| 降部下1/3 | 交界处 | 水平部 | ||
| 十二指肠 | 12 | 9 | 5 | 5 |
| 乳头位置共同管长度(mm) | 6.806 | 9.280 | 14.297 | 13.891 |
| 项目 | 降部中1/3 | 异常开口组 | ||
| 降部下1/3 | 交界处 | 水平部 | ||
| 十二指肠 | 12 | 9 | 5 | 5 |
| 乳头位置汇合角度(度) | 50.811 | 51.078 | 54.597 | 74.393 |
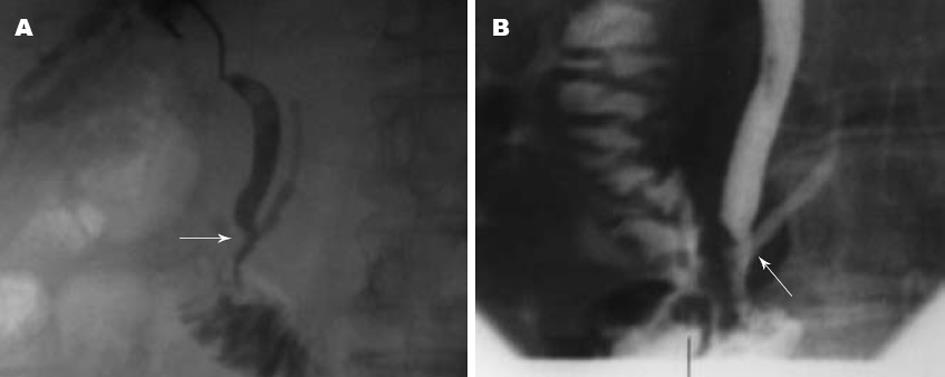
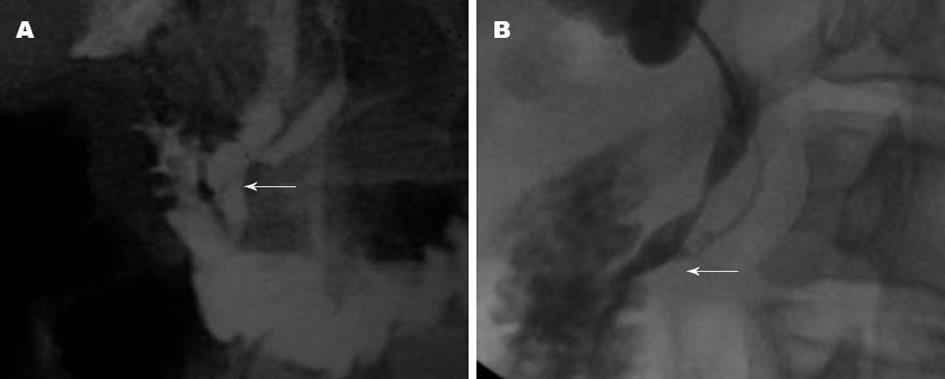
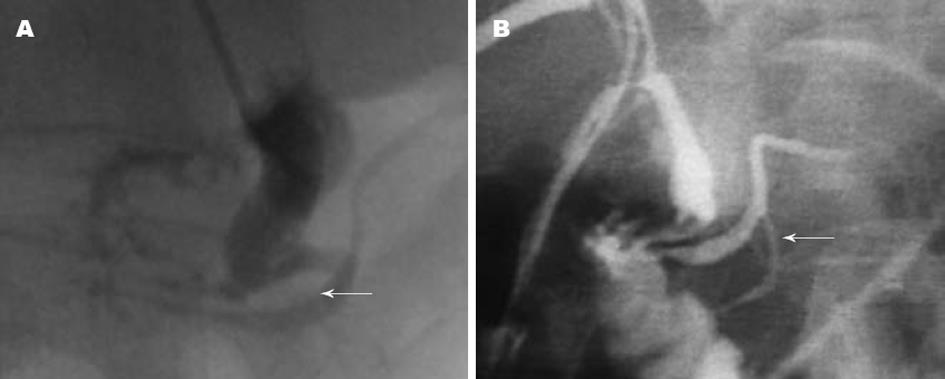
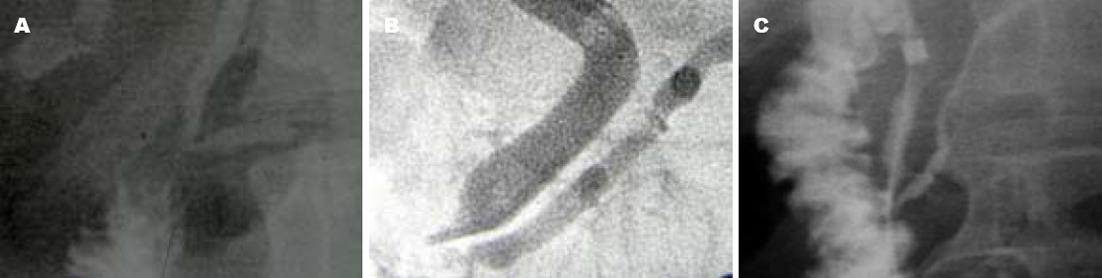
31例PBM共同管长度测量平均值为9.875±4.548 mm, 显著高于正常值(P<0.05). 胆胰管汇合角度55.302±22.513度, 与正常值(30-47度)比较差异有显著性(P<0.05). 31例PBM中B-P型14例(图1A-B)、P-B型15例(图2A-B)、复杂型2例(2例副胰管显影, 图3A-B). 所有显影的胰管, 形态多规则, 仅6例出现狭窄或中断, 据临床资料诊断为胰头癌. 本组胰管显影35例患者, PBM31例, 另4例为非PBM因素导致胰管显影, 具体影像学观见图4.
传统认为PTC是诊断OJ的金标准, 但随着无创影像技术的不断发展, 临床上已很少将其作为单纯的诊断方法, 而更大意义上作为介入治疗的操作步骤之一[6]. PTC时可见胆总管、胰管汇合异常, 提示PTC可诊断PBM, 但既往尚无文献报道, Kogure et al[7]曾报告PTC下置入自膨式金属支架治疗合并有PBM的恶性梗阻性黄疸患者. 虽然ERCP诊断PBM的技术条件相对成熟, 但操作导致急性胰腺炎、胆管炎、出血等并发症的发生率高[8], 尤其小儿和一般状况差的老年患者临床应用受限[9]; 且对于胆胰"V型"汇合、共同管较短时, 常常因插入造影导管的偏差导致造影失败[10]. MRCP因无创, 可作为筛查方法, 但精确性不及ERCP. 术中胆道造影虽直观, 但技术要求高、创伤大, 不宜单独用作常规诊断手段; 且手术对胆胰管有一定的牵拉和推移, 干扰其空间关系和解剖结构. 相比之下, PTC安全、微创, 不干扰胰胆管的空间关系和解剖结构, 能够动态调整造影的投照位置, 最佳显示胰胆管和共同管, 诊断PBM有优势.
胰胆共同管长度异常是诊断PBM的关键性指标, 但诊断标准报道不一. 随着对PBM认识的提高, ERCP诊断PBM的共同管标准逐渐放宽, 已从≥15 mm、≥12 mm、≥8 mm到当前≥6 mm[11], 可见临床诊断标准-共同管长度处于缩短的趋势[12]. 正常共同管长度可因测量方法不同而存在差异, 日本学者多认为长度为5 mm左右[13]. Dowdy对成人100例尸检的结果显示, 正常共同管的长度平均为4.4 mm[14]. 多数学者测量后亦认为, 成人共同管长度大于5 mm即可诊断为PBM[15]. 李玉民 et al[16]报道Oddi括约肌长度范围平均为6 mm, 超出此范围, 共同管将失去Oddi括约肌控制. 1994年日本PBM研究会通过诊断标准: 据放射学或解剖学检查, 胆总管、胰管在十二指肠壁外异常汇合, 放射学检查以肠道内对比剂或气体显示的肠道边缘为界[17]. 该标准为影像学对胰胆管相关量化指标的研究提供了依据.
据文献资料和本组病例分析, PTC诊断PBM的参考标准为: (1)胆胰管在十二指肠壁外高位汇合, 十二指肠降段切线位投照时共同管长度≥6 mm; (2)胆总管与主胰管汇合角度较大(>45度)、胆汁内胰淀粉酶含量高(超过1000 U/L); (3)胆总管与主胰管之间存在未退化的背侧胰管等异常交通, 导致胆胰逆流. 具备其中一条即可诊断为PBM. 影像学分型采用国际通用的Komi分型法[18]:Ⅰ型B-P型、Ⅱ型P-B型、Ⅲ型复杂型, 伴有副胰管开口于十二指肠. 根据有无交通支及胰管系统扩张情况又分为a、b、c三个亚型.
据上述诊断标准, 本组胰管显影的35例病例中, 确诊为PBM 31例, 另4例为非PBM因素导致胰管显影, 考虑原因如下: (1)胆胰管之间的纵行肌(壶腹隔膜)缺如[19]但影像学观察困难; (2)Oddi括约肌功能障碍(sphincter or dysfunction, SOD), 导致胆汁胰液相互逆流, 本组1例胆囊切除术后, 诊断为SOD.
总结本组PTC显示的共同管形态, 有以下特征: (1)直管型: 因共同管过长, 仅远端部分(十二指肠壁内段)有Oddi括约肌包绕, 近汇合处解剖学缺少括约肌控制, 当远端括约肌处于舒张状态时, 共同管近远端直径差别不大, 呈近似平直管状结构, 占31.03%. (2)圆锥型: 共同管远端因括约肌段收缩而窄细, 尖指向外下, 而近汇合处直径相对大, 形态似"圆锥状", 占58.62%. 若近远端直径差别较大时可呈漏斗状. (3)悬空型: 共同管几乎不显影或仅共同管汇合处显影, 汇合点与十二指肠肠壁之间有一定距离, 酷似此段悬空, 但解剖学共同管存在, 为各种因素导致共同管梗阻或括约肌痉挛所致, 占10.34%. 各形态类型所占比例接近文献类似的报道[20].
PTC时胰胆管显影的同时对比剂进入十二指肠, 可准确观察十二指肠乳头位置. 解剖学认为乳头位于十二指肠降部中段为正常, 于降部下段及以远为异常, 即壶腹部开口异位. 尸检报告曾显示[21]: 乳头位于十二指肠降部中1/3位置约占67%, 余位于降部上1/3或以远部位. 本研究中, 乳头位于降部中1/3者占38.71%(12/31), 余61.29%(19/31)均为异常开口于十二指肠降部中1/3以远, 异位率远高于文献报告[22], 但未见向十二指肠降部中1/3以近异位者. 本研究发现, 乳头位置异位越远共同管越长(P<0.05); 而乳头位置与汇合角度并无相关性. 故认为PBM是十二指肠乳头远端异位的高发人群.
PBM的PTC影像学诊断特征可总结如下: (1)胆胰管以较长的共同管与十二指肠壁"Y型"连接, 共同管长度≥6 mm; (2)十二指肠乳头多数向降部中段以远异位, 异位越远, 共同管越长; (3)共同管可呈"悬空征"而不显影, 但高位汇合点距离肠壁≥6 mm; (4)胆胰管汇合角度加大; 胆汁胰淀粉酶增高支持胰液逆流.
值得强调的是, 经PTC途径可对胆道病变部位行钳夹病理活检[23], 由病理结果可探讨PBM与胆系疾病的关系; PTC对于PBM诊断有独特优势. PTC一旦发现胰管显影、胰胆管在十二指肠壁外高位汇合时, 应注意调整DSA的投照方向, 行十二指肠降段切线位投照, 最佳显示胰胆管汇合形态和乳头结构; 同时对比剂充盈十二指肠腔以清晰显示肠壁边缘, 便于测量、减少误差. 必要时肌注654-2针预防或解除壶腹部痉挛.
研究表明, PTC诊断PBM并发症发生率低、技术可行、安全; 同时借助PTC可对PBM并发的OJ行减黄治疗. PBM的临床诊断和认识尚不成熟, 诸多问题如选择合适的方法早期确诊PBM、PBM诊断的优化方法选择、PBM与胆系癌的联系等有待于进一步研究.
胰胆管合流异常(PBM)为胚胎发育异常导致的胆管和胰管在十二指肠壁外高位汇合的一种先天性畸形, 功能上失去Oddi括约肌的控制, 胆汁和胰液相互逆流, 引发诸多相关胆胰疾病. PTC为顺行性胆树造影, 在肝内胆管即胰胆管汇合部以外的区域穿刺、插管和注射对比剂, 不影响胰胆汇合部的生理功能和解剖结构, 几乎完全自然状态下显示胰胆管及汇合部, 对PBM诊断价值更大.
张学, 教授, 中国协和医科大学基础医学院医学遗传学系.
PBM诊断的优化方法选择、PBM临床诊断标准问题以及如何提高PTC诊断PBM的精确性等是该研究领域的热点.
日本学者Kamisawa et al分别从不同角度探讨了PBM的临床诊断方法与意义.
本文首次探讨PTC诊断PBM的可行性, 初步提出PTC诊断PBM的影像学参考标准, 并详细描述了PBM的PTC影像学特征. 创新性应用PTC下胆道活检技术, 对合并PBM的阻塞性黄疸患者行病理学研究, 可进一步探讨PBM与胆胰疾病之间的病理联系.
本文在大量的PTC检查后对胰胆管合流异常分型有进一步认识, 若有MRCP对照研究, 则是一篇更好的论文.
编辑: 李军亮 电编:郭海丽
| 4. | Fujii H, Matsumoto Y, Yamamoto M, Miura K, Matsuda M, Sugahara K. Bile flow analysis by hepatobiliary scintigraphy in the terminal bile duct in patients with congenital malformations of the pancreatico-biliary ductal system. Gastroenterol Jpn. 1991;26:201-208. [PubMed] [DOI] |
| 7. | Kogure H, Tsujino T, Yagioka H, Sasaki T, Nakai Y, Hirano K, Sasahira N, Isayama H, Tada M, Kawabe T. Self-expandable metallic stents for malignant biliary obstruction with an anomalous pancreaticobiliary junction. Surg Endosc. 2008;22:787-791. [PubMed] [DOI] |
| 8. | Christensen M, Matzen P, Schulze S, Rosenberg J. Complications of ERCP: a prospective study. Gastrointest Endosc. 2004;60:721-731. [PubMed] [DOI] |
| 9. | Irie H, Honda H, Jimi M, Yokohata K, Chijiiwa K, Kuroiwa T, Hanada K, Yoshimitsu K, Tajima T, Matsuo S. Value of MR cholangiopancreatography in evaluating choledochal cysts. AJR Am J Roentgenol. 1998;171:1381-1385. [PubMed] [DOI] |
| 11. | Kamisawa T, Amemiya K, Tu Y, Egawa N, Sakaki N, Tsuruta K, Okamoto A, Munakata A. Clinical significance of a long common channel. Pancreatology. 2002;2:122-128. [PubMed] [DOI] |
| 17. | Matsumoto Y, Fujii H, Itakura J, Mogaki M, Matsuda M, Morozumi A, Fujino MA, Suda K. Pancreaticobiliary maljunction: etiologic concepts based on radiologic aspects. Gastrointest Endosc. 2001;53:614-619. [PubMed] [DOI] |
| 18. | 董 蒨. 小儿肝胆外科学. 第1版. 北京: 人民卫生出版社 2005; 412. |
| 20. | 巫 北海. 胆胰管十二指肠连接区疾病. 中国医学计算机成像杂志. 1999;5:228-239. |