修回日期: 2008-02-25
接受日期: 2008-02-29
在线出版日期: 2008-03-08
目的: 研究高危与低危生活方式食管癌患者放化疗后的临床效果.
方法: 对重庆市万州地区食管癌患者496例采用卡方自动交互检测法建立分类树模型进行危险因素筛选. 通过巢式病例对照研究分析高危与低危生活方式患者临床放化疗效果.
结果: 从分类树模型15个潜在危险因素中筛选出7个主要危险因素, 进食快和饮水污染是最重要的危险因素. 在饮酒者中, 吸烟、进食过快者更容易出现食管癌. 具有肿瘤生活方式高危险因素者放化疗中位生存时间(21 mo)高于低危险因素生活方式组患者中位生存时间(14 mo), 差异具有显著性(t = 15.87, P<0.01).
结论: 饮水污染和不良饮食习惯(进食过快烫、吸烟与饮酒)可能是该地区食管癌的生活方式高危因素, 放化疗可能使高危生活方式食管癌患者临床受益更多.
引文著录: 李刚, 朱川, 任必勇, 邓超, 张军, 张力, 李庆平, 刘学芬, 熊德明. 高低危生活方式食管癌患者放化疗临床疗效的比较. 世界华人消化杂志 2008; 16(7): 771-775
Revised: February 25, 2008
Accepted: February 29, 2008
Published online: March 8, 2008
AIM: To study the clinical effects of chemo-radiotherapy for esophageal carcinoma patients with dietary and lifestyle factors of high risk.
METHODS: In a nested case-control study, data for esophageal carcinoma potential determinants from a survey that conducted on 496 patients in Wanzhou district of Chongqing municipality was analyzed. The classification tree model was constructed using exhaustice chi-square automatic interactiong detection method. The clinical effects of chemo-radiotherapy for esophageal carcinoma patients were observed.
RESULTS: In 7 out of the 15 risk factors selected, water pollution and fast eating were the most important factors. Furthermore, esophageal carcinoma was more frequent among smokers and fast eaters in alcohol drinkers. There were more survival benefits for esophageal carcinoma patients with high risk dietary and lifestyle factors (the median survival time, 21 month) relative to low risk patients (14 month) followed by chemo-radiotherapy. Significant difference was found between two groups (t = 15.87, P < 0.01).
CONCLUSION: It is possible that water pollution, and poor dietary and lifestyle factors such as hot-temperature food items and fast eating, smoking and alcohol drinking were the main risk factors for esophageal carcinoma of Wanzhou region. Chemo-radiotherapy has more clinical benefits for esophageal carcinoma patients with diet habits and lifestyle factors of high risk.
- Citation: Li G, Zhu C, Ren BY, Deng C, Zhang J, Zhang L, Li QP, Liu XF, Xiong DM. Clinical effective analysis of chemo-radiotherapy for esophageal carcinoma patients with dietary and lifestyle factors of high and low risk. Shijie Huaren Xiaohua Zazhi 2008; 16(7): 771-775
- URL: https://www.wjgnet.com/1009-3079/full/v16/i7/771.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v16.i7.771
三峡库区是食管癌发病率和死亡率较高的地区, 特别在农村地区, 食管癌严重威胁着人民的健康. 食管癌发病因素复杂, 包括居民的生活习惯、饮水污染、进食霉变食品[1-5]和腌制酸菜、微量元素缺乏以及遗传因素等[6-8]. 目前在恶性肿瘤这类多因子疾病的病因学研究中, 传统的统计方法筛选恶性肿瘤的危险因素有一定的局限性, 而分类树模型具有相对优势[9-10]. 目前有关高危生活方式食管癌患者的临床放化疗研究国内外尚未见报道. 我们采用SPSS14.0软件, 利用卡方自动交互检测(chi-square automatic interactiong detection, CHAID)法建立分类树模型, 从家族史、饮水状况以及吸烟饮酒史、饮食习惯等方面筛选危险因素, 并分析患者临床放化疗效果.
2003-06/2007-06重庆市万州地区居住经病理确认的食管癌病例496例, 年龄31-80.5岁. 行放化疗之前回顾性调查, 内容包括家庭经济状况、生活方式及饮食习惯、饮水状况、既往病史、家族史和一般体格检查等. 采用统一的调查表, 以询问方式对调查对象进行调查. 所有资料经核对校正后, 输入计算机, 进行分析. 采用Exhaustive CHAID法建立分类树模型进行危险因素筛选, 具有至少两项危险因素者列为高危生活方式组.
高低危生活方式组均接受相同的临床放化疗, 先采用常规照射, 肿瘤剂量每3-5 wk 30-42 Gy/15-23次, 每次2 Gy, 每日1次, 每周5次, 然后给予后程加速超分割放射治疗, 具体操作为每次1.5 Gy, 每日2次, 两次之间间隔至少6 h, 每周10次, 剂量30 Gy, 总剂量60-70 Gy. 放疗后每例患者接受药物化疗, 化疗: DDP+5-FU DDP: 20 mg/m2, 5-FU 500 mg/m2, d1-d5, 静脉滴注. 共4周期, 化疗过程每周查血常规一次, 每2 wk食管吞钡X线摄片, 定期检查肝脏和肾脏功能. 治疗结束3 mo后按WTO实体瘤疗效标准评价近期疗效. 治疗开始至死亡时间计算生存率, 失访者自失访之日按死亡计算.
统计学处理 采用巢式病例对照研究方法分析两组临床疗效. 采用SPSS14.0软件Log-Rank test分析两组生存状况, 以P<0.05为统计学有显著性差异.
具有组织学分型的其中以鳞癌最为多见. 一级亲属患食管癌的相对危险性高危组为低危组的0.91倍, 二级亲属为低危险组的1.07倍. 两组一级亲属的现患率差异经统计学检验χ2 = 2.64, P>0.05. 食管癌高低危生活方式组在年龄(P = 0.91)、性别(P = 0.23)、入选时食管癌分期(P = 0.24)等方面差异无统计学意义(表1), 两组中均未发现有毒物质接触史.
| 生活方式 | ||
| 高危 | 低危 | |
| 性别 | ||
| 男性 | 141(56.9) | 132(53.2) |
| 女性 | 107(43.1) | 116(46.8) |
| 年龄(岁) | ||
| 均数(SD) | 57.9(10.7) | 59.3(12.1) |
| 中位数 | 58 | 59 |
| 范围 | 31.0-84.0 | 32.5-80.5 |
| 组织学分型 | ||
| 鳞癌 | 218(87.9) | 222(89.5) |
| 腺癌 | 7(2.8) | 8(3.2) |
| 其他 | 23(9.3) | 18(7.3) |
| 入选状态 | ||
| 较早期 | 91(36.8) | 82(33.2) |
| 中晚期 | 157(63.2) | 166(66.8) |
| WHO体力状况 | ||
| 0 | 36(14.5) | 37(14.9) |
| 1 | 157(63.3) | 153(61.7) |
| 2 | 54(21.8) | 57(23.0) |
| 3 | 1(0.4) | 1(0.4) |
| 食管癌手术后 | 93(37.5) | 81(32.7) |
将文化程度、家庭人均年收入、饮酒、吸烟、食用辛辣食物、饮水、进食快、烫习惯和家簇肿瘤史等共15个变量做为危险因子纳入模型, 进行食管癌危险因素分类树分析. 利用分类树模型所得预测概率绘制ROC曲线, 计算ROC曲线下面积, 筛选出进食快和饮水污染是最重要的危险因素. 在饮酒者中, 吸烟、进食过快者更容易患食管癌. 进食快烫、饮酒、吸烟、饮用水质、食用辛辣食物、食用腌菜、高盐饮食、经济生活水平、冰箱使用率、不按时进早餐、常吃剩饭菜与食管癌发生的危险性呈正相关. 未发现饮茶与食管癌的关系(表2).
| 危险因素 | β | OR | 95%CI | P |
| 饮地面水 | 0.43 | 0.88 | 0.50-1.55 | 0.000 |
| 进食快烫 | 2.55 | 12.9 | 2.26-72.81 | 0.004 |
| 吸烟 | 1.05 | 2.87 | 1.80-4.56 | 0.004 |
| 食用腌菜 | 0.61 | 2.01 | 1.31-3.14 | 0.007 |
| 饮酒 | 0.56 | 0.73 | 1.33-2.19 | 0.007 |
| 高盐饮食 | 0.55 | 1.47 | 1.12-3.23 | 0.026 |
| 冰箱使用率 | 0.66 | 0.54 | 0.71-1.92 | 0.020 |
| 20年前经济 | -1.93 | 0.14 | 0.02-0.90 | 0.038 |
| 饮茶 | 0.72 | 0.39 | 0.28-0.63 | 0.331 |
按危险因素所占项数多少分为4级, 每个等级与第一个等级进行比较得OR值. 危险因素与临床疗效呈一定的量效关系, 将单因素条件Logistic回归分析中差异有统计学意义(P<0.05, 表2)的可能危险因素, 引入多因素条件Logistic回归模型进行分析(规定入选水平为0.3, 剔除水平为0.05), 结果显示, 调整混杂因素影响后, 两组比较差异有统计学意义(P<0.05).
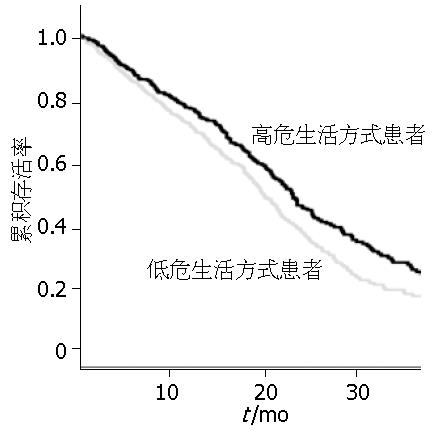
随访时间截止2007-06, 全部病例随访3年, 随访率97%, 具有明显肿瘤危险因素者中位生存时间21 mo, 低危险因素肿瘤患者中位生存时间为14 mo. 高危生活方式组放化疗1年生存率为68.8%, 低危生活方式组放化疗1年生存率为52.0%, χ2 = 12.51, P = 0.000, 高危生活方式组放化疗2年生存率为45.7%, 低危生活方式组为35.1%, χ2 = 6.15, P = 0.047, 高危生活方式组放化疗3年生存率为32.1%, 低危生活方式组为22.1%, χ2 = 6.23, P = 0.043. 不同治疗方式逐年生存率见表3. 以Log-Rank检验进行曲线比较两组生存状况, 其P值为0.000, 表明食管肿瘤高危险因素者与低食管肿瘤危险因素者生存率存在显著性差异(图1). 从食管影像学角度进行评估, 两组差异同样具有显著性, 与上述研究结果一致.
分类树分析是一种非参数回归模型, 较常规的回归分析更能揭示肿瘤的危险因素, 近年来在国内外开始大量应用, 分类树模型建立: 即先建立一棵完整的树, 然后用交叉印证的方法从末梢开始"剪枝", 直到"剪枝"后的模型明显变差为止[9-10]. 在将数据集根据各个属性变量分类时, 可以提取一定的分类规则, 这些规则中包含的变量就可能是结果变量的影响因素, 即可能的危险因素. 目标变量是按照统计检验所得的P值大小依次分解, 从分类树模型图中发现, 树型结构的第一层是按照调查对象的饮用水质分解, 所以对食管癌发病影响最大的因素是饮用水质. 因此加强该地区食管癌的一级预防, 改善饮水, 变饮地表水为饮地下水, 对食管癌的预防具有重大意义.
分类树分析提示食管肿瘤还与饮食习惯密切相关, 危险因素有嗜烟酒、常吃腌制食品、口味喜辣椒、常吃剩饭菜, 这与先前的研究是一致的[7-8,11-20]. 这可能与个体膳食结构不合理导致胃肠功能紊乱有关. 经常不规律地进食(OR值为6.573), 可能会导致胃黏膜的损伤, 增加致癌物致癌的风险. 盐渍食品除高盐可破坏胃黏膜屏障[16-20]. 一般认为腌制及多盐食物易在体内形成N-亚硝基化合物, 而后者与肠化生有关, 为潜在的致癌因子. 该地区冰箱的使用率不到10%, 霉变粮食或常吃剩饭菜, 可能与某些霉菌有致癌或促癌作用有关. 研究还表明在饮酒者中, 吸烟、进食过快者更容易出现食管癌. 吸烟对食管癌的发病也起到了促进作用, 可能与吸烟时烟雾内硫氰酸根离子增多, 促进了亚硝酰胺的合成所致[3,18-19]. 放化疗对肿瘤患者的生存时间有影响以高危生活方式肿瘤患者影响更明显, 放化疗组比单纯放疗或者化疗组生存时间长, 具有明显肿瘤危险因素者放化疗可以获得相对优越的中位生存时间(t = 15.87, P<0.01). 从食管影像学角度进行评估也得出一样的结论. 曾经有多项研究报道社会阶层低与食管癌等有关[1,8,16-17]. 本研究中, 近20年经济水平低是食管癌的危险因素, 提示近20年的经济水平的差异可能是导致行为、生活习惯和心理因素等方面的差异, 进而影响肿瘤的发生. 此次研究收集了一定区域食管癌的确诊病例作为研究对象, 尽可能使研究对象具有代表性, 对于食管癌危险因素分析属于回顾性, 对于临床治疗研究属于前瞻性, 同时因巢式病例对照研究方法的局限, 选择性偏倚对结果的影响可能存在.
食管癌目前还无标准放化疗方案, 5-FU/DDP: 使用最广泛, 研究最多, 有效率20%-50%[8]. 研究结果显示, 两组1、2、3年生存率差异均有统计学意义, 高危生活方式组局部未控或复发率明显低于低危生活方式组, 5年生存率尚在进一步观察中. 放化疗可能使高危生活方式食管癌患者临床受益更多. 具体机制尚不明了, 推测可能原因: 食管癌是具有遗传背景的疾病, 有些地区食管癌表现出遗传易感性和家族聚集现象, 因此, 非高危生活方式肿瘤患者肿瘤发病更多涉及先天获得性遗传学改变, 高危生活方式肿瘤患者肿瘤发病更多涉及后天获得性遗传学改变[12]. 目前常规的放化疗方式可能很难纠正先天性的分子生物学异常, 因此放化疗对非高危生活方式所导致的肿瘤效果较差[13]. 此外, 万州地区是一个农业区, 随着经济的发展, 环境的污染加重, 农业中大量使用农药及化肥, 使饮水、土壤和农作物受到不同的影响, 加之其他化工产品、原料对人的影响作用, 可能是导致食管癌的发病部位向食管的贲门部位移动, 并表现出与工业化国家类似的发病特征的部分原因[2-4], 而这些饮用水质污染归为高危生活方式组, 此部分下段食管癌患者治疗方式是首选手术治疗, 可能也是我们观察到的高危生活方式组生存期长的原因. 尽管食管癌的发生与遗传因素之间有着不可估量的联系, 相对与环境因素而言, 遗传因素的作用可能仍是第2位[14-15], 促使食管癌发病的因素更多的考虑还是环境因素(其中包括生活饮食因素)所起的作用[8,16-18]. 因此, 高低危生活方式食管癌患者放化疗效果差异可能还有其他原因, 其机制尚需进一步研究.
感谢四川大学公共卫生学院统计学教研室老师对本课题的指导.
食管癌是严重威胁我国人民健康的疾病, 其发病因素复杂, 包括居民的生活习惯、饮水污染、微量元素缺乏以及遗传因素等, 研究高低危生活方式食管癌患者的临床放化疗效果可能具有重要意义.
曹秀峰, 主任医师, 南京医科大学附属南京第一医院肿瘤中心
80%以上的肿瘤发病与生活方式有关, 食管癌患者临床放化疗疗效存在着个体差异, 差异与遗传因素有关, 也可能与个体发病生活方式有关, 高低危生活方式食管肿瘤患者放化疗可能存在一定的差异.
饮水污染和不良饮食习惯(进食过快烫、吸烟与饮酒)可能是该地区食管癌的生活方式高危因素, 放化疗可能使高危生活方式食管癌患者临床受益更多, 对临床治疗具有一定指导意义.
分类树分析: 是一种非参数回归模型, 较常规的回归分析更能揭示肿瘤的危险因素, 近年来在国内外开始大量应用, 分类树模型建立: 即先建立一棵完整的树, 然后用交叉印证的方法从末梢开始"剪枝", 直到"剪枝"后的模型明显变差为止.
本文从食管癌患者的高低危生活方式入手, 分析两组患者对放化疗的疗效, 有一定的新意, 对选择治疗方案和预后判断有一定参考价值.
编辑: 李军亮 电编: 何基才
| 1. | Li K, Yu P. Food groups and risk of esophageal cancer in Chaoshan region of China: a high-risk area of esophageal cancer. Cancer Invest. 2003;21:237-240. [PubMed] [DOI] |
| 2. | Chang F, Syrjänen S, Shen Q, Cintorino M, Santopietro R, Tosi P, Syrjänen K. Evaluation of HPV, CMV, HSV and EBV in esophageal squamous cell carcinomas from a high-incidence area of China. Anticancer Res. 2000;20:3935-3940. [PubMed] |
| 3. | Lee CH, Lee JM, Wu DC, Hsu HK, Kao EL, Huang HL, Wang TN, Huang MC, Wu MT. Independent and combined effects of alcohol intake, tobacco smoking and betel quid chewing on the risk of esophageal cancer in Taiwan. Int J Cancer. 2005;113:475-482. [PubMed] [DOI] |
| 5. | Wang JM, Xu B, Rao JY, Shen HB, Xue HC, Jiang QW. Diet habits, alcohol drinking, tobacco smoking, green tea drinking, and the risk of esophageal squamous cell carcinoma in the Chinese population. Eur J Gastroenterol Hepatol. 2007;19:171-176. [PubMed] [DOI] |
| 6. | Rossi M, Garavello W, Talamini R, La Vecchia C, Franceschi S, Lagiou P, Zambon P, Dal Maso L, Bosetti C, Negri E. Flavonoids and risk of squamous cell esophageal cancer. Int J Cancer. 2007;120:1560-1564. [PubMed] [DOI] |
| 7. | Wang Z, Tang L, Sun G, Tang Y, Xie Y, Wang S, Hu X, Gao W, Cox SB, Wang JS. Etiological study of esophageal squamous cell carcinoma in an endemic region: a population-based case control study in Huaian, China. BMC Cancer. 2006;6:287. [PubMed] [DOI] |
| 8. | Lu H, Cai L, Mu LN, Lu QY, Zhao J, Cui Y, Sul JH, Zhou XF, Ding BG, Elashoff RM. Dietary mineral and trace element intake and squamous cell carcinoma of the esophagus in a Chinese population. Nutr Cancer. 2006;55:63-70. [PubMed] [DOI] |
| 9. | Zhang YJ, Chen K, Jin MJ, Fan CH. [Study on the application of classification tree model in screening the risk factors of malignant tumor]. Zhonghua Liu Xing Bing Xue Za Zhi. 2006;27:540-543. [PubMed] |
| 10. | Kass G. An exploratory technique for investigating large quantities of categorical data. J Appl Stat. 2002;29:119-127. [DOI] |
| 11. | Bahmanyar S, Ye W. Dietary patterns and risk of squamous-cell carcinoma and adenocarcinoma of the esophagus and adenocarcinoma of the gastric cardia: a population-based case-control study in Sweden. Nutr Cancer. 2006;54:171-178. [PubMed] [DOI] |
| 12. | Croce CM. Oncogenes and cancer. N Engl J Med. 2008;358:502-511. [PubMed] [DOI] |
| 13. | Murtaza I, Mushtaq D, Margoob MA, Dutt A, Wani NA, Ahmad I, Bhat ML. A study on p53 gene alterations in esophageal squamous cell carcinoma and their correlation to common dietary risk factors among population of the Kashmir valley. World J Gastroenterol. 2006;12:4033-4037. [DOI] |
| 14. | González CA, Jakszyn P, Pera G, Agudo A, Bingham S, Palli D, Ferrari P, Boeing H, del Giudice G, Plebani M. Meat intake and risk of stomach and esophageal adenocarcinoma within the European Prospective Investigation Into Cancer and Nutrition (EPIC). J Natl Cancer Inst. 2006;98:345-354. [PubMed] [DOI] |
| 15. | Castellsagué X, Muñoz N, De Stefani E, Victora CG, Castelletto R, Rolón PA. Influence of mate drinking, hot beverages and diet on esophageal cancer risk in South America. Int J Cancer. 2000;88:658-664. [PubMed] [DOI] |
| 16. | Korn WM. Prevention and management of early esophageal cancer. Curr Treat Options Oncol. 2004;5:405-416. [PubMed] [DOI] |
| 17. | Wang LD, Yang HH, Fan ZM, Lü XD, Wang JK, Liu XL, Sun Z, Jiang YN, He X, Zhou Q. Cytological screening and 15 years' follow-up (1986-2001) for early esophageal squamous cell carcinoma and precancerous lesions in a high-risk population in Anyang County, Henan Province, Northern China. Cancer Detect Prev. 2005;29:317-322. [PubMed] [DOI] |
| 18. | Boeing H. Alcohol and risk of cancer of the upper gastrointestinal tract: first analysis of the EPIC data. IARC Sci Publ. 2002;156:151-154. [PubMed] |
| 19. | Wolfgarten E, Rosendahl U, Nowroth T, Leers J, Metzger R, Hölscher AH, Bollschweiler E. Coincidence of nutritional habits and esophageal cancer in Germany. Onkologie. 2001;24:546-551. [PubMed] |
| 20. | Cronin-Fenton DP, Sharp L, Carsin AE, Comber H. Patterns of care and effects on mortality for cancers of the oesophagus and gastric cardia: a population-based study. Eur J Cancer. 2007;43:565-575. [PubMed] [DOI] |