修回日期: 2008-10-09
接受日期: 2008-10-14
在线出版日期: 2008-11-08
目的: 研究重度慢性乙型病毒性肝炎患者肠黏膜通透性的变化并探讨其病理生理机制.
方法: 采用高效液相色谱蒸发光散射器(HPLC-ELSD)检测30例正常人和30例重度慢性乙型肝炎患者尿中乳果糖和甘露醇排泄率的变化, 以尿乳果糖/甘露醇排泄率的比值(L/M)反映肠黏膜通透性的变化.
结果: 与正常人相比, 重度慢性乙型肝炎患者尿乳果糖的排泄率增加(0.0860±0.0225 vs 0.0650±0.0270, P = 0.002), 尿甘露醇的排泄率无明显变化, 而尿乳果糖/甘露醇排泄率的比值(L/M)明显升高(0.0430±0.0198 vs 0.0316±0.0134, P = 0.011).
结论: 重度慢性乙型肝炎患者肠黏膜通透性增高, 导致内毒素经肠道途径大量入血, 引起内毒素血症, 在重度慢性乙型肝炎发生, 发展过程中发挥重要的病理生理作用.
引文著录: 宋怀宇, 姜春华, 杨建荣, 陈秋虹, 黄云花, 梁列新. 重度慢性乙型病毒性肝炎患者肠黏膜通透性的变化及其机制. 世界华人消化杂志 2008; 16(31): 3561-3565
Revised: October 9, 2008
Accepted: October 14, 2008
Published online: November 8, 2008
AIM: To investigate the changes of intestinal permeability in chronic severe HBV-infected patients.
METHODS: Thirty chronic severe HBV-infected patients and 30 normal controls were measured for intestinal permeability in terms of lactulos/ mannitol ratio (L/M), respectively. The urine levels of lactulos and mannitol were detected using high performance liquid chromatography with evaporative light scattering detector.
RESULTS: Compared with normal controls, the urine level of lactulos was significantly raised in chronic severe HBV-infected patients (0.0860 ± 0.0225 vs 0.0650 ± 0.0270, P = 0.002), while the urine level of mannitol was not affected. A significant rise in urinary L/M ratio was found in chronic severe HBV-infected patients compared with normal controls (0.0430 ± 0.0198 vs 0.0316 ± 0.0134, P = 0.011).
CONCLUSION: In chronic severe HBV-infected patients, the intestinal permeability is raised significantly. The elevated intestinal permeability facilitates endotoxin into the serum, and then causes endotoxemia. In so doing, the raised intestinal permeability may play a very important role in the pathogenesis of heavy degree chronic hepatitis B.
- Citation: Song HY, Jiang CH, Yang JR, Chen QH, Huang YH, Liang LX. Alterations of intestinal permeability in chronic severe HBV-infected patients. Shijie Huaren Xiaohua Zazhi 2008; 16(31): 3561-3565
- URL: https://www.wjgnet.com/1009-3079/full/v16/i31/3561.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v16.i31.3561
在严重烧伤、多器官衰竭、肝硬化腹水等疾病时, 肠黏膜通透性多出现异常并在疾病的发展过程中发挥重要作用. 但在重度慢性乙型病毒性肝炎患者肠黏膜通透性有何变化, 其病理生理机制如何, 目前国内尚未见报道. 而恰恰是重度慢性乙型肝炎病变程度较重, 病情变化快, 如果得不到及时的救治, 往往会向慢性乙型肝炎(重型)转化, 使得救治成功率明显下降. 本研究拟研究重度慢性乙型肝炎患者肠黏膜通透性的变化并初步探讨其病理生理机制.
健康志愿者(对照组), 共30例, 来自志愿参加本研究的医护人员及社会志愿者, 其中男13例, 女17例, 年龄19-41(平均年龄31.8)岁. 入选标准: 年龄18-60岁, 经血清甲, 乙, 丙, 丁, 戊肝炎五项、肝肾功能、心电图、胸片等检查均为正常, 无慢性胃肠道疾病症状, 近1 mo内无急性胃肠道疾病症状的健康志愿者. 重度慢性乙型病毒性肝炎患者(实验组)30例, 来自于2006-09/2008-06在广西壮族自治区人民医院消化内科以及南宁市第四人民医院肝病科住院的患者, 其中男19例, 女11例, 年龄22-55岁, 平均年龄36.4岁. 入选标准: 诊断标准参照中华医学会传染病与寄生虫分会, 肝病学分会2000-09修订的慢性乙型病毒性肝炎(重度)的诊断标准. 住院治疗的慢性乙型病毒性肝炎患者, 入院后常规检查乙肝血清学标志物, HBV DNA, 肝功能(ALT, AST, TBIL, 白蛋白等), 血清胆碱脂酶, 凝血酶原活动度等指标. 达到下列诊断标准的予以入组. 临床表现: 有明显或持续的肝炎症状, 乏力, 纳差伴肝病容, 排除门脉高压症, 且ALT或AST反复或持续升高, 白蛋白降低或A/G比值异常, 除上述条件外伴凡白蛋白<32 g/L, 胆红素>5倍正常值上限, 凝血酶原活动度<60%, >40%, 胆碱脂酶<2500 U/L, 4项指标中有1项超过上述程度者. 对合并其他类型肝炎, 试验用药过敏、妊娠及哺乳妇女、合并胃肠道肿瘤, 慢性胃肠道疾病, 近1 mo内有急性胃肠道疾病症状的予以排除. 上述2组人群受试前均签署知情同意书. 美国Waters Alliance 2695高效液相色谱系统, Empower色谱工作站, 检测器: Waters 2420 ELD检测器. 甘露醇和乳果糖标准对照品(美国Sigma公司), 乙腈(色谱纯), 实验用水均为超纯水. 色谱柱: Kvomasil NH2 5 µm(4.6 mm×250 mm), 流动相: 乙腈:水 = 80:20. 流速: 1.5 mL/min; 柱温: 25℃.
1.2.1 给药及标本处理: 受试者均需在试验前晚禁食8 h, 于次日清晨排空尿液后空腹口服乳果糖, 甘露醇混合液40 mL(内含乳果糖10 g, 甘露醇5 g), 服药30 min后允许并鼓励饮水, 服药2 h后可进食. 收集服药后6 h内的尿样, 混匀后, 记录总尿量, 并取20 mL尿样作标本, 置-20℃冰箱冷冻保存, 成批待检.
1.2.2 标本预处理: 取尿样2 mL, 经日立CR22G高速冷冻离心机离心10 min(18 000 r/min), 取上层清液, 用0.22 µm的微孔滤膜滤过, 用水稀释后分别进样10 µL上机检测.
1.2.3 标准溶液的制备及标准曲线的绘制: 精密称取甘露醇和乳果糖标准品, 用水溶解, 定容于10 mL棕色量瓶中, 制得甘露醇浓度为1.474 g/L, 乳果糖浓度为1.304 g/L的标准品溶液. 精密吸取上述标准品溶液0.5、1.5、2.5、5.0、7.5、10.0 mL至10 mL量瓶中, 用水稀释至刻度, 依次进样测定. 用上述6种不同浓度的标准品溶液分别进样10 µL, 以标准品质量(µg)的对数值为横坐标, 峰面积的对数值为纵坐标, 将所得数据绘成标准曲线, 并进行线性回归. 所得甘露醇的线性方程为: logY = 1.2524logX-1.2272, 相关系数0.9983, 线性范围0.74-14.7 μg; 乳果糖线性方程为: logY = 1.3876logX-1.8807, 相关系数0.9980, 线性范围0.65-13.0 μg.
统计学处理 采用SPSS13.0统计软件分析. 线性关系采用直线回归, 组间比较采用t检验. P<0.05认为两者之间有显著性差异.
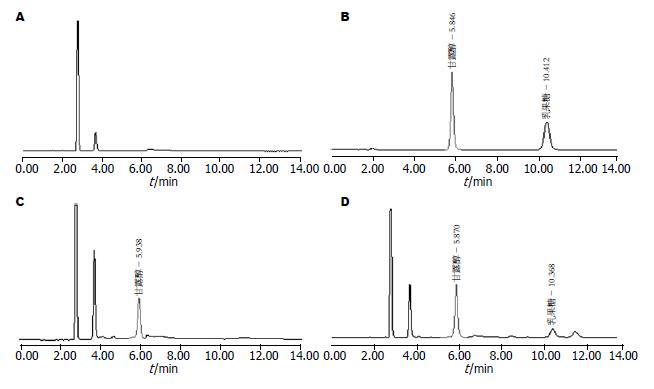
在上述实验条件下, 甘露醇和乳果糖标准品溶液, 尿样中组分均能实现基线分离, 峰形良好(图1). 甘露醇和乳果糖的保留时间分别为5.8 min和10.4 min.
与正常人相比, 在重度慢性乙型肝炎患者尿乳果糖排泄率, 尿乳果糖/甘露醇比值均增高(P = 0.002或P = 0.011). 而尿甘露醇的排泄率无明显变化(表1).
实验组中e抗原阳性及e抗原阴性患者的HBV DNA水平及尿乳果糖/甘露醇比值均未见明显显著性差异(均P>0.05, 表2).
| n | HBV DNA(×106) | 乳果糖/甘露醇 | |
| e抗原阳性 | 13 | 4.46±6.74 | 0.0439±0.0218 |
| e抗原阴性 | 17 | 3.61±7.95 | 0.0416±0.0193 |
肠黏膜通透性(intestinal permeability)是指肠黏膜上皮容易被某些物质分子以非载体或通道介导的被动扩散方式通过的特性, 目前国内外常以尿液中乳果糖/甘露醇排泄率的比值(L/M)来间接反映. 而国内仍以高效液相色谱示差检测器法以及电化学检测器法测定L/M比值应用最为广泛[1-8], 而采用高效液相色谱蒸发光散射检测法测定L/M比值报道极少, 而且缺乏大样本的实际临床应用. 甘露醇和乳果糖属于无紫外吸收物质, 不能用常规的紫外检测器测定其含量, 采用示差检测器检测则有对热不稳定, 灵敏度差等缺点. 而电化学检测器虽然灵敏度高, 选择性好, 但对样品前处理的要求较高. 因为尿液中含无机和有机杂质较多, 容易干扰色谱分析, 因而需繁琐方法预处理净化尿样. 本研究选择蒸发光散射检测器检测肠黏膜通透性(L/M比值)的变化取得满意的临床结果, 该方法准确度高, 重复性好, 操作简便, 标本预处理简单, 值得在临床进一步推广.
乳果糖是双糖, 分子质量大, 主要通过肠黏膜细胞间的紧密连接透过肠黏膜, 这也是细菌及内毒素通过肠黏膜的主要途径. 而甘露醇是单糖, 分子质量小, 主要通过肠黏膜细胞膜上的水溶性微孔通过肠黏膜. 一般认为, 尿液中乳果糖的排泄率主要反映肠黏膜屏障的变化, 而甘露醇的排泄率主要反映肠道总吸收面积的变化, 采用乳果糖/甘露醇排泄率的比值(L/M比值)则可以排除胃肠排空时间, 心输出量, 肾排出量及尿液收集等各方面误差对检测结果的影响, 能较为真实地反映肠黏膜通透性的变化. 本研究发现在重度慢性乙型肝炎患者, 尿乳果糖的排泄率明显升高(P = 0.002), 尿甘露醇的排泄率变化不大, 而尿L/M较正常人增高(P = 0.011), 提示重度慢性乙型肝炎患者肠黏膜通透性异常增高, 而且是以肠黏膜细胞间的紧密连接通透性增高为主, 而肠道的总吸收面积无明显变化.
重度慢性乙型肝炎患者出现肠黏膜通透性异常变化的病理生理机制推测有以下几个方面: (1)肠黏膜的缺血, 缺氧及缺血-再灌注损伤. 肠黏膜需要充足的血液循环以维护正常的屏障功能. 由于肠绒毛的氧交换特点, 绒毛顶端的氧张力明显低于动脉[9]. 而重度慢性乙型肝炎患者, 肝功能严重损害, 对血管活性物质的代谢灭活能力降低, 使得肠黏膜血管扩张, 血流淤滞, 局部血氧交换障碍, 并且出现缺血-再灌注损伤[10], 导致肠上皮细胞缺血, 缺氧, 肠道通透性升高. (2)重度慢性乙型肝炎患者, 由于严重的肝脏炎症, 蛋白质分解代谢加快, 白蛋白合成功能减退, 常出现低白蛋白血症和肠黏膜局部谷氨酰胺摄取和氧化的缺乏, 影响肠上皮细胞的供能及增殖、修复[4,11-13]; 同时, 谷氨酰胺减少导致肠道分泌SIgA减少, 肠道免疫屏障受损, 细菌及毒素更容易直接损伤肠黏膜[14], 导致肠道通透性升高. (3)炎症介质及细胞因子的直接损伤. 重度慢性乙型肝炎患者, 循环血和肠黏膜局部存在多种炎症介质和细胞因子如肿瘤坏死因子(TNF)、γ-干扰素、白介素-1(IL-1)、白介素-2(IL-2)、血小板活化因子(PAF)等, 而研究表明[15-19], 上述炎症介质和细胞因子均可以直接损伤肠黏膜上皮细胞的超微结构(微绒毛和细胞终末网), 从而破坏细胞间紧密连接, 导致肠黏膜通透性增高. (4)重度慢性乙型肝炎患者, 循环血中一氧化氮(NO)含量明显升高[20-21], 而NO可通过第二信使系统如cGMP等调节肠上皮细胞的紧密连接而维持黏膜屏障功能. 高浓度NO则可破坏细胞内支架, 抑制ATP生成, 使细胞间紧密连接变得松弛而使肠黏膜处于高通透状态. 同时NO还能直接增加回肠黏膜和单层细胞的渗透性及细菌易位[22-23], 导致肠黏膜的通透性增加. (5)重度慢性乙型肝炎患者, 肠道运动功能减弱. 而肠道运动障碍可以导致胃肠道淤张, 肠黏膜上皮血流灌注降低[24], 从而使肠黏膜通透性增加.
本研究实验组中e抗原阳性及e抗原阴性患者肠黏膜通透性的变化经统计分析未见显著性差异(P>0.05), 分析原因有以下2点: (1)本研究入组患者为重度慢性乙型肝炎患者, 入组时均已存在较为严重的肝脏损害, 因此二组肠黏膜通透性的变化没有明显差别. (2)细分后2组患者的例数偏少, 统计结果代表性欠佳, 尚待扩大研究例数后进一步研究证实.
本研究发现在重度慢性乙型肝炎患者, 严重的肝脏炎症损伤可以从多个不同环节导致肠黏膜通透性增高, 从而使得大量细菌及内毒素通过肠道进入血循环, 形成肠源性内毒素血症. 而内毒素血症一方面能够促进重度慢性乙型肝炎病情的发生, 发展. 另一方面又可以直接损伤肠黏膜, 升高肠黏膜通透性, 形成恶性循环. 因此, 重视对重度慢性乙型肝炎患者肠道通透性的研究, 早期发现, 及时对症处理, 对促进重度慢性乙型肝炎患者病情的恢复, 防止其重症化, 具有十分重要的临床意义.
有关肠黏膜通透性的改变, 在肝硬化失代偿期、重症胰腺炎、严重烧伤、创伤等疾病领域都有所研究. 但在重度慢性乙型肝炎患者, 其肠黏膜通透性有何变化, 对内毒素血症及重度慢性乙型肝炎病程的进展有何影响, 目前国内尚未见临床报道.
高泽立, 副教授, 上海交通大学医学院附属第三人民医院感染科
在重度慢性乙型病毒性肝炎患者肠黏膜通透性有何变化, 其病理生理机制如何, 目前国内尚未见报道. 而恰恰是重度慢性乙型肝炎病变程度较重, 病情变化快, 如果得不到及时的救治, 往往会向慢性乙型肝炎(重型)转化, 使得救治成功率明显下降.
任卫英的报道表明, 在肝硬化鼠小肠壁超微结构明显受损, 紧密连接缺失, 细胞间隙扩大, 炎症细胞浸润增多, 从而导致肠黏膜通透性升高. 而郭长青 et al报道在肝硬化失代偿期患者, 其肠黏膜通透性也是升高的, 并且与内毒素血症有密切的关系, 并对肝硬化患者的病情进展产生重要影响.
对于肠黏膜通透性测定的方法, 本研究采用高效液相色谱蒸发光散射检测法测定国内报道极少, 且缺乏大样本的实际临床应用总结. 对于重度慢性乙型肝炎患者肠黏膜通透性的变化及其可能的病理生理机制, 国内尚无文献报道, 是本研究的创新之处.
本文采用高效液相色谱蒸发光散射器(HPLC-ELSD)检测30例正常人和30例慢性乙型肝炎(重度)患者肠黏膜通透性的变化及进而探讨其机制, 立题较新颖, 是一篇值得临床医生阅读的好文章.
编辑: 李军亮 电编:何基才
| 7. | 冯 立民, 王 建立, 陈 海龙, 姜 希宏. 急性重症胰腺炎肠粘膜屏障功能改变的临床研究. 中国现代普通外科进展. 2004;7:297-299. |
| 8. | 周 业平, 蒋 朱明, 孙 永华, 何 桂珍, 舒 红, 王 秀荣, 马 恩陵. 谷胺酰胺双肽改善烧伤患者切痂术后肠黏膜通透性, 内毒素血症和预后的研究. 中国临床营养杂志. 2003;11:14-18. |
| 10. | Fink MP, Antonsson JB, Wang HL, Rothschild HR. Increased intestinal permeability in endotoxic pigs. Mesenteric hypoperfusion as an etiologic factor. Arch Surg. 1991;126:211-218. [PubMed] |
| 11. | Ziegler TR. Glutamine supplementation in cancer patients receiving bone marrow transplantation and high dose chemotherapy. J Nutr. 2001;131:2578S-2584S; discussion 2590S. [PubMed] |
| 13. | Fink MP. Gastrointestinal mucosal injury in experimental models of shock, trauma, and sepsis. Crit Care Med. 1991;19:627-641. [PubMed] [DOI] |
| 14. | Teran JC, Mullen KD, McCullough AJ. Glutamine--a conditionally essential amino acid in cirrhosis? Am J Clin Nutr. 1995;62:897-900. [PubMed] |
| 15. | Kubes P, Suzuki M, Granger DN. Modulation of PAF-induced leukocyte adherence and increased microvascular permeability. Am J Physiol. 1990;259:G859-G864. [PubMed] |
| 16. | Gitter AH, Bendfeldt K, Schulzke JD, Fromm M. Leaks in the epithelial barrier caused by spontaneous and TNF- alpha-induced single-cell apoptosis. FASEB J. 2000;14:1749-1753. [PubMed] [DOI] |
| 17. | Mankertz J, Tavalali S, Schmitz H, Mankertz A, Riecken EO, Fromm M, Schulzke JD. Expression from the human occludin promoter is affected by tumor necrosis factor alpha and interferon gamma. J Cell Sci. 2000;113:2085-2090. [PubMed] |
| 18. | Youakim A, Ahdieh M. Interferon-gamma decreases barrier function in T84 cells by reducing ZO-1 levels and disrupting apical actin. Am J Physiol. 1999;276:G1279-G1288. [PubMed] |
| 19. | Hess DJ, Henry-Stanley MJ, Erickson EA, Wells CL. Effect of tumor necrosis factor alpha, interferon gamma, and interleukin-4 on bacteria-enterocyte interactions. J Surg Res. 2002;104:88-94. [PubMed] |
| 20. | 王 凯, 韩 利岩, 卢 芩, 王 兵, 李 心河, 王 惠敏. 慢性乙型肝炎患者体内一氧化氮和一氧化氮合酶水平的研究. 中华实验和临床病毒学杂志. 2005;19:142-145. |
| 22. | Alican I, Kubes P. A critical role for nitric oxide in intestinal barrier function and dysfunction. Am J Physiol. 1996;270:G225-G237. [PubMed] |
| 23. | Xu DZ, Lu Q, Deitch EA. Nitric oxide directly impairs intestinal barrier function. Shock. 2002;17:139-145. [PubMed] [DOI] |
| 24. | Fink MP, Delude RL. Epithelial barrier dysfunction: a unifying theme to explain the pathogenesis of multiple organ dysfunction at the cellular level. Crit Care Clin. 2005;21:177-196. [PubMed] [DOI] |