修回日期: 2007-01-04
接受日期: 2007-01-19
在线出版日期: 2007-03-28
目的: 探讨儿童实性假乳头状肿瘤的潜在恶性表现及其临床处理方式.
方法: 结合文献归纳比较4例伴有周围脏器浸润的儿童实性假乳头状肿瘤的临床表现, 病理特点, 手术处理方法, 术后恢复及随访情况.
结果: 3例肿瘤占据胰体尾部并浸润脾静脉, 术中分离困难, 行肿瘤完整切除的同时一并切除脾脏. 另1例肿瘤位于胰头, 因肿瘤包裹并浸润肠系膜上动静脉、十二指肠等, 无法分离, 仅行部分肿瘤切除术. 前3例患儿就诊时均未发现远隔转移, 随访16-53 mo, 患儿均存活, 无局部复发及远隔转移. 后1例行减体积手术者随访29 mo, 未见肿瘤局部明显增大及远隔转移.
结论: 儿童胰腺实性假乳头状肿瘤浸润周围重要组织器官, 从一个侧面说明了该肿瘤具有潜在恶性的生物学行为. 在保留临近脏器的情况下完整切除肿瘤是最佳选择, 同时脾切除或减体积手术也有其存在的合理性.
引文著录: 肖元宏, 刘洲禄, 郭爱桃, 王政, 彭少林. 儿童胰腺实性假乳头状肿瘤的潜在恶性表现及其临床处理. 世界华人消化杂志 2007; 15(9): 970-974
Revised: January 4, 2007
Accepted: January 19, 2007
Published online: March 28, 2007
AIM: To discuss the potential malignant presen-tation and clinical management of solid pseudo-papillary tumor of pancreas (SPNP) in children.
METHODS: In combination with literature review, the clinical presentation, pathological characteristics, surgical management and following-up results of 4 SPNP patients were concluded and analyzed.
RESULTS: Three cases received the removal of the tumor and spleen due to the adhesion with the spleen veins and difficulty to dissection. One case received partial resection of the tumor due to its adhesion and embrace with supra-mensentary blood vessels and duodenum. The three patients with complete tumors removal had no distant metastasis at the time of hospital admission. After following-up for 16 to 53 mo, all the three cases survived without local recurrence and metastasis. The case with partial resection was in following up for 29 mo, and no local enlargement and distant metastasis were found.
CONCLUSION: Surrounding-tissue invasion exists in SPNP children, and complete removal is the best choice. Meanwhile, spleen resection or decreasing-size operation is also valuable.
- Citation: Xiao YH, Liu ZL, Guo AT, Wang Z, Peng SL. Potential malignancy and clinical management of solid pseudopapillary tumor of pancreas in children. Shijie Huaren Xiaohua Zazhi 2007; 15(9): 970-974
- URL: https://www.wjgnet.com/1009-3079/full/v15/i9/970.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v15.i9.970
实性假乳头状肿瘤是一种少见的胰腺肿瘤, 91%发生于年轻的女性, 尤其是青春期的女孩[1]. Pichlmayr et al[2]报道, 1959年V.K.Frantz首次将其归类为一种新型的胰腺疾病, 至2005-08的统计结果显示, 已经有887例的报道, 其发病率由1980年代占胰腺所有外分泌肿瘤的0.17%-2.7%上升至2003年的6%[3]. 目前, WHO已将其归入胰腺外分泌部交界性肿瘤范围, 其恶性潜在风险为5%-10%[4]. 由于临床实践已经明确手术完整切除是治愈该肿瘤的唯一方法[5-7], 而该肿瘤中那些潜在恶性程度相对较高者手术完整切除具有相当难度, 因此分析其临床病理表现形式, 探讨适宜的手术处理方式及围手术期注意事项, 肿瘤预后的判断, 均具有非常重要的临床意义. 现将我院自2003-01/2006-10收治的4例儿童患者报道如下.
总结4例术后病理诊断为胰腺实性假乳头状肿瘤患儿的症状、体征、病程、术前诊断、术中所见、手术方式、术后处理, 并对每一例患儿术后情况进行电话随访及客观资料复习.
请一名有经验的病理医生复查4例患儿的所有病理切片, 并对病理特征做出评价.
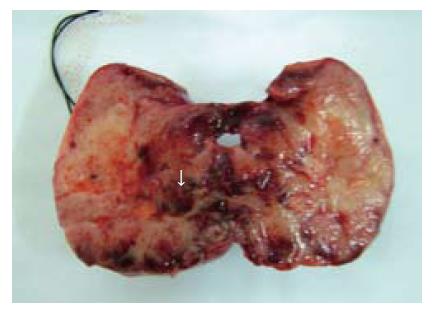
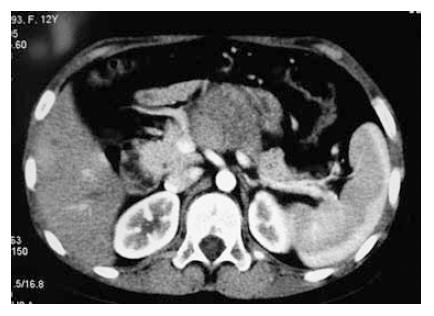
4例患儿均为女性, 均无明显症状, 3例为无意发现腹部包块, 1例因过敏性紫癜肾炎行腹部超声检查时无意中发现胰腺肿物. 3例患儿自发现肿瘤到接受手术治疗的时间均较短, 病程为4 d-1 mo, 1例发现肿瘤后1年2个月行手术切除, 观察期间肿瘤体积变化不明显(表1, 图1, 图2).
| No | 年龄(岁) | 病程 | 临床诊断 | 术中肿瘤位置 | 体积(cm3) | 表面特征 | 与周围组织关系 | 手术方式 |
| 1 | 9 | 1 mo | 胰腺占位病变 | 胰颈体交界部 | 10×7×4.5 | 富含血管, 凸凹不平, 包膜不完整, 破溃区域约4 cm×3 cm | 浸润门静脉表面完全分离困难, 脾静脉浸润严重无法分离 | 肿瘤完整切除+脾切除 |
| 2 | 10 | 10 d | 腹膜后肿瘤 | 胰体尾 | 16×13×6 | 凸凹不平, 外周许多血管进入瘤体, 大部分区域缺乏包膜 | 侵及脾门 | 肿瘤完整切除+脾切除 |
| 3 | 13 | 4 d | 胰腺肿瘤 | 胰头 | 10×9×4.5 | 包膜不完整, 表面富含血管黏连, 无法分离, 肠系膜上动静脉自瘤体中央出入, 无法分离 | 肿瘤与十二指肠壁 | 肿瘤部分切除术 |
| 4 | 11 | 1年2个月 | 上腹部肿瘤 | 胰头体交界部 | 7.5×6.5×3 | 球形, 包膜完整, 表面富含血管 | 与脾静脉、肠系膜上静脉、门静脉黏连 | 肿瘤完整切除+脾切除 |
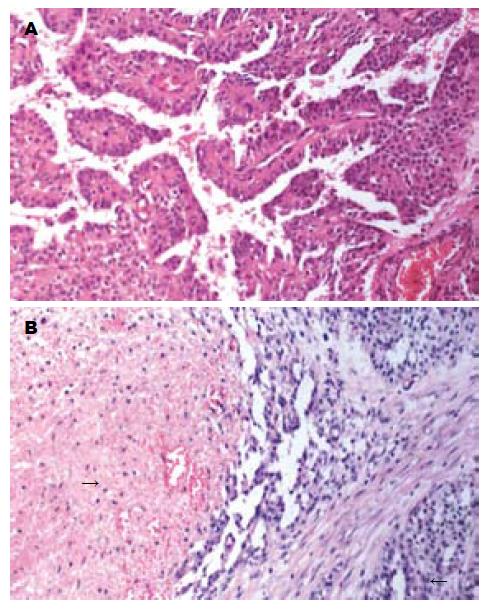
4例病理检查显微镜下均见肿瘤细胞排列成实性细胞巢, 其间有丰富的血管, 小血管周的肿瘤细胞围绕小血管形成所谓的假乳头状排列, 无真正的腺腔形成, 瘤细胞核较一致, 间质有不同程度的透明变性及黏液变性; 免疫组化染色显示, 肿瘤细胞CD10(+), CD56(+), 病理诊断均为胰腺实性假乳头状肿瘤(表2, 图3).
| No | 切面 | 核异型性 | Ki-67指数 | 坏死 | 肉瘤样结构 | 脏器浸润 | 淋巴结转移 |
| 1 | 周边灰白色, 中央见出血及囊性变 | 轻度 | <5% | 大片状坏死 | 无 | 脾脏未见肿瘤 | 0/7 |
| 2 | 灰白间灰红色, 伴囊 | 轻度性变 | <5% | 无 | 无 | 脾脏未见著变 | 0/1 |
| 3 | 灰白色, 实性, 质地中等 | 轻度 | <5% | 无 | 无 | 十二指肠及肠系膜上动静脉 | 未见淋巴结 |
| 4 | 灰白色, 实性, 质地中等, 见出血及囊性变 | 轻度 | <1% | 无 | 无 | 脾脏未见著变 | 未见淋巴结 |
术后体温恢复正常的时间为4-9 d, 平均为1 wk. 血小板峰值时间为术后10-12 d, 平均11 d; 血小板平均峰值为1228×109/L, 变化范围为1220×109-1243×109/L. 口服抗血小板聚集药物开始时间为术后1 wk, 停止服药的标准为血小板降至400×109/L.
4例患儿随访1年4个月, 4年5个月, 2年5个月及1年5个月, 均未见肿瘤局部复发、转移或体积明显增大.
目前, 胰腺实性假乳头状肿瘤手术完整切除者, 绝大部分可以治愈, 但仍有少数复发和转移的病例报道, 此外尚有肿瘤对局部重要组织器官进行浸润性生长而无法完整切除、只能行肿瘤部分切除的减体积手术者, 说明该肿瘤病理特点介于良性与恶性之间, 有一定的恶性倾向, 在某种条件下可逐渐向恶性发展, 表现为侵犯包膜和周围组织[8]. 因此研究该肿瘤恶性倾向的临床表现和处理原则, 有重要的理论和实际意义.
浸润性生长为大多数恶性肿瘤的生长方式[9], 文献报道该肿瘤对重要器官和血管的侵犯率达16%[10], 但很少造成胆管闭塞[11]. 本研究发现, 肿瘤生长到一定程度, 如平均直径超过10 cm, 并且表面凹凸不平, 呈富含血管状外观时, 起源于胰腺体尾部者往往已造成对脾静脉的广泛浸润而难以分离, 但因与肠系膜血管及十二指肠尚存在一定距离, 因此可以通过体尾部肿瘤切除并脾切除达到根治目的; 国外文献报道该肿瘤胰尾发病偏多, 占40%[12]. 而起源于胰头部者因肿瘤与十二指肠黏连, 肠系膜动静脉自瘤体中央传出, 无法完成与上述结构的分离, 而仅完成了减体积手术. 另外术中分离肿瘤与血管之间的黏连时常因血管壁破损而需要缝合, 存在失血性休克的风险, 因此具有上述病理特点的胰腺实性假乳头状肿瘤具有恶性倾向, 临床工作中应给予高度关注.
本研究发现, 脾切除术后2 wk血小板达到峰值1228×109/L, 口服抗凝剂的合适时机为术后1 wk, 停药指征为血小板降至400×109/L[13]. 3例脾切除者均无血栓形成等并发症. 国内外有报道: 保留胃短血管和脾上极, 应用超声刀行部分脾切除术, 以保持免疫功能[14-15]. 胰头部肿瘤的手术处理方式除包括剥除肿瘤、减体积手术之外, 还可行child术或whipple术等[6,16-17]. 目前的观点认为, 由于该肿瘤生长非常缓慢, 因此即使肿瘤浸润性生长入周围重要的组织器官使无法完成肿瘤完整切除时, 也宜行肿瘤减体积手术, 而不应该行姑息性内引流或外引流术, 减体积手术对患儿的良好预后和生存有好处[18-21]. 该肿瘤转移灶的生长也非常缓慢, 有报道2例患者就诊时因肿瘤侵犯血管而无法切除, 随诊13年和1年患者仍存活[11]. 本研究的1例患儿发现肿瘤后1年2个月瘤体积无显著增大, 另1例行减体积手术患儿随访2年5个月至今仍存活, 瘤体变化不明显并且无远隔转移.
其他有关儿童胰腺实性假乳头状肿瘤的恶性倾向还包括如下几个方面, 加以明确有助于判断肿瘤的预后. (1)预后不良的病理特征[5,11]: 大面积区域弥散的、瘤细胞层状生长方式、细胞核多形性增加, 核DNA非整倍体, 有丝分裂率显著增加, 核等级高, 存在明显的渐进性坏死巢, 甚至含有肉瘤样腺癌的焦点病灶, 侵犯静脉, 或存在淋巴结转移; (2)肿瘤复发: 肿瘤完整切除后是否复发有不同观点, 有肿瘤完整切除后未见复发的报道, 并且认为无论是局部的、血管的还是神经旁的侵犯均不构成肿瘤复发的预后因素[8]. 还有报道发现, 即使肿瘤切除, 仍有极小部分会发生复发和转移[21]. 有报道确诊时已经有血性腹水者应给予高度关注, 因血性腹水可以导致腹腔大网膜, 小网膜, 肝脾表面等种植性转移, 但手术切除这些转移灶容易、不具挑战性[5]; (3)肿瘤转移: 不常见, 其中肝脏为最常见的远隔转移部位, 有报道肝脏转移的发生率为7%[10], 罕见的转移部位为肺和皮肤[6], 尚有更罕见的淋巴结及腹腔播散的报道. 但肿瘤的扩散并非长期存活预后不良的一个指标, 有转移患者长期存活4年和11年的报道[11]. 本研究4例患儿病理表现为轻度的核异型性, Ki-67指数阳性范围为1%-5%, 有1例表现为肿瘤细胞大片状坏死, 无肉瘤样结构和淋巴结转移, 脾脏未见肿瘤浸润, 上述病理特点决定了本组患儿预后不良的程度不重. 随访1年4个月-4年5个月, 均未见局部复发和转移, 行减体积手术者未见瘤体明显增大.
Kosmahl et al[22]通过免疫组化的综合研究将该肿瘤的免疫全貌与来源于体腔上皮和卵巢网细胞的免疫全貌相结合后推测, 由于胰腺始基和左侧生殖嵴在器官发生上非常接近, 因此可能有部分生殖细胞掺合到胰腺组织中, 这一理论支持了该肿瘤好发于青春期女孩, 以及肿瘤可能对性激素有反应等特点, 但是尚未见到与该肿瘤类似的卵巢肿瘤类型. 现有文献有关该肿瘤的孕激素及雌激素受体的研究结果差异很大, Kosmahl et al[22]报道57例患儿100%孕激素受体阳性, 而Mao报道的46例患者仅9例孕激素受体阳性, 2例雌激素受体阳性. Lam et al[23]报道的8例患者无一出现上述两种激素受体的阳性. 考虑到上述差异很大的结果以及该肿瘤也可见于男性, 加上怀孕期间肿瘤生长迅速的特点推测: 激素受体的表达增加与肿瘤的生长有关而与病理发生关系不大[5]. 基于上述推测, 有用枸櫞酸三苯氧胺成功治疗1例雌激素受体阳性患者的报道[24]. 直到目前尚未发现化疗和放疗对该肿瘤的确切作用[5], 由于该肿瘤具有很高的切除率, 因此辅助治疗仅见于肿瘤无法完整切除、复发或转移等恶性程度相对高的病例, 有报道系列化疗药对该肿瘤无反应, 也有应用IPE(异环磷酰胺, 顺铂, VP16)进行成功治疗的报道. 放疗不常用, 有报道1例表现为肿瘤局部浸润性生长侵犯门静脉者, 对4000cGy 6 wk的放疗有反应, 并已经随诊了3 a. 由此可见, 对于具有恶性倾向的胰腺实性假乳头状肿瘤的辅助治疗尚需积累更多的临床经验, 并获得对临床有指导意义的客观依据.
目前已经明确手术完整切除是治愈胰腺实性假乳头状肿瘤唯一有效的方法, 而该肿瘤中那些潜在恶性程度相对较高者手术完整切除具有相当难度, 因此分析其临床病理表现形式, 探讨适宜的手术处理方式及围手术期注意事项, 肿瘤预后的判断等均具有非常重要的临床意义.
本文提示了具有周围重要组织器官浸润生长的恶性程度相对较高的儿童胰腺实性假乳头状肿瘤合适的手术处理方式、围手术期注意事项, 以及不能完整切除起源于胰头部者残余肿瘤的辅助治疗方法等, 概括的阐述了该肿瘤临床病理及治疗情况.
胰腺实性假乳头状肿瘤: 一种少见的胰腺肿瘤, 91%发生于年轻的女性, 尤其是青春期的女孩, 1959年V.K.Frantz首次将其归类为一种新型的胰腺疾病, WHO已将其归入胰腺外分泌部交界性肿瘤范围, 其恶性潜在风险为5%-10%. 其发病率已由1980年代占胰腺所有外分泌肿瘤的0.17%-2.70%上升至2003年的6%. 临床实践已经明确手术完整切除是治愈该肿瘤的唯一方法, 对于浸润重要组织器官不能完整切除者尚需探讨其他有效的辅助治疗手段.
本文在临床资料方面有一定价值, 但随访时间较短, 对手术效果和肿瘤良恶性的判断在时间上还显不够, 但总体上有一定意义.
编辑: 王晓瑜 电编:张敏
| 1. | Yeo CJ, Cameron JL, Sohn TA, Lillemoe KD, Pitt HA, Talamini MA, Hruban RH, Ord SE, Sauter PK, Coleman J. Six hundred fifty consecutive pancreaticoduodenectomies in the 1990s: pathology, complications, and outcomes. Ann Surg. 1997;226:248-257; discussion 257-260. [PubMed] [DOI] |
| 2. | Pichlmayr R, Weimann A, Klempnauer J, Oldhafer KJ, Maschek H, Tusch G, Ringe B. Surgical treatment in proximal bile duct cancer. A single-center experience. Ann Surg. 1996;224:628-638. [PubMed] [DOI] |
| 3. | Siquini W, Marmorale C, Guercioni G, Stortoni P, Bearzi I, Fianchini A, Landia E. Solid pseudopapillary tumor of the pancreas. A report of 3 cases and a review of the literature. Chir Ital. 2006;58:235-245. [PubMed] |
| 5. | Rebhandl W, Felberbauer FX, Puig S, Paya K, Hochschorner S, Barlan M, Horcher E. Solid-pseudopapillary tumor of the pancreas (Frantz tumor) in children: report of four cases and review of the literature. J Surg Oncol. 2001;76:289-296. [PubMed] [DOI] |
| 6. | Pisters PW, Hudec WA, Hess KR, Lee JE, Vauthey JN, Lahoti S, Raijman I, Evans DB. Effect of preoperative biliary decompression on pancreaticoduodenectomy-associated morbidity in 300 consecutive patients. Ann Surg. 2001;234:47-55. [PubMed] [DOI] |
| 7. | Eder F, Schulz HU, Röcken C, Lippert H. Solid-pseudopapillary tumor of the pancreatic tail. World J Gastroenterol. 2005;11:4117-4119. [PubMed] [DOI] |
| 8. | Klöppel G, Kosmahl M. Cystic lesions and neoplasms of the pancreas. The features are becoming clearer. Pancreatology. 2001;1:648-655. [PubMed] [DOI] |
| 10. | Hochwald SN, Burke EC, Jarnagin WR, Fong Y, Blumgart LH. Association of preoperative biliary stenting with increased postoperative infectious complications in proximal cholangiocarcinoma. Arch Surg. 1999;134:261-266. [PubMed] [DOI] |
| 11. | Martin RC, Klimstra DS, Brennan MF, Conlon KC. Solid-pseudopapillary tumor of the pancreas: a surgical enigma? Ann Surg Oncol. 2002;9:35-40. [PubMed] [DOI] |
| 12. | Wang KS, Albanese C, Dada F, Skarsgard ED. Papillary cystic neoplasm of the pancreas: a report of three pediatric cases and literature review. J Pediatr Surg. 1998;33:842-845. [PubMed] [DOI] |
| 14. | Snajdauf J, Pýcha K, Rygl M, Kocmichová B, Kodet R, Koutecky J, Cumlivská E. Papillary cystic and solid tumor of the pancreas--surgical therapy with the use of CUSA, and a review of the pediatric literature. Eur J Pediatr Surg. 1999;9:416-419. [PubMed] [DOI] |
| 16. | Karatag O, Yenice G, Ozkurt H, Basak M, Basaran C, Yilmaz B. A case of solid pseudopapillary tumor of the pancreas. World J Gastroenterol. 2006;12:6239-6243. [PubMed] [DOI] |
| 17. | Huang HL, Shih SC, Chang WH, Wang TE, Chen MJ, Chan YJ. Solid-pseudopapillary tumor of the pancreas: clinical experience and literature review. World J Gastroenterol. 2005;11:1403-1409. [PubMed] [DOI] |
| 18. | Faraj W, Jamali F, Khalifeh M, Hashash J, Akel S. Solid pseudopapillary neoplasm of the pancreas in a 12-year-old female: case report and review of the literature. Eur J Pediatr Surg. 2006;16:358-361. [PubMed] [DOI] |
| 19. | Kato T, Egawa N, Kamisawa T, Tu Y, Sanaka M, Sakaki N, Okamoto A, Bando N, Funata N, Isoyama T. A case of solid pseudopapillary neoplasm of the pancreas and tumor doubling time. Pancreatology. 2002;2:495-498. [PubMed] [DOI] |
| 20. | Sanfey H, Mendelsohn G, Cameron JL. Solid and papillary neoplasm of the pancreas. A potentially curable surgical lesion. Ann Surg. 1983;197:272-275. [PubMed] [DOI] |
| 21. | Meshikhes AW, Atassi R. Pancreatic pseudopapillary tumor in a male child. JOP. 2004;5:505-511. [PubMed] |
| 22. | Kosmahl M, Seada LS, Jänig U, Harms D, Klöppel G. Solid-pseudopapillary tumor of the pancreas: its origin revisited. Virchows Arch. 2000;436:473-480. [PubMed] [DOI] |
| 23. | Lam KY, Lo CY, Fan ST. Pancreatic solid-cystic-papillary tumor: clinicopathologic features in eight patients from Hong Kong and review of the literature. World J Surg. 1999;23:1045-1050. [PubMed] [DOI] |