修回日期: 2005-08-02
接受日期: 2005-08-03
在线出版日期: 2005-10-15
目的: 探讨解偶联蛋白-2(uncoupling protein-2, UCP2) 在大鼠非酒精性脂肪肝发生中的作用.
方法: Wistar大鼠64只, 随机分为高脂饮食诱导脂肪肝组和正常对照组, 分别于2、4、8、12 wk用免疫组织化学和Western blot技术检测肝组织中UCP2表达变化, 生化检测大鼠血清甘油三酯(TG)、游离脂肪酸(FAA) 和丙氨酸氨基转移酶(ALT) 含量.
结果: 大鼠非酒精性脂肪形成过程中UCP2阳性细胞数和表达强度逐渐增加, 所有动物肝组织均出现不同程度的肝细胞脂肪变性, 并逐渐加重. 2、4、8、12 wk血清TG(0.78 ± 0.05, 0.85 ± 0.10, 1.16 ± 0.10, 1.39 ± 0.07 mmol/L)、FAA(371.3 ± 13.7, 439.2 ± 14.1, 486.3 ± 13.6, 636.7 ± 20.3mmol/L)和ALT(630.1 ± 41.7, 713.5 ± 75.0, 925.2 ± 105.0, 1090.2 ± 65.0 nkat/L)含量较对照组增高, 其中TG、FAA 4、8、12 wk均有显著性(P<0.05或P<0.01), ALT 8、12 wk有显著性(P<0.01).
结论: 随着非酒精性脂肪的形成和程度加重, UCP2表达逐渐增强, 其介导的酶活性显著增高, 启动脂质过氧化反应, 促进脂肪肝的形成和发展.
引文著录: 顾小红, 张云东, 冯爱娟. 解偶联蛋白-2在大鼠非酒精性脂肪肝中的表达. 世界华人消化杂志 2005; 13(19): 2310-2313
Revised: August 2, 2005
Accepted: August 3, 2005
Published online: October 15, 2005
AIM: To investigate the role of uncoupling protein-2 (UCP2) in the nonalcoholic fatty liver(NAFL) of rats.
METHODS: Sixty-four Wistar rats were randomly divided into two groups: the control group and high-fat diet induced-fatty liver group. The expression of UCP2 antigen in the hepatocytes was examined by immunohistochemistry and Western blot. Meanwhile, the levels of serum triglyceride (TG), free fatty acid (FAA), and alanine aminotransferase (ALT)were measured by biochemical method.
RESULTS: The expression of UCP2 antigen and the number of UCP2 positive cell were progressively increased at 2, 4, 8 and 12 wk, and the levels of serum TG(0.78 ± 0.05, 0.85 ± 0.10, 1.16 ± 0.10, 1.39 ± 0.07 mmol/L), FAA (371.3 ± 13.7, 439.2 ± 14.1, 486.3 ± 13.6, 636.7 ± 20.3 μmol/L), and ALT (630.1 ± 41.7, 713.5 ± 75.0, 925.2 ± 105.0, 1090.2 ± 65.0 nkat/L) in the fatty liver rats were increased than those in the normal controls. Significant increase appeared at 8 and 12 wk (P < 0.05 or P < 0.01). Typical features of denaturation were observed in each animal.
CONCLUSION: The increase of UCP2 expression in NAFL is closely associated with the severity of liver inflammation and damages. UCP2 may play an important role in the progression of rat NAFL.
- Citation: Gu XH, Zhang YD, Feng AJ. Expression of uncoupling protein 2 in nonalcoholic fatty liver of rats. Shijie Huaren Xiaohua Zazhi 2005; 13(19): 2310-2313
- URL: https://www.wjgnet.com/1009-3079/full/v13/i19/2310.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v13.i19.2310
随着人们生活水平的提高、饮食结构和生活方式的改变, 由肥胖、高脂血症等引起的非酒精性脂肪肝(nonalcoholic fatty liver, NAFL)不断增多. 过去认为NAFL是一种良性可逆性病变, 但随着研究的深入, 现认为NAFL不再是一种良性及静止不变的病变, 它可在短期内发展为不可逆的肝损害, 如脂肪性肝炎、肝纤维化和肝硬化等. 但至今NAFL的发病机制并不十分清楚, 为了阐明线粒体膜上的UCP2(uncoupling protein-2)在NAFLD中的独特作用, 我们通过建立大鼠NAFL模型, 探讨UCP2在大鼠肝组织中的表达和作用.
Wistar成年、♂大鼠64只, 质量150-200 g, 普通饲料正常喂养1 wk, 随机分为二组, 模型组(F)喂高脂饮食(基础饲料88%、猪油10%、胆固醇2%)饲养12 wk, 正常对照组(C)普通饲料喂养, 实验动物自由进食和饮水, 分笼(每笼6只)饲养. 正常组、模型组于2、4、8、12 wk以质量比2%戊巴比妥钠1 mg/kg质量腹腔注射麻醉, 从腹腔静脉采血后处死动物, 迅速取出肝脏, 按常规制备血清, 取肝组织于-70 ℃低温冰箱保存和石蜡或冰冻切片备用. UCP2免疫组化试剂盒及DAB显色试剂盒由武汉博士德公司提供.
1.2.1 生化指标检测: 血清甘油三酯(TG)、游离脂肪酸(FAA)和丙氨酸氨基转移酶(ALT), 按产品说明书操作步骤进行检测, 及全自动生化分析仪检测.
1.2.2 病理学检查和免疫组织化学染色: 取肝组织石蜡切片, 常规HE、PAS染色, 观察肝细胞脂肪变肝程度. 冰冻切片UCP2免疫组织化学染色, UCP2表达程度判断标准(1)+: 肝小叶内约有1/3以下细胞阳性染色, 着色为浅黄色; (2)++: 肝小叶内有1/3-2/3肝细胞阳性染色, 着色为棕黄色或棕色; (3)+++: 肝小叶内约有2/3以上细胞阳性染色, 着色为棕褐色或深棕色.
1.2.3 Western blot: 右肝组织200 mg加入含蛋白酶抑制剂complete mini的PBS缓冲液, 4 ℃匀浆后10 000 g离心15 min, 上清蛋白定量后, 取50 mg蛋白变性, 行聚丙酰胺凝胶电泳, 转移至硝酸纤维膜(BIO-Rad, Hercules, CA), 质量比6%脱脂奶粉室温封闭1 h, 4 ℃过夜, 洗涤后膜和UCP2抗体(1:400)作用, 4 ℃过夜, 洗涤后加入辣根过氧化酶结合的抗兔IgG(1:4 000), 化学发光试剂检测, X光片显影. 定量分析采用分子生物学图像分析系统测定各条目的带积分灰度值, 所测结果为扣除背景的积分光密度.
统计学处理 实验结果用mean±SD表示, 采用SPSS10.0软件行方差分析, P<0.05为有显著性差异.
TG、FAA和ALT变化与正常对照组相比, 高脂饮食组血清TG、FAA和ALT水平明显升高, 以8、12wk变化最明显(表1).
| 指标 | 分组 | 2 wk | 4 wk | 8 wk | 12 wk |
| TG(mmol/L) | 模型组 | 0.78 ± 0.05 | 0.85 ± 0.10a | 1.16 ± 0.10a | 1.39 ± 0.07b |
| 对照组 | 0.72 ± 0.06 | 0.73 ± 0.03 | 0.74 ± 0.03 | 0.75 ± 0.04 | |
| FAA(mmol/L | 模型组 | 371.3 ± 13.7 | 439.2 ± 14.1a | 486.3 ± 13.6b | 636.7 ± 20.3b |
| 对照组 | 364.6 ± 12.5 | 361.4 ± 12.0 | 372.1 ± 10.9 | 371.7 ± 12.5 | |
| ALT(nkat/L) | 模型组 | 630.1 ± 41.7 | 713.5 ± 75.0 | 925.2 ± 105.0b | 1090.2 ± 65.0b |
| 对照组 | 626.8 ± 45.0 | 638.5 ± 41.7 | 668.5 ± 75.0 | 713.5 ± 91.7 |
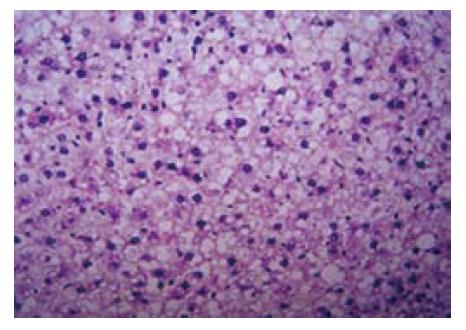
光镜下HE、PAS染色显示, 正常对照组大鼠肝组织的形态学表现正常, 而高脂饮食组2、4、8、12 wk所有动物肝组织均出现不同程度的肝细胞脂肪变性, 肝细胞体积变大, 胞质内可见大小不等的脂滴空泡, 脂肪肝程度与高脂饮食时间相关, 2、4 wk为轻-中度, 8、12 wk为中-重度(图1).
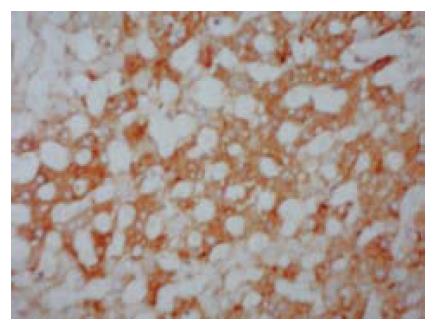
免疫组织化学染色显示正常对照组几乎不见UCP2阳性肝细胞, 仅见少数阳性细胞位于肝血窦中, 为胞核大, 形态不规则的细胞. 高脂饮食组大鼠的肝组UCP2阳性肝细胞的表达则呈弥散性分布, 阳性颗粒主要位于细胞质中, 且分布与脂肪肝的严重程度相一致(图2).
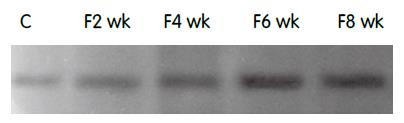
高脂饮食组UCP2蛋白表达随脂肪肝程度的加重, 其表达逐渐增强, 而正常对照组几乎阴性表达(图3).
近年研究发现, 线粒体膜上的解偶联蛋白(uncoupling protein, UCP)及其同类物可使线粒体氧化磷酸化解偶联, 导致线粒体合成ATP的效率降低, 使机体内的能量以热能的形式放散, 提示了UCP与线粒体的能量储备有关[1-5].
UCP2是解偶联蛋白家族的一员, 目前发现的解偶联蛋白家族共有5种, 分别为UCP1、UCP2、UCP3、StUCP和AtUCP. UCP2是一种位于线粒体内膜上的载体蛋白, 起质子通道作用. 尽管UCP2广泛表达于各种组织中但正常肝组织中只有库普弗细胞表达UCP2, 而肝细胞不表达或表达水平很低甚至无法检测出来[6,7,8]. 某些情况如肥胖患者的肝细胞[9], 以及内毒素、脂多糖刺激均可以诱导肝细胞内UCP2 mRNA表达[10], 说明肝细胞UCP2是一种可诱导的基因. 肥胖、游离脂肪酸、活性氧、脂质过氧化物、胰岛素、瘦素等因子可以调节UCP2的上调表达, 阻止脂质在肝细胞内沉积, 防止脂肪性肝炎发生, 产生一种适应性反应[11,12,20]. 脂肪肝细胞UCP2蛋白表达上调, 可降低肝细胞氧化低物产生ATP的效率, 有利肥胖性脂肪肝者平衡非应激状态下肝细胞的能量需求[13,14]; 另一方面, UCP2具有多种功能: (1)介导质子的跨膜内流, 降低线粒体内膜的电化学梯度, 使ATP合成酶催化ADP磷酸化为ATP所需要的△Μн+降低, 导致线粒体合成ATP能力下降, 肝细胞线粒体ATP储备降低; (2)调节脂肪酸的b氧化. 介导脂肪酸的跨膜转运, 有利脂肪酸在线粒体氧化利用, 减轻蓄积脂质毒性; (3)限制ROS的合成; (4)有一定的抗凋亡、促坏死作用, 线粒体能量储备降低使肝细胞对坏死敏感性增加, 易致肝细胞坏死. 肝细胞脂肪变时供给线粒体电子传递链的底物堆积, 易于被氧化形成更多ROS、LPO, 使UCP2的产生进一步增多[15]. UCP2的表达增多一方面是一种适应性机制, 另一方面所致的线粒体能量储备降低, 使肝细胞对二次打击(禁食、缺血再灌注、果糖注射应激等)的耐受力降低, 对坏死敏感性增加, 促进肝细胞坏死, 进一步促进脂肪性肝炎和肝纤维化等的发生. 因此, 在脂肪肝中UCP2表达增加是一把"双刃剑"[18-21].
实验发现大鼠非酒精性脂肪形成过程中UCP2阳性细胞数和表达强度逐渐增加, 血清TG、FAA和肝组织TG、MDA含量较对照组增高, 以高脂饮食喂养8、12 wk为著. 在非酒精性脂肪肝时, 随着其程度的加重, 出现肝细胞形态和功能的损害, 脂质过氧化反应加剧. UCP2活性和表达明显增高, 非酒精性脂肪肝大鼠肝细胞UCP2表达变化与脂肪肝引起的肝脏病理损害程度以及脂质过氧化反应密切相关.
肥胖和脂质代谢障引起甘油三酯和游离脂肪酸在肝细胞内蓄积[22-25], 引起脂肪肝发生. UCP2具有调节脂质代谢的作用, 并受脂质的反馈调节, 从而抑制肥胖或脂质代谢障碍时脂质在肝脏沉积, 阻止肝细胞脂肪变性, 在脂肪肝的发生过程中起保护作用. 脂质代谢障碍诱导组织上调表达UCP2, 从而对脂肪酸供给增加, 产生代谢性适应[26-32], UCP2诱导的本来目的是一个抗氧化的保护机制, 但是, 这有益的反应却可通过减少ATP合成的效率而提高了肝损伤的可能性.
电编: 李琪 编辑:张海宁
| 1. | Fan JG, Ding XD, Wang GL, Xu ZJ, Tian LY, Zheng XY. [Expression of uncoupling protein 2 and its relationship to the content of adenosine triphosphate in the nonalcoholic fatty livers of rats fed a high-fat diet]. Zhonghua Ganzangbing Zazhi. 2005;13:374-377. [PubMed] |
| 4. | Sakugawa H, Nakayoshi T, Kobashigawa K, Yamashiro T, Maeshiro T, Miyagi S, Shiroma J, Toyama A, Nakayoshi T, Kinjo F. Clinical usefulness of biochemical markers of liver fibrosis in patients with nonalcoholic fatty liver disease. World J Gastroenterol. 2005;11:255-259. [PubMed] [DOI] |
| 5. | Bahrami H. Nonalcoholic fatty liver disease in developing countries. World J Gastroenterol. 2005;11:3808-3809. [PubMed] [DOI] |
| 6. | Voci A, Demori I, Franzi AT, Fugassa E, Goglia F, Lanni A. Uncoupling protein 2 mRNA expression and respiratory parameters in Kupffer cells isolated from euthyroid and hyperthyroid rat livers. Eur J Endocrinol. 2001;145:317-322. [PubMed] [DOI] |
| 7. | Cortez-Pinto H, Zhi Lin H, Qi Yang S, Odwin Da Costa S, Diehl AM. Lipids up-regulate uncoupling protein 2 expression in rat hepatocytes. Gastroenterology. 1999;116:1184-1193. [PubMed] [DOI] |
| 8. | Dong H, Lu FE, Gao ZQ, Xu LJ, Wang KF, Zou X. Effects of emodin on treating murine nonalcoholic fatty liver induced by high caloric laboratory chaw. World J Gastroenterol. 2005;11:1339-1344. [PubMed] [DOI] |
| 9. | Nakatani T, Tsuboyama-Kasaoka N, Takahashi M, Miura S, Ezaki O. Mechanism for peroxisome proliferator-activated receptor-alpha activator-induced up-regulation of UCP2 mRNA in rodent hepatocytes. J Biol Chem. 2002;277:9562-9569. [PubMed] [DOI] |
| 10. | Faggioni R, Shigenaga J, Moser A, Feingold KR, Grunfeld C. Induction of UCP2 gene expression by LPS: a potential mechanism for increased thermogenesis during infection. Biochem Biophys Res Commun. 1998;244:75-78. [PubMed] [DOI] |
| 13. | Baffy G, Zhang CY, Glickman JN, Lowell BB. Obesity-related fatty liver is unchanged in mice deficient for mitochondrial uncoupling protein 2. Hepatology. 2002;35:753-761. [PubMed] [DOI] |
| 14. | Caldwell SH, Chang CY, Nakamoto RK, Krugner-Higby L. Mitochondria in nonalcoholic fatty liver disease. Clin Liver Dis. 2004;8:595-617, x. [PubMed] [DOI] |
| 15. | Uchino S, Yamaguchi Y, Furuhashi T, Wang FS, Zhang JL, Okabe K, Kihara S, Yamada S, Mori K, Ogawa M. Steatotic liver allografts up-regulate UCP-2 expression and suffer necrosis in rats. J Surg Res. 2004;120:73-82. [PubMed] [DOI] |
| 16. | Yang SQ, Lin HZ, Mandal AK, Huang J, Diehl AM. Disrupted signaling and inhibited regeneration in obese mice with fatty livers: implications for nonalcoholic fatty liver disease pathophysiology. Hepatology. 2001;34:694-706. [PubMed] [DOI] |
| 17. | Li Z, Yang S, Lin H, Huang J, Watkins PA, Moser AB, Desimone C, Song XY, Diehl AM. Probiotics and antibodies to TNF inhibit inflammatory activity and improve nonalcoholic fatty liver disease. Hepatology. 2003;37:343-350. [PubMed] [DOI] |
| 18. | Rashid A, Wu TC, Huang CC, Chen CH, Lin HZ, Yang SQ, Lee FY, Diehl AM. Mitochondrial proteins that regulate apoptosis and necrosis are induced in mouse fatty liver. Hepatology. 1999;29:1131-1138. [PubMed] [DOI] |
| 19. | 张 洁, 陈 晓宇, 彭 延申, 李 继强. 大鼠非酒精性脂肪性肝炎肝组织MMP-13及TIMP-1表达变化与肝纤维化 的关系. 世界华人消化杂志. 2005;13:512-515. [DOI] |
| 22. | Cortez-Pinto H, Zhi Lin H, Qi Yang S, Odwin Da Costa S, Diehl AM. Lipids up-regulate uncoupling protein 2 expression in rat hepatocytes. Gastroenterology. 1999;116:1184-1193. [PubMed] [DOI] |
| 23. | Chavin KD, Yang S, Lin HZ, Chatham J, Chacko VP, Hoek JB, Walajtys-Rode E, Rashid A, Chen CH, Huang CC. Obesity induces expression of uncoupling protein-2 in hepatocytes and promotes liver ATP depletion. J Biol Chem. 1999;274:5692-5700. [PubMed] |
| 24. | Chen QK, Chen HY, Huang KH, Zhong YQ, Han JA, Zhu ZH, Zhou XD. Clinical features and risk factors of patients with fatty liver in Guangzhou area. World J Gastroenterol. 2004;10:899-902. [PubMed] |
| 25. | Shen L, Fan JG, Shao Y, Zeng MD, Wang JR, Luo GH, Li JQ, Chen SY. Prevalence of nonalcoholic fatty liver among administrative officers in Shanghai: an epidemiological survey. World J Gastroenterol. 2003;9:1106-1110. [PubMed] [DOI] |
| 26. | Volzke H, Robinson DM, Kleine V, Deutscher R, Hoffmann W, Ludemann J, Schminke U, Kessler C, John U. Hepatic steatosis is associated with an increased risk of carotid atherosclerosis. World J Gastroenterol. 2005;11:1848-1853. [PubMed] [DOI] |
| 27. | Lin TJ, Lin CL, Wang CS, Liu SO, Liao LY. Prevalence of HFE mutations and relation to serum iron status in patients with chronic hepatitis C and patients with nonalcoholic fatty liver disease in Taiwan. World J Gastroenterol. 2005;11:3905-3908. [PubMed] [DOI] |
| 28. | Ribeiro PS, Cortez-Pinto H, Solá S, Castro RE, Ramalho RM, Baptista A, Moura MC, Camilo ME, Rodrigues CM. Hepatocyte apoptosis, expression of death receptors, and activation of NF-kappaB in the liver of nonalcoholic and alcoholic steatohepatitis patients. Am J Gastroenterol. 2004;99:1708-1717. [PubMed] [DOI] |
| 29. | Fan JG, Zheng XY, Tian LY, Qian Y, Ding XD, Xu ZJ. [Dynamic changes of plasma levels of prostacycline and thromboxane A2 and their correlation with the severity of hepatic injury in rats with nonalcoholic fatty liver disease]. Zhonghua Ganzangbing Zazhi. 2004;12:681-683. [PubMed] |
| 32. | Sun C, Fu R, Liu R, Sun W. [Effects of different diet composition on the expression of UCP2 mRNA in different tissues of rat]. Weisheng Yanjiu. 2004;33:55-58. [PubMed] |