修回日期: 2005-06-18
接受日期: 2005-06-20
在线出版日期: 2005-07-15
目的: 了解HBV慢性感染免疫耐受期患者肝内T、B淋巴细胞的变化特点, 探讨肝内免疫活性细胞与HBV慢性感染免疫耐受的关系.
方法: 采用免疫组织化学方法检测16例HBV感染免疫耐受期患者肝组织内T、B淋巴细胞在肝内分布情况, 及HBsAg、HBcAg在肝细胞内表达状况, 并与6例正常肝组织、17例免疫活动期患者进行比较.
结果: 免疫耐受期患者肝内浸润的CD3+、CD4+、CD8+ T淋巴细胞数明显多于正常肝组织(t = 4.504, 8.272, 4.742, P均<0.01), 但明显少于免疫活动期患者(t = 7.079, 6.866, 6.316, P均<0.01); 疫耐受期患者肝脏汇管区CD4/CD8比值小于免疫活动期患者(t = 3.46, P<0.05), 与正常肝组织比较无差异(P>0.05); 免疫耐受期患者肝内B细胞数明显少于免疫活动期患者(t = 4.76, P<0.01), 但与正常组比较均无差异(P>0.05); 免疫耐受期患者肝细胞内HBcAg阳性表达明显高于免疫活动期患者(t = 8.76, P<0.01).
结论: 肝组织内CD3+、CD4+、CD8+T淋巴细胞及B淋巴细胞在慢性乙型肝炎的肝组织炎症损伤及肝内HBV清除中起重要作用; 免疫耐受期患者肝组织内T淋巴细胞、B淋巴细胞浸润量低, 与免疫耐受有一定的关系.
引文著录: 邢汉前, 辛绍杰, 赵景民, 陈黎明, 李保森, 游绍莉, 赵军, 周光德, 潘登. HBV慢性感染患者免疫耐受期肝组织内T、B淋巴细胞的变化. 世界华人消化杂志 2005; 13(13): 1529-1534
Revised: June 18, 2005
Accepted: June 20, 2005
Published online: July 15, 2005
AIM: To investigate the characteristics of intrahepatic CD3+, CD4+, CD8+ T lymphocytes and B cells in immune tolerant phase of patients with chronic hepatitis B virus infection, and to explore the relationship between intrahepatic immune competent cells and the status of immune tolerance in chronic HBV infection.
METHODS: Sixteen liver biopsies were selected from patients with HBV infection in immune tolerant phase for the immunohistochemical detection of T lymphocyte subsets, B lymphocytes and expression of HBsAg and HbcAg. Six normal liver biopsies and 17 liver biopsies of patients in immuneactive phase were employed to serve as control respectively.
RESULTS: CD3+, CD4+, CD8+ T lymphocyte subsets in the liver biopsies of patients in immune tolerant phase were all significantly increased as compared with those in the normal control (t = 4.504, 8.272, 4.742, all P<0.01), but significantly decreased as compared with those in biopsies of patients in immuneactive phase (t = 7.079, 6.866, 6.316, all P<0.01). The ratio of CD4/CD8 in portal tract was lower in immune tolerant phase than in immuneactive phase (t = 3.46, P<0.01), but it was not markedly different from that in the normal control. The number of intrahepatic B cells in immune phase was decreased statistically as compared with that in immuneactive phase (t = 4.76, P<0.01), but were almost the same as that in normal control (P>0.05). The rate of HBcAg expression in hepatocytes of patients at immune tolerant phase was significantly higher than that of patients at immuneactive phase (t = 8.76, P<0.01).
CONCLUSION: T and B lymphocytes may play important roles in the clearance of HBV as well as in liver inflammation and injury during chronic HBV infection. The fewer T and B lymphocyte infiltrations are associated with the status of immune tolerance.
- Citation: Xing HQ, Xin SJ, Zhao JM, Chen LM, Li BS, You SL, Zhao J, Zhou GD, Pan D. Change of intrahepatic T and B lymphocyte contents in immune tolerant phase of patients with chronic hepatitis B virus infection. Shijie Huaren Xiaohua Zazhi 2005; 13(13): 1529-1534
- URL: https://www.wjgnet.com/1009-3079/full/v13/i13/1529.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v13.i13.1529
我国HBV慢性感染者约有30-50%通过围产期感染, 且大多数是通过母婴垂直传播感染的.导致HBV慢性感染者体内HBV持续存在的原因可能有两方面: 一是患者机体存在不同程度的免疫耐受, 机体不能建立完整的免疫清除功能; 二是肝细胞内的HBV共价闭合环状DNA(cccDNA)难以清除, 现今的抗病毒药物尚不能有效地作用于cccDNA[1-2].目前HBV慢性感染免疫耐受期患者肝组织内免疫细胞应答的研究甚少, 而外周血淋巴细胞的免疫学特点不能完全反映肝组织内的免疫学特点.一般认为HBV慢性感染者机体存在不同程度的T、B细胞免疫耐受.我们采用免疫组织化学方法检测16例免疫耐受期患者肝组织内CD3+、CD4+、CD8+ T淋巴细胞及B淋巴细胞分布状况, 并与6例正常肝组织、17例免疫活动期患者进行了比较.
1.1.1 标本: 标本HBV慢性感染患者肝穿刺标本49例, 其中免疫耐受期16例(I组)、免疫活动期17例(II组), 6例正常肝组织做对照(0组), 标本来源于北京大学第一人民医院肝移植中心肝移植时的供肝.
1.1.2 免疫组化用主要试剂: 肝组织免疫组化采用即用型二步法, 二步法试剂PV-9000购自北京中山金桥生物公司分装的美国Zymed公司产品, 鼠抗人-CD3、鼠抗人-CD20、鼠抗人-CD8单克隆抗体、EDTA抗原修复液及DAB显色剂为购自北京中山金桥生物公司分装的美国Zymed公司产品, 鼠抗人-CD4单克隆抗体为购自福建福州迈新生物技术开发公司分装的美国Zymed公司产品, 用PBS代替一抗作阴性对照.
1.2.1 HBV慢性感染不同时期的诊断标准[2-3]: 免疫耐受期(I组): 所有患者病史中均无肝功能异常病史, 且无保肝、降酶、免疫调节剂及抗病毒药物应用史, 外周血HBsAg、HBeAg和HBcAb均阳性, HBV DNA>1.0×108copies/L, 肝组织无或仅轻微损伤.免疫活动期(Ⅱ组): 全部病例均有肝功能持续异常半年以上, 外周血HBsAg、HBeAg/HBeAb、HBcAb阳性, HBV DNA>1.0×108copies/L, 肝组织炎症明显.
1.2.2 实验室检查: 采用全自动生化分析仪器常规检测血清丙氨酸氨基转移酶(ALT), 应用酶联免疫(ELISA)法及PCR法检测乙肝病毒抗原抗体五项及HBV-DNA定量.
1.2.3 肝组织病理学检查: 肝穿刺活检组织用40 g/L甲醛固定, 石蜡包埋, 连续4 μm切片, 用苏木素-伊红(HE)染色, 光学显微镜下观察, 按2000年西安修订的《病毒性肝炎防治方案》标准进行炎症分级(G0-4)[4].
1.2.4 免疫组化方法: 操作流程均参照文献[5]: 采用PV-9000即用型二步法, 严格按照PV-9000说明书进行, 用脾组织切片做阳性对照, 用PBS替代第一抗体做阴性对照.免疫组化步骤如下: (1)常规脱蜡; (2)H2O2的甲醇混合液去除内源酶; (3)热修复: 鼠抗人CD3、CD20、CD8实验用切片均采用柠檬酸钠抗原修复液(0.01 mol/L, pH6.0)进行热修复, 鼠抗人CD4实验用切片采用EDTA抗原修复液(0.01 mol/L, pH8.0)进行热修复; (4)滴加鼠抗人CD3(工作液)、CD4(1∶250)、CD8(1∶40)抗体、CD20(1∶100)抗体, 4℃过夜; (5)滴加二抗: 兔抗鼠PV-9000法, 加试剂1, 37℃ 20 min, PBS洗5次, 每次3 min, 再加试剂2, 37℃ 20 min, PBS洗5次, 每次3 min; (6)DAB显色, 显微镜下控制显色, 阳性信号为棕黄色; (7)流水充分冲洗, 苏木素衬染约2 min, 盐酸酒精分化15 s, 梯度乙醇脱水, 二甲苯透明, 中性树胶封片.
1.2.5 S-P免疫组化法: 肝内HBsAg、HBcAg免疫组织化学检测采用改良S-P免疫组化法, 鼠抗人-HBs单抗(1∶100)、兔抗人-HBc多克隆抗体(1∶50)及免疫组化PV-9000试剂盒购自北京中山生物技术有限公司进口分装, 按说明书严格操作, 取已知血清HBsAg、HBeAg、HBcAb均阳性, 且肝细胞HBsAg、HBcAg表达阳性患者肝组织做阳性对照, 用PBS代替第一抗体做阴性对照.DAB显色, 中性树胶封片, 阳性染色为棕黄色.
1.2.6 免疫组化结果半定量计数: 视肝组织标本大小分别在肝小叶和汇管区随机选取5-8个视野, CD3、CD4、CD8、CD20均在10×20倍显微镜下记数阳性细胞数, 取其平均数表示每个患者肝组织内阳性细胞数.
统计学处理 数据资料以mean±SD表示, 应用SPSS10.0统计软件进行方差分析及t检验.
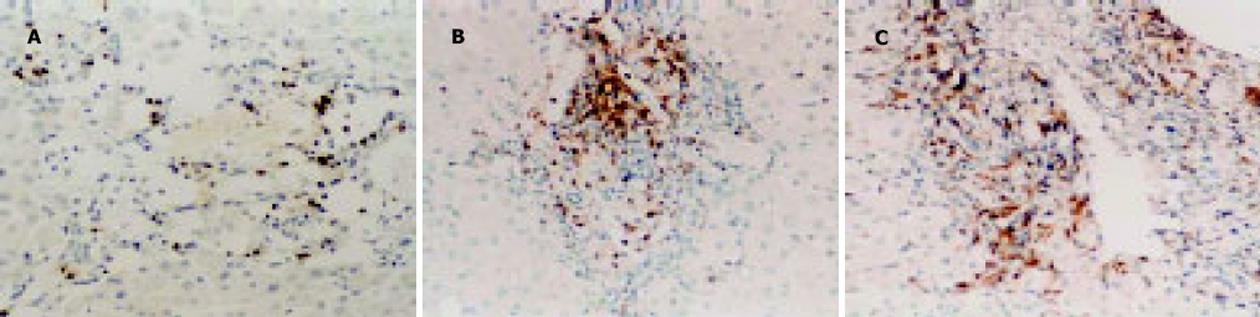
正常肝组织肝小叶及汇管区见散在分布个别CD3+细胞(图1A); 免疫耐受期患者汇管区及肝小叶内CD3+细胞轻度增多(图1B); 免疫活动期患者肝组织可见CD3+阳性细胞明显聚集, 肝小叶及汇管区内CD3+阳性细胞明显增多, 尤以界面炎、炎性坏死灶及窦周炎等部位增多明显, 偶见淋巴滤泡样结构形成(图1C).
免疫耐受期患者肝小叶及汇管区内CD3+细胞明显少于免疫活动期患者(P <0.01), 肝小叶内CD3+细胞均明显多于正常肝组织(P <0.01)(表1).
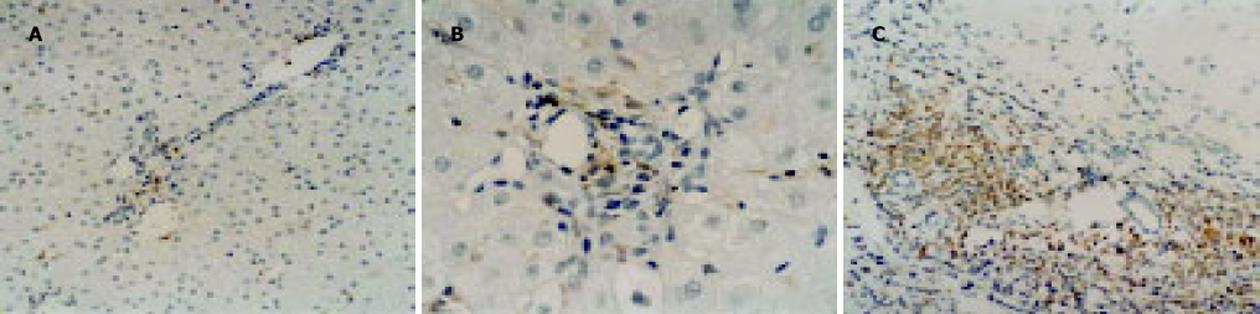
正常肝组织肝小叶及汇管区内见零星分布CD4+细胞(图2A); 免疫耐受组期患者肝小叶内及汇管区少数散在分布CD4+细胞, 在汇管区内CD4+细胞略多(图2B); 免疫活动期患者肝汇管区CD4+细胞明显增多, 肝小叶内增多不明显, 但在界面炎、炎性坏死灶及窦周炎等部位增多明显(图2C).
免疫耐受期患者肝内CD4+主要分布在汇管区, 肝小叶内仅零星分布几个, 均稍多于正常肝组织(P<0.05), 但明显少于免疫活动期患者(P<0.01)(表1).
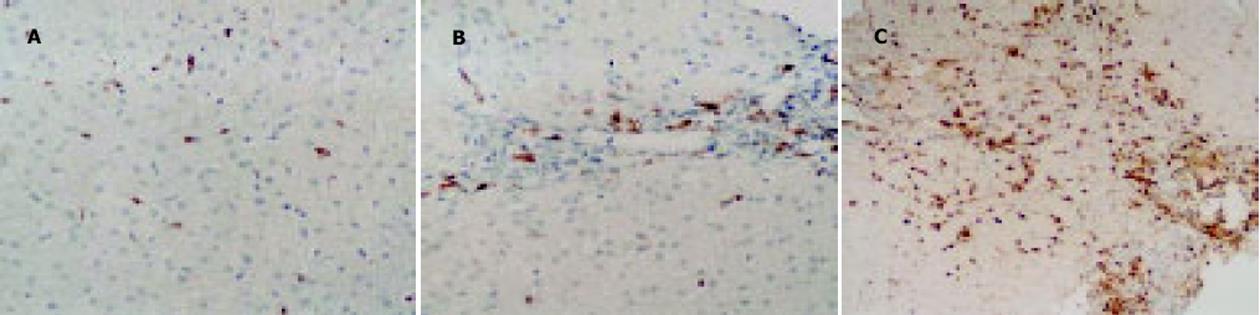
正常肝组织汇管区及小叶内见少量散在分布CD8+细胞(图3A).免疫耐受期患者肝内CD8+细胞主要分布在肝小叶, 汇管区稍多(图3B).免疫活动期患者肝小叶内及汇管区内CD8阳性细胞明显增多, 尤以界面炎、炎性坏死灶及窦周炎等肝小叶内增多明显(图3C).
免疫耐受期患者肝小叶内及汇管区CD8+细胞明显少于免疫活动期患者(P<0.01), 但明显多于正常肝组织(P<0.01)(表2).
免疫耐受组期患者肝小叶内CD4/CD8比值与免疫活动期及正常肝组织比较均无显著性差异(P>0.05)(表3).
免疫耐受期患者肝汇管区内CD4/CD8比值明显低于免疫活动期患者, 有显著性差异(P<0.01), 与正常肝组织比较无显著性差异(P>0.05)(表3).
目前国内有关HBV慢性感染患者外周血淋巴细胞亚群及树突状细胞方面研究较多, 也是研究热点.但HBV慢性感染免疫耐受期患者外周血及肝组织CD3+T淋巴细胞、CD4+T淋巴细胞、CD8+T淋巴细胞、CD4/CD8比值、B淋巴细胞、NK细胞、Kupffer细胞方面研究甚少, 免疫耐受期患者肝内免疫细胞与免疫活动期患者及正常肝组织间比较研究尚未见报道.
我们研究发现HBV慢性感染者肝内CD8+T淋巴细胞主要浸润于肝小叶, 在小叶内炎性坏死灶及窦周炎部位增多明显, 而CD4+T淋巴细胞主要浸润在汇管区, 与国内外报道的慢性乙肝的CD4+T淋巴细胞、CD8+T淋巴细胞肝内浸润状况基本一致[6-7].免疫耐受期患者肝小叶内CD3+T淋巴细胞、CD4+T淋巴细胞、CD8+T淋巴细胞及汇管区CD4+T淋巴细胞数均明显高于正常肝组织(P<0.01), 而外周血及肝细胞内HBV高复制, 肝组织无炎症或轻微炎症损伤, 提示免疫耐受期患者肝内浸润的T淋巴细胞数量虽增多, 但不足以产生有效的免疫应答以清除HBV病毒, 可能与T淋巴细胞浸润的数量还不够多有关, 或与免疫耐受期患者肝组织内Th1/Th2细胞比例失调有关.由HBcAg 诱导的免疫应答侧重于Th1细胞, 而HBeAg是非颗粒性分泌抗原, 分泌性HBeAg诱导的免疫应答侧重于Th2[8]细胞, 免疫耐受期患者外周血中有大量HBeAg抗原, 而HBeAg抗原作为耐受原, 优先清除外周血对HBcAg特异的Th1细胞, 从而阻碍了Th1细胞对细胞免疫应答的辅佐作用, 而使免疫应答转为Th2亚类[9], Th2细胞占优势时倾向于发生持续性的HBV感染[10], 因此免疫耐受期患者肝组织内CD4+T淋巴细胞增多可能是以Th2类为主.
免疫耐受期患者肝内CD8+T淋巴细胞数虽明显多于正常对照组, 但肝组织无明显损伤, HBV未被清除, 提示CD8+ CTL细胞杀伤感染肝细胞的细胞毒作用未发挥, 其原因可能是: (1)免疫耐受期患者体内CD4+CD25+调节性T淋巴细胞抑制CD8+CTL细胞的功能.Franzese et al[11]研究发现HBV慢性感染者外周血CD4+CD25+调节性T淋巴细胞在体外抑制HBV-特异的CD8+T淋巴细胞增殖反应及其功能, 因此CD4+CD25+调节性T淋巴细胞在HBV慢性感染耐受期患者肝内的分布及功能特点有待进一步研究; (2)免疫耐受期患者肝组织内浸润的CD8+T淋巴细胞数量还是不足够多, 其分泌极低水平的抗病毒细胞因子γ干扰素、TNF-α不足以清除HBV病毒; (3)免疫耐受期患者肝内HBcAg高表达, 血清HBeAg含量高, HBcAg、HBeAg可能诱导CD8+T淋巴细胞免疫耐受, 不攻击HBV感染的肝细胞.免疫耐受期患者肝内CD3+T淋巴细胞、CD4+T淋巴细胞、CD8+T淋巴细胞与非活动HBV携带状态者比较无显著性差异(P>0.05).
由于T淋巴细胞中CD4+T淋巴细胞在抗原刺激下可分化为特异性T辅助细胞(Th), 促进特异性CTL和抗体产生, 并对维持CTL活性、产生持续性特异性细胞免疫起重要作用.HBV特异性CD4+T淋巴细胞在HBV特异性CD8+T淋巴细胞的产生、维持, 启动树突状细胞(dendritic cell)激活CD8+效应T淋巴细胞起重要作用[12-13].王敏et al报道外周血CD4/CD8比值在慢性乙型肝炎轻中度、重度及肝硬化患者间比较均无显著性差异[14].徐志强et al[15]报道HBV慢性感染者肝脏炎症明显组与不明显组比较外周血CD4/CD8比值显著升高.本研究显示: HBV慢性感染免疫耐受期患者肝组织汇管区CD4/CD8比值明显低于免疫活动期患者, 有显著性差异(P<0.05), 这与免疫活动增强时肝内CD4+T淋巴细胞、CD8+T淋巴细胞均明显增多, 且汇管区CD4+T淋巴细胞增多比CD8+T淋巴细胞更明显, 推测二者可能在HBV清除及肝细胞病理损伤中存在协同作用.
CD20是B细胞的表面标记物, 在肝组织CD20主要表达于肝内成熟B细胞及活化B细胞, 具有提呈抗原及体液免疫调节功能.王敏et al[14]报道慢性乙型肝炎轻中度和重度患者外周血B淋巴细胞百分比明显低于肝硬化患者.刘源et al[16]报道CHB患者外周血B淋巴细胞百分比与正常对照组比较无显著性差异, 目前肝组织内B淋巴细胞浸润状况国内尚无报道.我们实验结果显示: 免疫耐受期患者肝内B淋巴细胞明显少于免疫活动期患者(P<0.01), 免疫耐受期患者肝内B淋巴细胞与正常对照者比较无显著性差异, 说明免疫耐受期患者肝内B淋巴细胞浸润太少, 未产生免疫应答, 相反免疫活动明显时, 肝内B淋巴细胞浸润明显增多, 在HBV清除过程中起一定作用.
HBV慢性感染患者, 肝组织内HBcAg是靶抗原, 而HBsAg不一定是靶抗原, 因此HBcAg是评价HBV复制程度较可靠指标.本研究结果显示: 免疫耐受期、免疫活动期及非活动HBV携带状态患者肝细胞内HBsAg表达量均无显著性差异(P>0.05), 而免疫耐受期患者肝细胞内HBcAg表达量明显高于免疫活动期患者, 有非常显著性差异(P<0.01), 免疫耐受期患者血清及肝细胞内均有高水平HBV复制, 肝组织无炎症损伤或仅有轻微炎症损伤, 原因可能是机体对HBV病毒抗原呈免疫耐受状态, 不杀伤HBV感染的肝细胞所致.
HBV慢性感染患者免疫耐受期肝组织内CD3+、CD4+、CD8+T淋巴细胞J及B淋巴细胞明显少于免疫活动期患者, 说明上述免疫活性细胞参与了慢性乙型肝炎的炎症损伤; 与免疫活动期相比, 免疫耐受期患者肝细胞内HBcAg表达率高, 然而肝组织内CD3+、CD4+、CD8+T淋巴细胞及B淋巴细胞浸润量低, 提示肝组织内T、B淋巴细胞在肝内HBV清除中起重要作用; 免疫耐受期患者肝组织内免疫活性细胞浸润量低, 与免疫耐受有一定的关系.
解放军302医院病理科孙艳玲、周光德、潘登、赵雨来老师在实验指导及论文撰写方面提供了大量的帮助, 在此表示忠心的感谢.
编辑: 张海宁
| 1. | Fattovich G. Natural history and prognosis of hepatitis B. Seminars Liver Dis. 2003;23:47-58. [PubMed] [DOI] |
| 2. | McMahon BJ. The natural history of chronic hepatitis B virus infection. Seminars Liver Dis. 2004;24:17-21. [PubMed] [DOI] |
| 3. | Lok AS, Heathcote EJ, Hoofnagle JH. Management of hepatitis B: 2000-summary of a workshop. Gastroenterology. 2001;120:1828-1853. [PubMed] [DOI] |
| 5. | 纪 小龙, 施 作霖. 诊断免疫组织化学. 北京. : 军事医学科学出版社 1997; 14-20. |
| 7. | Mosnier JF, Pham BN, Walker F, Dubois S, Degos F, Erlinger S, Degott C. Relationship between composition of lymphoid cell infiltrates in the liver and replication status in chronic hepatitis B: an immunohistochemical study. Am J Clin Pathol. 1996;106:625-633. [PubMed] [DOI] |
| 8. | Burk RD, Hwang LY, Ho GY, Shafritz DA, Beasley RP. Outcome of perinatal hepatitis B virus exposure is dependent on maternal virus load. J Infect Dis. 1994;170:1418-1423. [PubMed] [DOI] |
| 9. | Level D, Block S. Mechanisms of immune escape in viral hepatitis. Review Gut. 1999;44:759-764. [PubMed] [DOI] |
| 10. | Lok ASF, Lai CL, Wu PC. Spontaneous hepatitis B virus e antigen to antibody seroconversion and reversion in Chinese patients with chronic hepatitis B virus infection. Gastroenterology. 1987;92:1839-1843. [PubMed] [DOI] |
| 11. | Franzese O, Kennedy PT, Gehring AJ. Modulation of the CD8+ T cell response by CD4+CD25+regulatory T cells in patients with hepatitis B virus infection. J Virol. 2005;79:3322-3328. [PubMed] [DOI] |
| 12. | Ridge JP, Di Rosa F, Matzinger P. A conditioned dendritic cell can be a temporal bridge between a CD4+ T-helper and a T-killer cell. Nature. 1998;393:474-478. [PubMed] [DOI] |
| 13. | Sigal LJ, Crotty S, Andino R, Rock KL. Cytotoxic T-cell immunity to virus-infected non-haematopoietic cells requires presentation of exogenous antigen. Nature. 1999;398:77. [PubMed] [DOI] |
| 15. | 徐 志强, 张 鸿飞, 杨 晓晋, 杨 斌, 王 福生. 小儿慢性乙型肝炎外周血T淋巴细胞亚群和临床病理关系的研究. 中华实验和临床病毒学杂志. 2004;18:142-144. |